Осложнения
Воспаление лёгких у взрослых чаще всего хорошо поддаётся лечению. Однако для того, чтобы терапия дала положительный эффект, необходимо неукоснительное выполнение рекомендаций врача.
Распространённой ошибкой больных является самовольный отказ от приёма медицинских препаратов в период появления первых улучшений в самочувствии.
Пневмония, лечение которой не завершено, почти всегда возвращается в гораздо более тяжёлой форме и вызывает такие осложнения болезни как:
- Хронический бронхит. Это самое распространённое осложнение пневмонии. Заболевание сопровождается постоянным раздражением бронхов, сухим, травмирующим кашлем. Хронический бронхит требует непрерывного приёма антибиотиков и смягчающих препаратов.
- Бронхиальная астма нередко становится последствием воспаления лёгких. С течением времени хронический бронхит может трансформироваться в бронхиальную астму. А это куда более серьёзное заболевание, характеризующиеся приступами удушья. Люди, страдающие астмой, не могут обходиться без ингаляторов.
- Фиброзы лёгкого. При тяжёлых формах пневмонии могут возникать повреждения лёгочной ткани, инфаркты лёгкого, которые после зарубцевания образуют фиброзы. Они представляет собой разросшуюся соединительную ткань, которая гораздо плотнее лёгочной и не может выполнять её функции. В результате больной постоянно чувствует дискомфорт в этой области лёгкого и постоянную нехватку кислорода.
- Нарушение секреторных функций печени, поджелудочной железы и дисбактериоз, на первый взгляд, ничего общего не имеют с лёгкими. Тем не менее, эти заболевания тоже могут поселиться в организме после пневмонии. Причиной их возникновения становится усиленный приём антибиотиков, которые вместе с инфекцией убивают полезную микрофлору в кишечнике. Для лечения дисбактериоза больным рекомендуют специальные препараты, призванные восстановить популяцию микрофлоры в кишечнике, и употребление молочно-кислой продукции.
- Ослабленный иммунитет тоже может стать негативным последствием воспаления лёгких. Нередко люди, перенеся воспаление лёгких, становятся более уязвимыми и подверженными различным инфекциям, часто болеют ОРЗ и гриппом. Для того чтобы восстановить защитные силы организма, необходимо заниматься закаливанием, соблюдать режим дня и придерживаться рационального питания.
- Воспаление лёгких может вызвать абсцесс (абсцедирующая пневмония). Это скопление гноя в лёгочных тканях. Возбудителем являются различные микроорганизмы, нередко золотой стафилококк. При попадании в лёгкие рвотных масс, инородных тел, слизи значительно снижаются защитные функции организма. Абсцесс лёгкого является осложнением распада раковой опухоли в лёгком или инфаркта лёгкого. Чаще болезнью страдают мужчины в зрелом возрасте, которые употребляют в больших количествах алкогольные напитки.
Что такое дыхательная недостаточность?
В норме газовый состав крови представляет собой сочетание углекислого газа и кислорода. Норма для углекислого газа составляет около 45 %, это процентное содержание позволяет активировать дыхательный центр и контролировать глубину и частоту вдохов и выдохов. Роль кислорода тоже понятна: он насыщает весь организм, попадая в кровь и передаваясь клеткам с помощью соединения с гемоглобином. Дыхательная недостаточность проявляется в изменении газового состава крови. Неспособность организма обеспечить должный приток кислорода поначалу может быть компенсирована за счет других систем организма. Но при такой нагрузке тело человека очень быстро истощается, и ДН проявляется более явно
Именно поэтому врачи настоятельно советуют обращать внимание на свое самочувствие и вовремя сдавать все анализы
Система дыхания человека тесно связана с системой кровообращения. Нарушения в работе одной из функций компенсируются усиленной работой другой. К примеру, если больному становится тяжело дышать, сердце начинает биться чаще для того, чтобы успеть насытить все ткани кислородом. Если эта мера не помогает, и гипоксия увеличивается, то организм начинает повышенную выработку эритроцита и гемоглобина. Если это продолжается длительное время, то возможности организма уменьшаются, и он становится не в состоянии поддерживать нормальный газовый обмен крови.
Классификация
Выраженность изменений в газовом составе крови зависит от степени тяжести дыхательной недостаточности. Специалисты различают четыре стадии заболевания:
- Дыхательная недостаточность 1 степени начинается с затрудненного вдоха. Человеку приходится прилагать больше усилий для дыхания, к работе подключаются грудные мышцы. На этом этапе у больного уже начинает западать треугольник между ребрами спереди грудной клетки. Маленькие дети начинают вести себя беспокойно. Груднички часто плачут, у них может наблюдаться непостоянный цианоз, который улучшается во время дыхания кислородом. Ночью состояние больного обычно ухудшается, так как снижается активность дыхательного центра.
- ДН 2 степени можно легко узнать по шумному дыханию, которое слышно даже на расстояние нескольких метров от больного. Из-за усилий, которые организму приходится прилагать для дыхания, пациент много потеет и испытывает общую мышечную слабость. К симптомам присоединяется кашель, бледность кожных покровов, измененный голос.
- Дыхательная недостаточность третьей степени – это уже предпоследняя стадия болезни, при которой пациент может находиться только в стационаре. У больного наблюдается ярко выраженная одышка с сильным западанием грудной клетки. Все силы организма бросаются на сохранение функции дыхания, поэтому человек пассивен и апатичен. Изменения происходят и в системе кровообращения: страдает сердце, начинается падение артериального давления и тахикардия.
- ДН 4 степени – это смертельная степень болезни. Она практически не поддается лечению. Нередко на этой стадии наблюдается остановка дыхания. В результате у пациента развивается энцефалопатия, судороги, кома.
Дыхательная недостаточность 1 степени является самой легко излечимой стадией заболевания. В этом периоде еще можно предотвратить многие изменения в организме, которые потом нельзя будет повернуть вспять.
Причины ДН
Синдром дыхательной недостаточности чаще всего наблюдается у детей дошкольного возраста и у пожилых людей. Связано это с тем, что их легкие не справляются с возложенной на них нагрузкой, а ухудшить состояние может даже простое ОРВИ. Какие еще существуют причины дыхательной недостаточности?
- Врожденные и приобретенные патологии центральной нервной системы. Наше дыхание – это сложнейший механизм, который регулируется дыхательным центром продолговатого мозга. Это одна из самых древних систем нашего организма, но и она может быть нарушена в результате травм головы или врожденными патологиями ЦНС.
- Наркотическая и алкогольная интоксикация может нанести вред, в тяжелых случаях пациент продолжает жить только в условиях искусственной вентиляции легких.
- Недоношенность. При слишком раннем рождении ребенка у него не успевает сформироваться дыхательный центр, поэтому развивается ДН.
- Инфекции, влияющие на нервную систему (ботулизм, менингит).
- Заболевания легких (пневмония, бронхит, ХОБЛ).
- Повышение кровяного давления в легочных сосудах.
- Образование патологической соединительной ткани в легких.
- Тяжелые стадии искривления позвоночника могут значительно влиять на объем грудной клетки, вызывая хроническую дыхательную недостаточность.
- Абсцесс легкого.
- Пороки сердца (незакрывшееся овальное окно и др.).
- Низкий гемоглобин.
- Дисбаланс гормонов щитовидной железы.
- Редкие генетические заболевания (СМА).
- Изменения в легких на структурном уровне из-за курения или повреждения агрессивными газами.
Дыхательная недостаточность развивается при различных патологических состояниях, нередко причиной может послужить банальное отсутствие физической активности и слабый мышечный тонус. Но, несмотря на огромный список предпосылок, ДН можно предотвратить, занимаясь своевременной профилактикой.

ответы на некоторые вопросы / 1. болезни органов дыхания / 2. осложнения острых пневмоний
Пневмония (воспаление легких) является серьезным заболеванием, при котором происходит поражение легочной ткани. Пневмония очень часто дает осложнения.
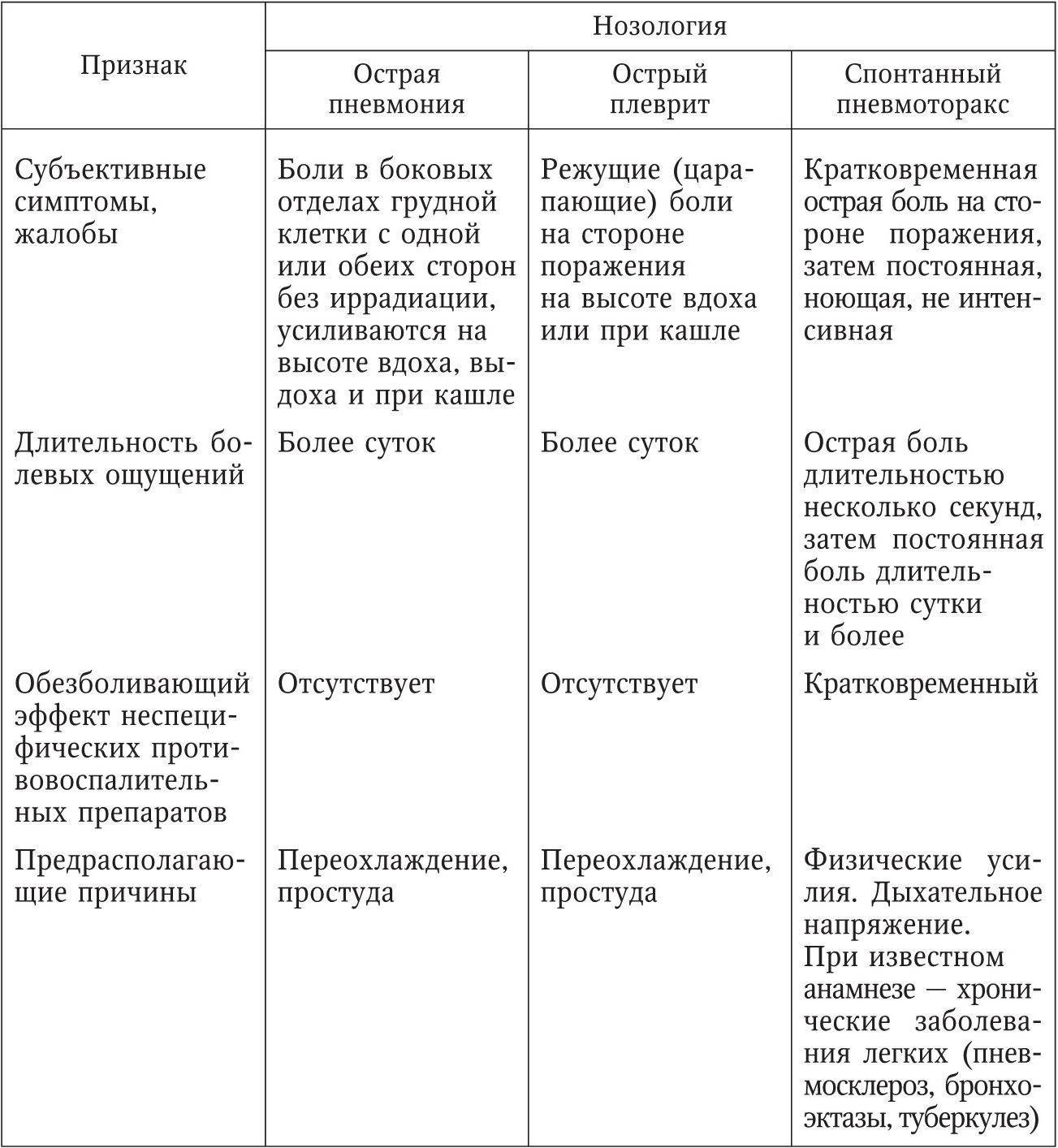
Различают легочные и внелегочные осложнения пневмонии.
К первым относят плеврит легких, бронхообструктивный синдром, деструкцию легких, дыхательную недостаточность, абсцесс легкого, гангрену легкого, эмпиему плевры, отек легких. Пневмонии осложнения внелегочного характера это: воспаление сердечных оболочек (перикардит, эндокардит), сепсис, менингит, острая сердечная недостаточность, шок. Иногда пневмония может привести к поражениям органов желудочно-кишечного тракта (панкреатит, холецистит, желудочное кровотечение и др.). Наиболее опасными считаются легочные осложнения пневмонии
Плевритом называется воспаление плевры. Чаще всего при пневмонии возникает экссудативный плеврит, при котором в плевральной полости скапливается экссудат. Разновидностью плеврита является эмпиема плевры (гнойный плеврит). Бронхообструктивный синдром — это симптомокомплекс, связанный с сужением дыхательных путей и нарушением проходимости по ним воздуха. Синдром проявляется одышкой, удушьем.
Деструкция легких относится к гнойно-воспалительным легочным заболеваниям, при котором в ткани легких образуются полости, возможен сепсис. Абсцесс легкого – формирование в легочной ткани полости, внутри которой содержится гной. Гангрена легкого – является гнилостным распадом ткани легкого. Гангрена легкого является последствием крайне запущенной пневмонии в организме человека, страдающего сниженным иммунитетом. Отек легких – это патологический симптом, обусловленный скоплением жидкости в легочной ткани.
Внелегочные осложнения пневмонии
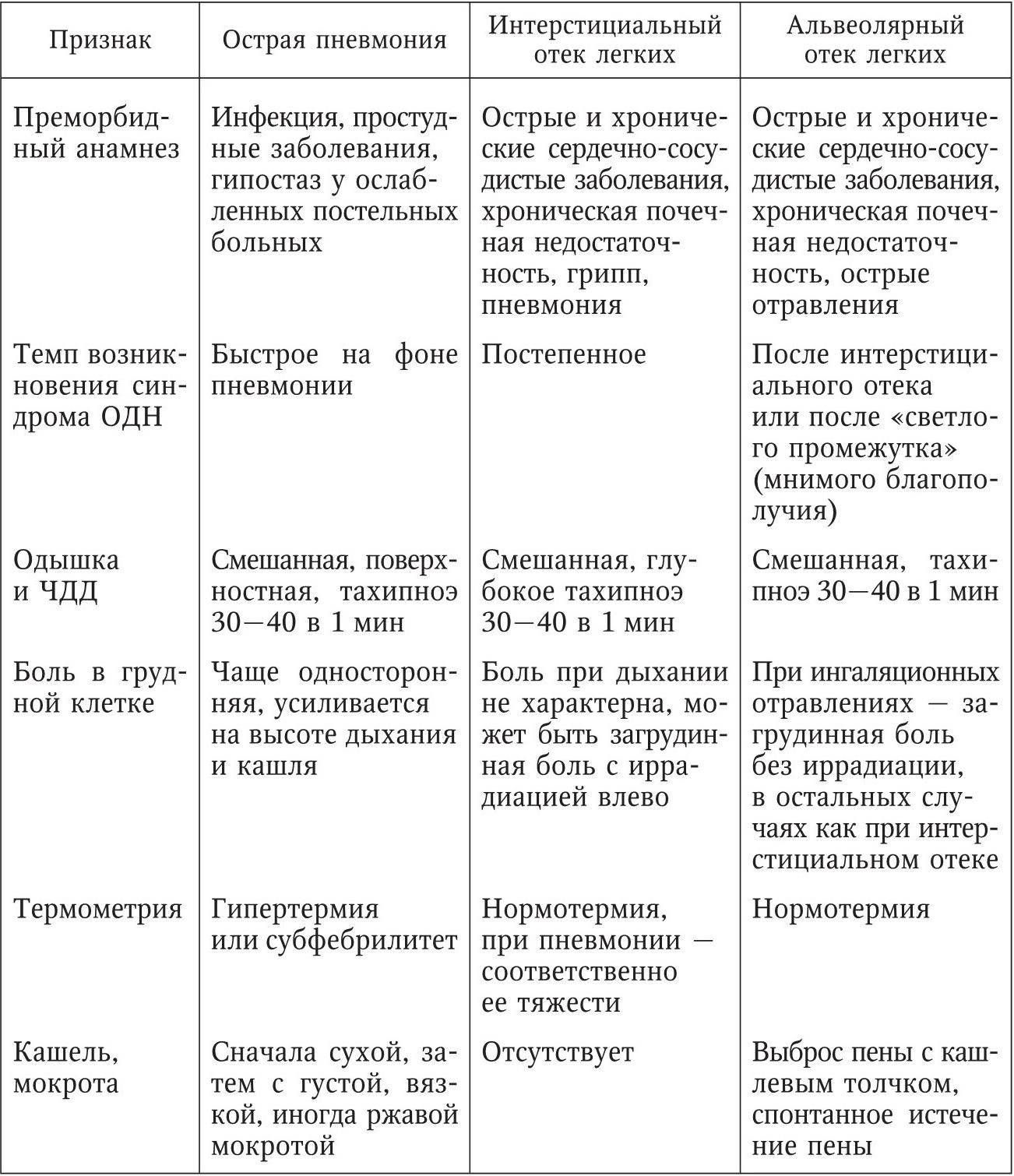
Дыхательная недостаточность – это нарушение системы внешнего дыхания организма человека. Сепсис — генерализированное распространение инфекции по организму человека. Сепсис очень опасен для жизни человека. Менингит является воспалением оболочек головного и спинного мозга. Острая сердечная недостаточность проявляется резкими гемодинамическими нарушениями в работе сердца человека. Шок — это комплекс симптомов, обусловленный нарушением работы нервной, дыхательной систем, системы кровообращения, обмена веществ и др. Возникает в качестве ответной реакции на внешние воздействия.
Прогноз при пневмонии
Прогноз при пневмонии в большинстве случаев благоприятный при условии своевременного и адекватного лечения
Очень важно вовремя диагностировать пневмонию пока не появились осложнения
Лечение при осложнениях пневмонии
Наряду с антибактериальной терапией для успешного лечения пневмонии необходимы коррекция осложняющих её состояний и симптоматическое лечение.
Дыхательная недостаточность может быть связана с расстройствами микроциркуляции, обширностью поражения лёгочной или интерстициальной ткани, нарушением бронхиальной проводимости, развитием массивного экссудативного плеврита. Следует восстановить бронхиальную проводимость (бронхолитические, муколитические и отхаркивающие средства), уменьшить рестриктивные изменения (например, назначить очистительную клизму при выраженном метеоризме и высоком стоянии диафрагмы). Необходима постоянная оксигено- или аэроионотерапия с помощью кислородной палатки, редко ИВЛ.
При сердечно-сосудистых нарушениях применяют кардиотропные препараты (строфантин-К, коргликон, дигоксин) и средства, восстанавливающие микроциркуляцию (внутривенное введение среднемолекулярных коллоидных растворов, средства, улучшающие реологические свойства крови, и сосудорасширяющие препараты).
При токсическом синдроме необходимо проведение дозированной инфузионной терапии наряду с адекватным форсированным диурезом. В тяжёлых случаях показано парентеральное введение глюкокортикоидов в дозе 4-5 мг/кг/сут. При инфекционно-токсическом шоке эффективным может быть проведение плазмафереза.
При изменениях кислотно-основного состояния необходима соответствующая коррекция.
Классификация по разновидности протекания
Пневмония у больного может протекать в разной форме, в зависимости от диагностируемой формы патологии доктора корректируют лечение.
- Острая пневмония отличается выраженностью симптоматики. Как правило, именно эта форма провоцирует тяжелое течение воспалительного процесса. Возникает такая патология на фоне сопутствующих сложных заболеваний. Может развиваться как самостоятельная вирусная пневмококковая патология.
- Затяжная пневмония отличается умеренной симптоматикой, благодаря которой течение заболевания и затягивается. Несвоевременная адекватная оценка состояния больного на фоне стертого проявления признаков пневмонии приводит к усугублению болезненного процесса. Как правило, у таких пациентов диагностируются незначительное повышение температуры тела, увеличение лимфоузлов, невыраженные симптомы лихорадки. На фоне такого длительного воспалительного процесса возможны осложнения в работе сердечной системы, в кроветворении.
- Хроническая пневмония прогрессирует на фоне не вылеченной вовремя воспалительной легочной патологии. Часто это заболевание провоцирует пневмония, протекающая в легкой форме, так как вялотекущий процесс не дает полной картины прогрессирования патологии, что затрудняет своевременную постановку диагноза. Переход легкой формы пневмонии в хроническую патологию считается осложнением заболевания и грозит больному частыми ухудшениями состояния.
Существует ещё она форма патологии – атипичная пневмония. Этой форме характерна сглаженная симптоматика и нерезкая смена периодов заболевания. У большинства пациентов отсутствует кашель, не продуцируется мокрота и слизь. Особенностью этой формы считается выраженная интоксикация, которая сопровождается резким повышением температуры тела и общим выраженным недомоганием.
При любой форме заболевания правильный диагноз сможет поставить только специалист, поэтому не стоит заниматься самолечением и при первых признаках и подозрении на пневмонию стоит обращаться за квалифицированной медицинской помощью.
Классификация дыхательной недостаточности
Дыхательная недостаточность имеет не только разные степени тяжести, но и разную классификацию. В зависимости от причины возникновения болезни, выделяют следующие типы ДН:
- Обструктивная – характеризуется закупоркой альвеол в бронхах различными инородными телами. Это могут быть либо инородные тела (например, мелкие предметы), либо слизь и гной. Например, при бронхите и пневмонии альвеолы закупориваются вязкой мокротой, которая снижает эффективный объем дыхания и в результате приводит к ДН. К счастью, такой тип болезни легко обратим, достаточно лишь вовремя принять меры по излечению от основного заболевания.
- Гемодинамическая ДН возникает в случае нарушения кровообращения участка легкого. В результате в кровь перестает поступать необходимое количество кислорода.
- Диффузный тип дыхательной недостаточности также называют респираторным дистресс-синдромом. Причиной его образования становится утолщение перегородки между альвеолой и кровеносным сосудом. В результате этого кислород не проникает в кровь, и организм испытывает недостаток этого газа. У детей этот тип ДН возникает из-за недоношенности и незрелости альвеол.
- Рестриктивная степень ДН появляется из-за структурных изменений в легочной ткани, которая теряет свою эластичность и начинает хуже выполнять свою функцию. Рестриктивная ДН образуется при пневмотораксе, плеврите, кифосколиозе.

Причины возникновения
Подавляющее большинство пневмоний, вызванных микроорганизмами, – это самостоятельные заболевания. Реже встречаются пневмонии как проявление острого инфекционного недуга. Согласно статистике, при внебольничных пневмониях в 80-90 % случаев возбудителями являются Streptococcus pneumoniae, Haemophilus influenzae, Mycoplasma pneumoniae, Moraxella catarrhalis. Среди наиболее распространённых возбудителей по-прежнему главным остаётся пневмококк. Реже – Chlamydia psittaci, клебсиелла (палочка Фридлендера).
Для внутрибольничных пневмоний характерно большое разнообразие этиологических агентов, включающих отрицательную флору (энтеробактерии, синегнойная палочка, ацинетобактер), золотистый стафилококк и анаэробы.
У больных с иммунодефицитом, помимо пневмококков и грамотрицательных палочек, пневмонию часто вызывают Pneumocystis carinii, вирусы (в том числе цитомегаловирусы, считающиеся маркерами ВИЧ-инфекции), грибы (Nocardia spp.), микобактерии, нередко приводящие к септическому течению заболевания.
Основной причиной аспирационной пневмонии считается попадание в дыхательные пути микрофлоры из ротоглотки или желудка; основными возбудителями являются анаэробные бактерии, грамотрицательная микрофлора и Staphylococcus aureus, находящиеся в носоглотке.
Возбудителями атипично протекающих пневмоний являются Mycoplasma pneumoniae, Chlamydia pneumoniae, Chlamydia psittaci, Legionella pneumophyla, Coxiella burnetti.
В период эпидемии гриппа активизируются вирусно-бактериальных микроорганизмы (чаще всего – стафилококки), а также условно-патогенные микроорганизмы.
Бактерии и вирусы проникают в лёгкие в большинстве случаев воздушно-капельным путем, гораздо реже – через медицинские манипуляции, кровь или лимфу. Человек с адекватными защитными силами способен успешно противодействовать инфекциям. Но в случае развития заболевания сначала возникает острый бронхит и бронхиолит. Без эффективного лечения инфекция может проникнуть в лёгочную ткань, что и вызывает пневмонию.
При воспалении лёгких альвеолы, которые насыщают капилляры кислородом, наполняются жидкостью, что сильно затрудняет или полностью перекрывает газообмен. В результате развивается кислородная и дыхательная недостаточность.
Медики выделяют предрасполагающие к развитию пневмонии факторы, а именно:
- Переохлаждение организма, которое активизирует деятельность патогенных микроорганизмов;
- Хронические заболевания носоглотки;
- Иммунодефицитные состояния;
- Хронические болезни лёгких;
- Сердечная недостаточность;
- Приобретённые пороки сердца;
- Эндокринные заболевания;
- Приём лекарств, угнетающих иммунитет;
- Хирургические и диагностические операции;
- Курение;
- Пожилой возраст.
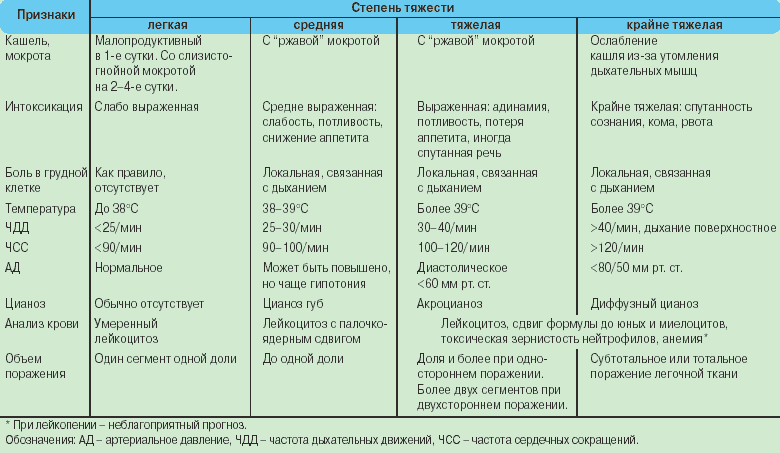
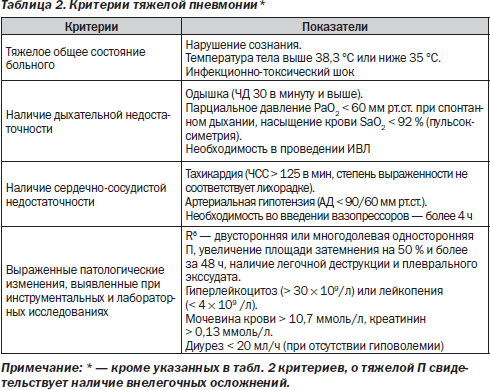
Классификация заболевания по степени тяжести
Воспалительные процессы в легких протекают с разной степенью выраженности симптоматики. У большинства пациентов доктора диагностируют типичную острую форму патологического процесса, но клинические проявления общей картины прогрессирования заболевания отличаются разной степенью интенсивности.
- Пневмония в легкой степени протекания характеризуется слабой выраженностью симптомов интоксикации. Температура тела у больного повышается незначительно и держится в пределах субфебрильной, может варьироваться в пределах 38 градусов. Фиксируется незначительное учащение дыхания, нормальное артериальное давление. Сознание у больного ясное, в картине крови диагностируется лейкоцитоз. Могут появляться герпесвирусные высыпания в районе слизистых оболочек, увеличиваются шейные лимфатические узлы.
- Воспаление легких средней степени тяжести сопровождается симптомами умеренной интоксикации с температурой тела выше 38 градусов. Учащается дыхание и сердечный ритм, снижаются показатели артериального давления. В картине крови диагностируется увеличение числа лейкоцитов и сдвиг лейкоцитарной формулы влево.
- Тяжелая степень тяжести пневмонии сопровождается выраженными показателями интоксикации, повышением температуры тела выше 39 градусов, частым дыханием. В большинстве случаев к проявлениям добавляются резкое падение показателей артериального давления, гипоксия тканей, цианоз кожных покровов. В картине крови диагностируется выраженный лейкоцитоз, изменение нейтрофилов.
Для удобства современные медики в последнее время классифицируют пневмонию по двум степеням: тяжелую и нетяжелую. К тому же, в некоторых случаях протекание легкого воспалительного процесса отягощается определенными факторами. На их фоне заболевание способно перетекать в тяжелую пневмонию с осложненным течением.

Факторы отягощения патологии
К факторам, способствующим осложненному протеканию пневмонии и переходу легкой степени патологии в тяжелые формы заболевания, специалисты относят:
- сопутствующие заболевания, на фоне которых прогрессирует пневмония. В группу риск попадают пациенты, у которых в анамнезе диагностированы: хронические патологии дыхательной системы, сердечно-сосудистые нарушения, сахарный диабет, алкоголизм. На фоне этих патологий снижается иммунный ответ, пневмония прогрессирует интенсивнее и стремительнее;
- тип пневмококкового возбудителя, так как некоторые вирусные агенты способны размножаться быстро и противомикробной терапии поддаются неохотно;
- несвоевременная диагностика и терапия. Развивающаяся пневмония поражает воспалительным процессом обширную площадь легочной ткани, повышается сопротивление терапевтическому воздействию;
- возрастные показатели пациентов: у пожилых людей и новорожденных младенцев тяжелая форма пневмонии диагностируется чаще, чем у молодых и людей среднего возраста.
Тяжелые формы патологического легочного процесса часто диагностируются у людей с низким уровнем дохода, бездомных или безработных пациентов.
Профилактика
При лечении пневмонии любой разновидности главное – не допустить развитие осложнений.
Как не допустить осложнений
Частой ошибкой заболевших пневмонией становится то, что многие из них, не желая пропускать работу и уходить на больничный, стараются перенести болезнь на ногах, заглушая её проявления приёмом симптоматических лекарственных средств. В результате такого безалаберного отношения к себе больные без должного лечения попадают в руки специалистов в крайне тяжёлом состоянии. У многих из них обнаруживают жидкость в лёгких, кровотечение, даже происходит остановка дыхания. Помочь пациенту в данной ситуации крайне сложно.
Пневмония протекает довольно тяжело как у взрослых, так и у детей. Заболевание особенно опасно для пожилых людей, ведь у них понижен иммунитет. В группе риска оказываются также люди, у которых имеются врождённые дефекты дыхательных органов, хронические заболевания или ЛОР инфекции, а также те, кто работает на вредном производстве. Пневмонией рискуют заболеть и люди, которые принимают иммунодепрессанты и ведут малоподвижный образ жизни.
Пневмония требует лечения лекарственными средствами, которые прописывает врач. Обычно терапевт назначает антибиотики, однако стоит заметить, что при вирусной пневмонии антибиотики неэффективны и в подобных случаях обычно первостепенную роль играет иммунитет больного. Кроме антибиотиков, применяют бронхорасширяющие средства. Когда острые симптомы заболевания устранены, то назначают физиотерапевтическое лечение.
Профилактика осложнений после заболевания
Для предотвращения развития осложнений после воспаления лёгких необходимо тщательно следить за своим самочувствием, рационально питаться, избегать переохлаждения, поддерживать иммунитет.
При лечении пневмонии важную роль играет правильное и своевременное диагностирование. Для профилактики осложнений и последствий болезни врачи рекомендуют соблюдение следующих профилактических мер:
- Употребление витаминизированной пищи;
- Отказ от вредных привычек (курение, наркотики, алкоголь);
- Регулярные занятия зарядкой (бег, быстрая ходьба);
- Выполнение дыхательной гимнастики;
- Ограничение пребывания в местах с загрязнённым воздухом;
- Избегание стрессовых ситуаций.
Лечение и первая помощь
Лечение дыхательной недостаточности можно разделить на два вида: неотложную помощь, а также диагностическое и симптоматическое лечение болезни. Неотложную помощь оказывают при острой ДН, когда состояние больного ухудшается буквально на глазах. До приезда скорой необходимо выполнить следующую последовательность действий:
- Уложить больного на правый бок.
- Развязать галстук, шейный платок, верхние пуговицы блузки или рубашки для того, чтобы обеспечить приток кислорода.
- Удалить инородные тела или мокроту из горла с помощью марли (при необходимости).
- Если произошла остановка дыхания, начать реанимационные мероприятия. Например, искусственное дыхание и массаж сердца.
Если же речь идет о хроническом состоянии, то для лечения дыхательной недостаточности нужно, прежде всего, выявить причины ее возникновения. Для этого проводятся различные лабораторные и диагностические исследования. Можно выделить основные группы лечения:
- Оксигенотерапия или лечение кислородом. Даже при небольшой дыхательной недостаточности врачи прибегают к этому методу для того, чтобы избежать гипоксии в тканях и поддержать организм. Этот способ лечения мгновенно улучшает текущее состояние больного, но, к сожалению, не решает долгосрочных проблем.
- Антибактериальная позволяет вылечить ДН обструктивного типа, так как воздействует на бактерии и микроорганизмы, вызвавшие заболевание органов дыхания.
- Гормональные препараты типа «Пульмикорта» и «Преднизолона» помогают устранить отек легких и облегчить дыхание. При хронических болезнях органов дыхания эти препараты назначаются в качестве поддерживающей терапии.
- Бронхолитические и противовоспалительные препараты («Беродуал», «Сальбутомол») назначают для устранения обструкции. Они начинают действовать уже через несколько часов.
- Муколитические средства («Лазолван», «Амброксол») прописывают в случае сухого кашля и «застойной» мокроты.
- В случае тяжелого течения болезни с обильным отделением мокроты для профилактики воспаления в легких назначают дренажный массаж и санацию верхних дыхательных путей.
- Дыхательная гимнастика может значительно улучшить состояние больного в том случае, если проводится своевременно и регулярно.