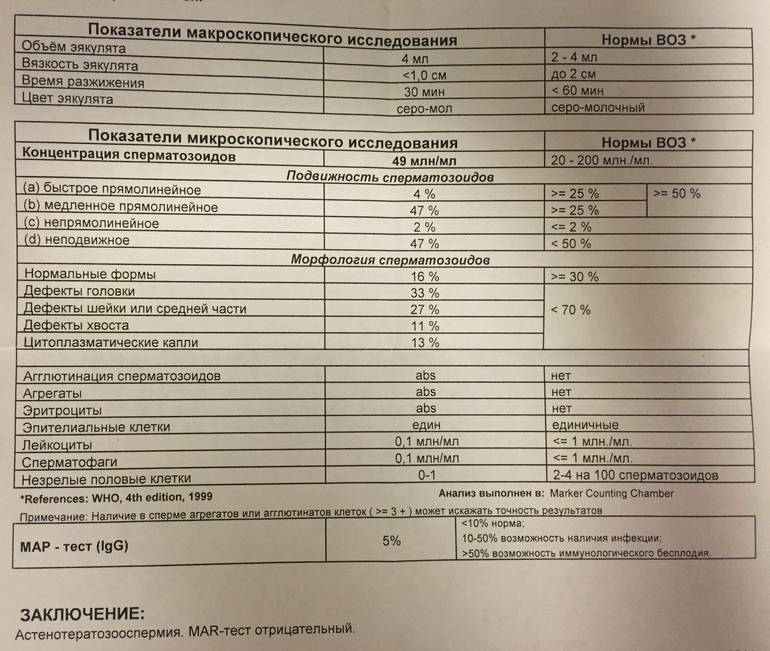
Содержание
Примечания
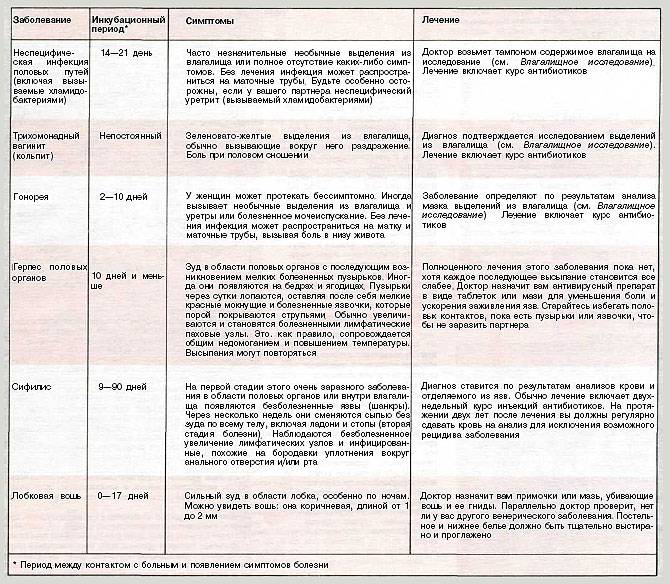
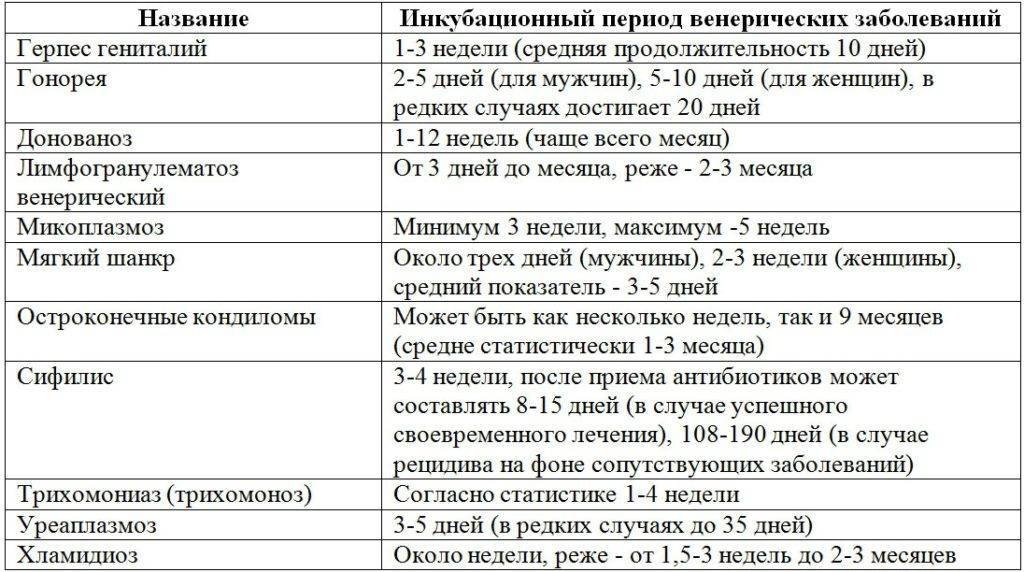
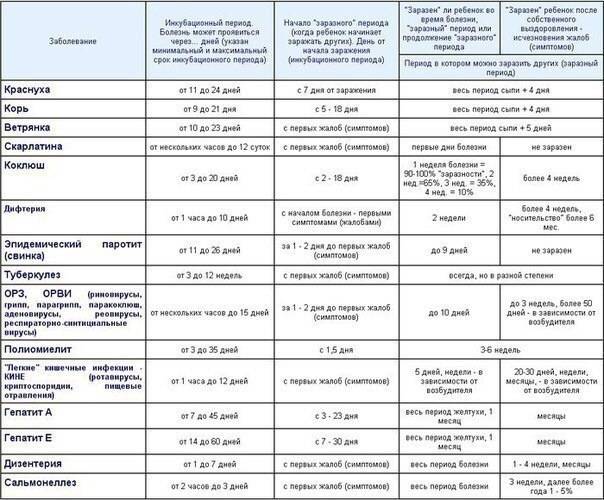
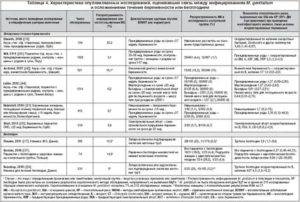
Когда сдаются анализы после заражения ЗППП
Стандартный срок, через который врачи-венерологи рекомендуют сдать анализы после незащищенного полового акта, составляет 14 дней. На это время стоит ориентироваться, если нет симптоматики заболевания. Если они есть, можно прийти на диагностику и раньше. К примеру, у мужчин при гонококковой инфекции гной может начать выделяться из уретры уже через 3 суток после заражения. Тогда не обязательно ждать 2 недели.
Можно сразу прийти в медучреждение и провести исследования. При наличии гонококка они будут положительными.
Чем сильнее выражены симптомы, тем легче обнаружить инфекцию. Но бывает так, что незащищенный половой акт состоялся, а симптомов нет. В таком случае не стоит думать, что вы не заразились.
Многие инфекции могут иметь инкубационный период до 1 месяца и более. Иногда симптомы не появляются вообще. Например, при гонорее их нет у 50% женщин, а при трихомониазе – у 50% мужчин. Поэтому в любом случае обращаться в клинику для сдачи анализов нужно. Ведь если вы проигнорируете необходимость обследования, вполне вероятно, что будете длительное время страдать скрытой венерической инфекцией. Вы постоянно будете заражать других людей. А кроме того, инфекция активизируется в самый неподходящий момент, когда иммунитет даст сбой. Например, после наступления беременности или после тяжелой болезни. И даже при бессимптомном течении инфекция может постепенно распространяться во внутренние половые органы. Поэтому она способна вызывать различные осложнения. В том числе возможно мужское или женское бесплодие. Поэтому не стоит пренебрегать своим репродуктивным здоровьем.
Через 2 недели после незащищенного секса с подозрительным половым партнером пойдите в клинику и сдайте анализы. Это займет у вас 1 час времени, если вы обращаетесь в платное медучреждение. Зато вы вовремя обнаружите инфекцию и вылечите её. А если анализы покажут, что вы не заразились, наградой за скрупулезное отношение к своему здоровью станет эмоциональный покой. Ведь вы будете точно знать, что здоровы, что осложнений ждать не стоит, и что вы никого не заразите во время секса.
Скрытые инфекции
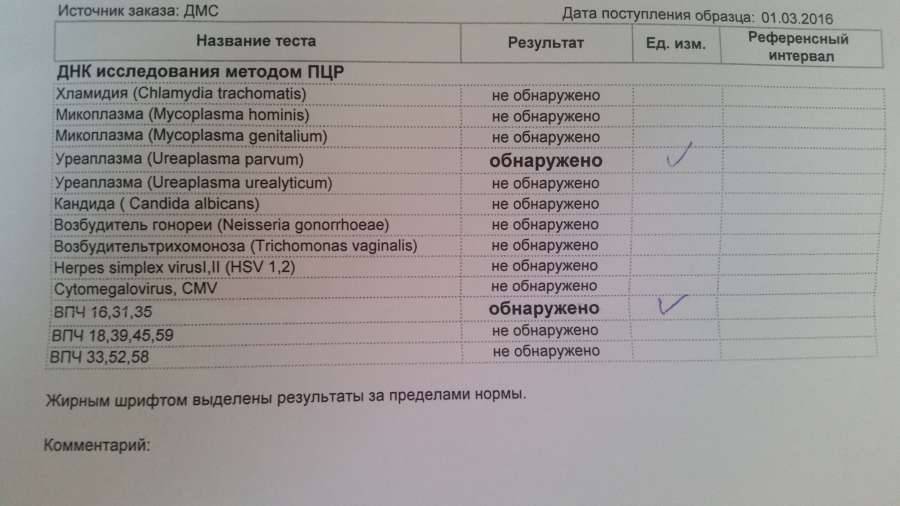
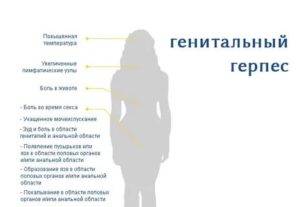
Скрытые инфекции могут в течение достаточно длительного времени протекать бессимптомно, ничем не проявляясь. При этом в случае отсутствия своевременного лечения они приводят к очень серьезным осложнениям. Анализ крови на скрытые инфекции включает в себя исследование на уреаплазмоз, микоплазмоз, хламидиоз, цитомегаловирус, вирус герпеса, вирус папилломы человека и некоторые другие инфекции.
Показания для анализа
Показаниями для сдачи данного вида анализа являются следующие состояния:
- состоявшийся незащищенный половой акт;
- планирование беременности или наступившая беременность;
- появление характерных симптомов – боль внизу живота, необычные выделения из половых органов, жжение, зуд, дискомфортные ощущения в половых органах;
- появление каких-либо образований на слизистых оболочках;
- резкое похудение.
В настоящее время основные виды анализов крови на скрытые инфекции – иммуноферментный анализ (ИФА) и метод полимеразной цепной реакции (ПЦР).
Анализ ИФА
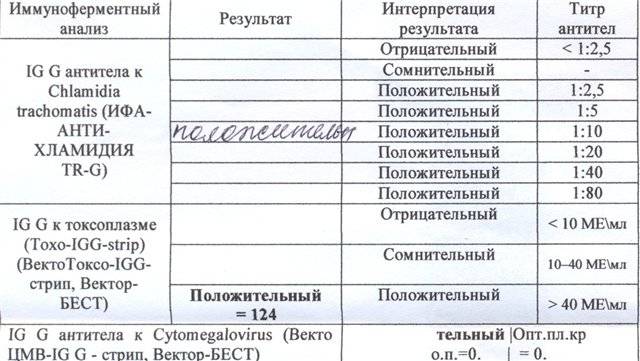
Во время проведения иммуноферментного анализа в крови (ИФА) выявляют антигены возбудителей и антитела к ним. Антигены (чужеродные вещества) вызывают иммунную защитную реакцию организма, в результате которой вырабатываются антитела (специфические белки иммуноглобулины). Основным принципом ИФА крови является реакция взаимодействия антигена возбудителя со специфичным антителом. В результате формируется комплекс, имеющий специальную метку, которая изменяет окраску образца крови под действием реагента. Наличие антител или антигенов определяется интенсивностью окрашивания. Их количество определяют с помощью специальной аппаратуры. Для каждого возбудителя инфекции существует свой набор антигенов.
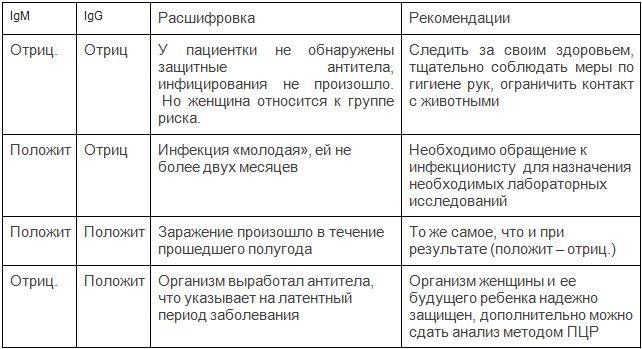
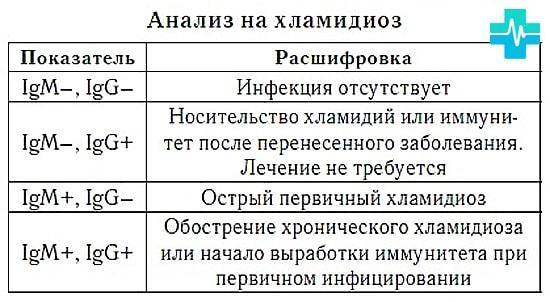
В расшифровке анализа крови на инфекции методом ИФА указывают наличие или отсутствие основных видов антигенов – IgM и IgG.
- Обнаружение в крови иммуноглобулинов IgM указывает на наличие первичной инфекции.
- Если в крови обнаружены антигены IgG, значит, данный возбудитель уже был в организме раньше. К нему выработался специфический иммунитет, и лечение не требуется.
- Если анализ крови на инфекции показал наличие иммуноглобулинов и IgM, и IgG, это означает, что хроническая форма заболевания перешла в острую форму, что требует проведения терапии.
ИФА крови применяют для диагностики таких инфекций, как сифилис, трихомонады, микоплазмы, хламидиоз, уреаплазма, гонорея, цитомегаловирус, гепатит, герпес, вирус Эпштейна-Барра.
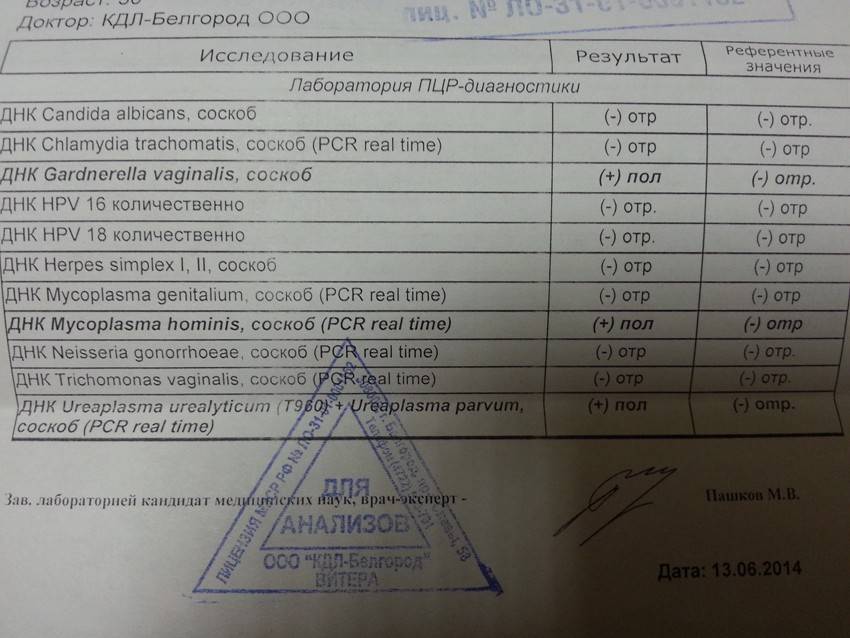
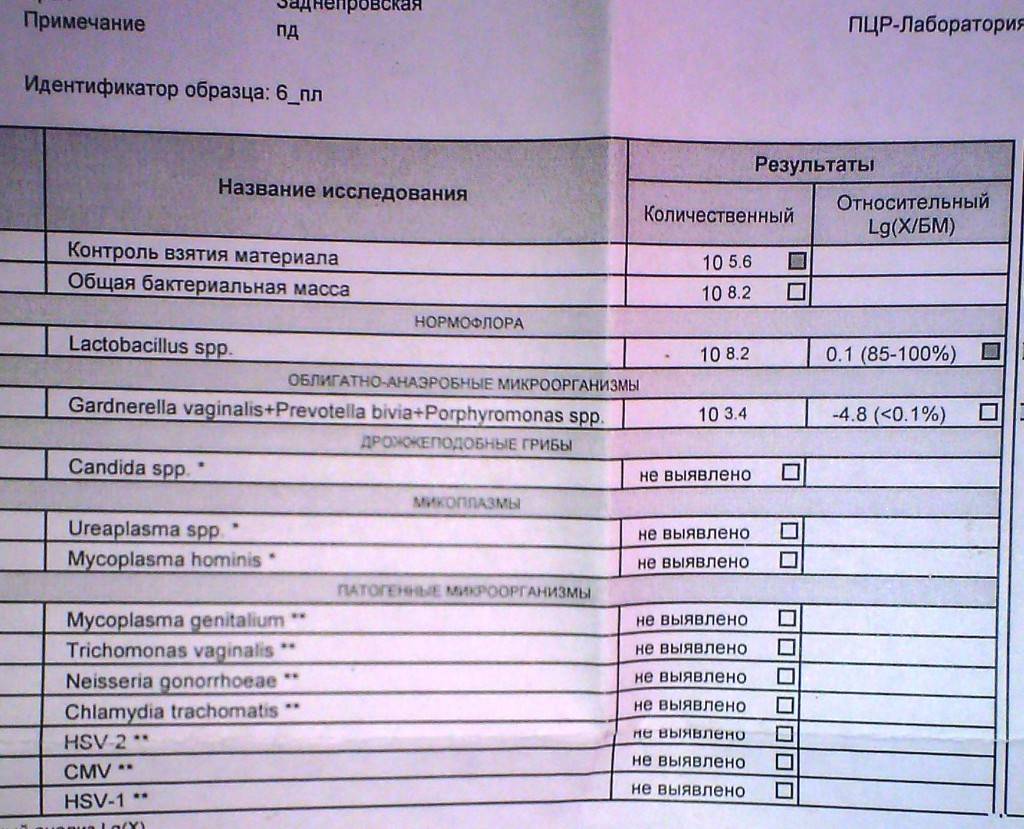
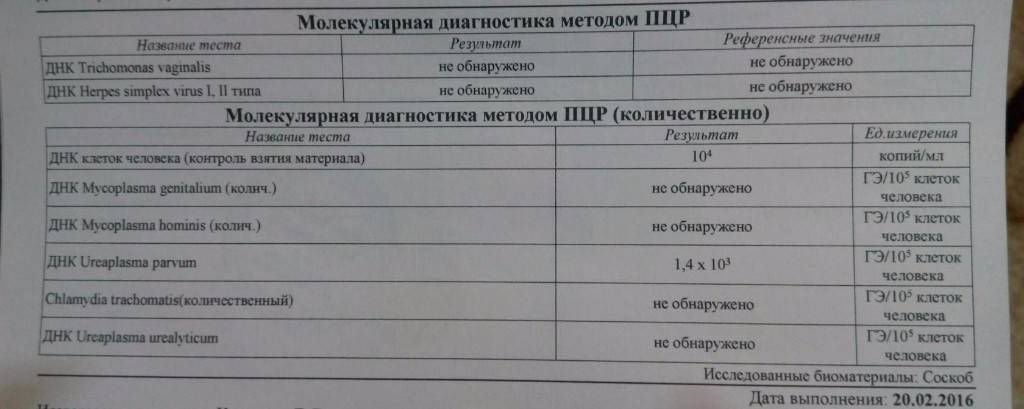
Анализ ПЦР
ПЦР-диагностика заключается в идентифицировании возбудителей инфекций на основе определения в пробе крови их генетического материала (РНК или ДНК).
В образец крови помещают специальные ферменты, которые имеют свойство связываться с ДНК микроорганизма и синтезировать его копию. При этом реакция копирования ДНК проходит в несколько этапов, как цепная реакция. Первый этап – из одной молекулы ДНК формируются две новые молекулы. Второй этап – из двух получившихся молекул образуются четыре новые молекулы, и так далее. По завершении нескольких циклов из одной ДНК образуется несколько тысяч копий. Такое количество копий легко анализируется и сравнивается с базой данных, содержащей информацию о строении ДНК и РНК разных микроорганизмов.
С помощью ПЦР анализа крови на инфекции можно выявить ничтожно малое количество возбудителя заболевания. Благодаря этому есть возможность начать лечение инфекции на ранней стадии, что значительно ускоряет процесс выздоровления.
Когда сдается кровь на венерологические заболевания?
Пациенты часто задаются этим вопросом. Сегодня исследование редко назначается без специальных показаний.
В качестве показания могут выступить следующие симптомы:
- жалобы на какие-либо дискомфортные ощущения при сексуальном контакте;
- пропальпированные врачом лимфатические узлы большего, чем необходимо размера;
- жалобы на любой дискомфорт при облегчении мочевого пузыря (это может быть, как болевой синдром, так и учащение мочеиспускания);
- изменение окраски кожных покровов и видимых слизистых в проблемной зоне, появление любых высыпаний, язвочек, кондилом;
- жалобы на сильный зуд в области наружных половых органов, который не удается купировать;
- появление необычных выделений, которые имеют нестандартную консистенцию, цвет или запах.
Многим специалистам, работающим в тесном контакте с другими людьми, часто требуется медицинская книжка. Например, сдать кровь на венерологические заболевания придется врачам, учителям, воспитателям в детском саду, работникам пищевой промышленности и др.
Многие врачи рекомендуют профилактическую диагностику, если:
- произошла резкая смена сексуального партнера;
- в ближайшее время пара планирует беременность;
- у женщины не получается выносить и родить ребенка и др.
- был незащищенный половой акт с непроверенным человеком;
Кровь на венерологические заболевания: методы исследования материала
Анализ крови на венерологические заболевания может выполняться по разным методикам. При этом результаты, что естественно, также будут различны.
Сегодня применяют:
• ИФА крови на венерологические заболевания
Основа этой методики – это наблюдение за реакцией антигенов, находящихся в крови пациента, со специальными антителами.
На чем основана методика? После контакта с любой инфекцией иммунная система начинает продуцировать специальный специфический белок, который помогал бороться с патогеном. Анализ выявляет именно наличие или отсутствие того или иного белка, который должен помогать в борьбе.
• ПЦР крови на венерологические заболевания
ПЦР-методика – способ, который позволяет выявлять различных возбудителей на самой ранней стадии их развития.
Этого удается достигнуть за счет того, что в ходе полимеразной цепной реакции множество раз копируется. И становится доступным для исследования ДНК возбудителя.
Комплексный анализ на венерологические заболевания подразумевает под собой применение ИФА и ПЦР. Это позволяет выявить не только имеющиеся заболевания, но и определить, чем человек переболел за счет оценки иммуноглобулинов. Чаще всего с помощью комплексного анализа выявляют наличие сифилиса, гепатитов B и C, ВИЧ-инфекции.
Также можно обнаружить:
- ВПЧ различного риска;
- трихомониаз;
- хламидиоз;
- кандидоз;
- гонорею и др.
Если на какие-либо инфекции был получен положительный результат, что делать? Рекомендуется провести повторное исследование только на выявленные заболевания, чтобы подтвердить или опровергнуть диагноз.
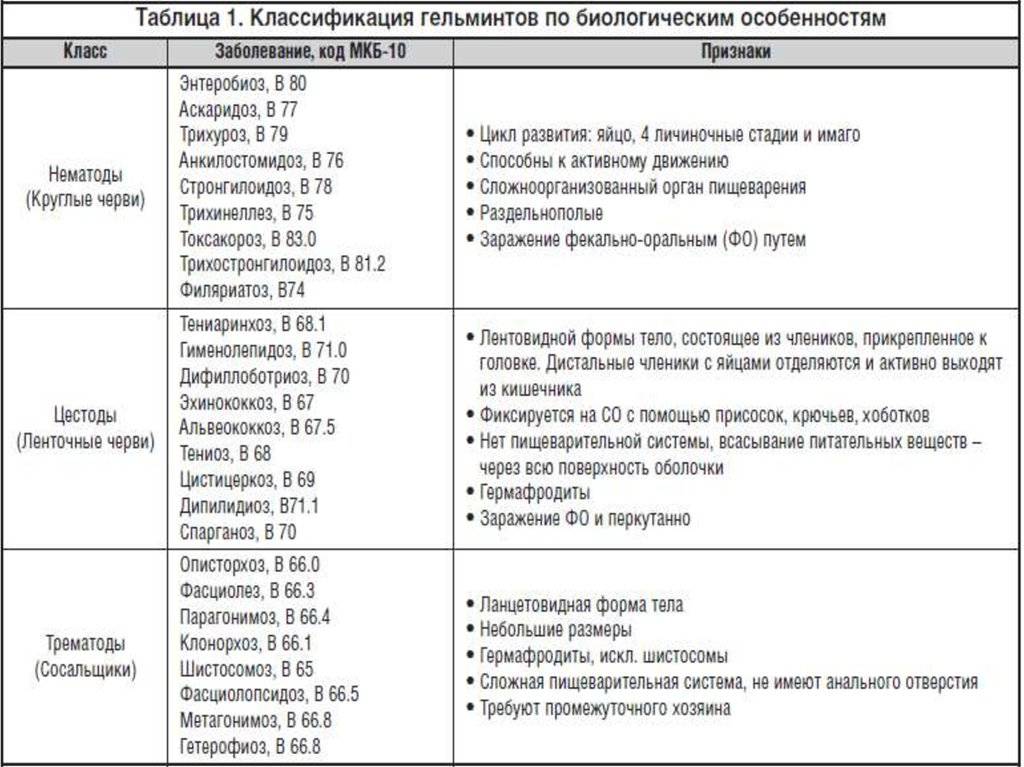
Виды возбудителей ИППП у мужчин
Венерические заболевания могут быть вызваны:
- бактериями;
- вирусами;
- грибками;
- простейшими.
Большинство ИППП относятся к бактериальным или вирусным заболеваниям.
Бактериальные ИППП
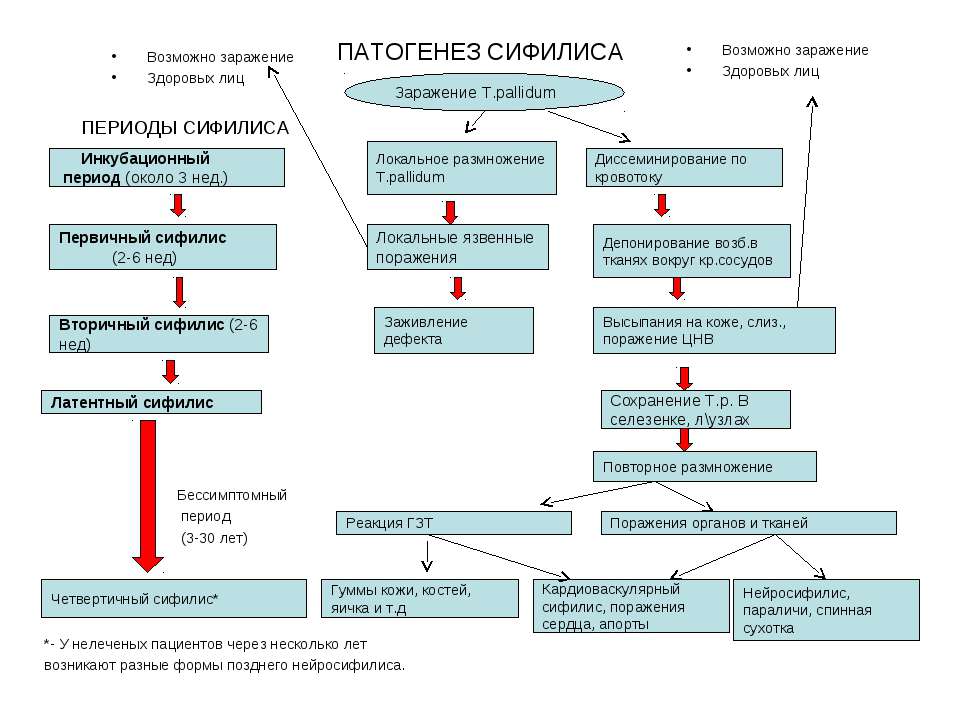
1. Сифилис.
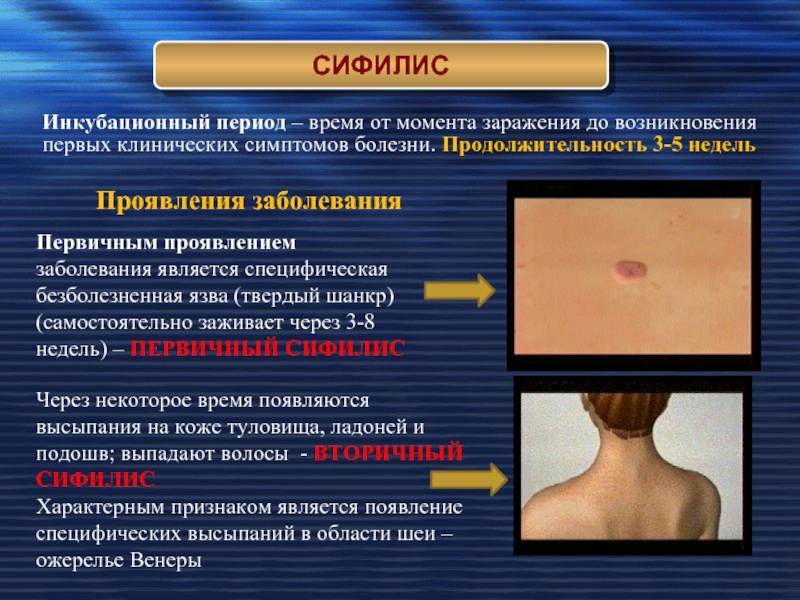
Опасная инфекция, которая при длительном течении может поражать внутренние органы, центральную нервную систему.
В начальной стадии проявляется лишь небольшой безболезненной язвой на половых органах.
Она существует около 1 месяца.
Затем исчезает, наступает бессимптомный период.
После этого сифилитическая инфекция проявляется высыпаниями, которые появляются на различных участках тела.
Через несколько лет возможно дальнейшее развитие заболевания.
Оно приводит к появлению очагов воспаления в различных органах.
Болезнь вызвана бактерией.
Возбудителем является бледная спирохета.
Патология может длительное время протекать в скрытой форме.
Поэтому кровь на сифилис сдает каждый человек с определенной периодичностью.
Этот анализ берут при обращении в медицинское учреждение общего профиля, оформлении справок, подготовке к операции и т.д.
Лечить болезнь лучше в ранней стадии.
В этом случае от неё обычно удается избавиться быстро и без проблем.
Если же пациент обращается через 2 года и больше после заражения, лечиться приходится долго, иногда в условиях стационара.
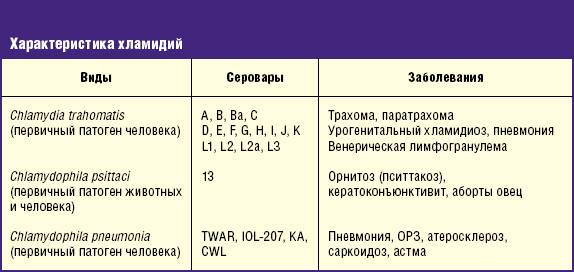
2. Хламидиоз.
Это заболевание вызывает уникальная бактерия.
Уникальность хламидии состоит в следующем:
- паразитирует внутриклеточно;
- не может синтезировать собственную АТФ, которая нужна любой живой клетке, поэтому не способна сохранять жизнедеятельность во внешней среде длительное время;
- существует в двух жизненных формах.
Хламидия вызывает у мужчин уретриты, простатиты, орхоэпидидимиты.
Она паразитирует в основном в мочеполовой системе.
Но может также вызывать воспалительные процессы ротовой полости, горла, ануса, конъюнктивы.
Септических осложнений не вызывает, во внутренние органы не проникает.
Хотя у женщин может распространяться через маточные трубы в брюшную полость и там вызывать воспаление соединительнотканных структур (брюшины, связок и т.д.).
У мужчин таких осложнений не бывает.
Но у них хламидия:
- является наиболее частой причиной бесплодия среди всех ИППП;
- провоцирует рубцовые процессы, может вызывать стриктуры уретры;
- часто проникает в предстательную железу;
- является наиболее частой причиной болезни Рейтера среди всех ИППП (реактивное воспаление суставов и других органов).
3. Гонорея.
Относится к числу классических ИППП.
У мужчин в основном имеет острое клиническое течение.
Дает бурную симптоматику.
В основном поражает уретру.
Относительно нечасто переходит в хроническую форму.
Потому что мужчины страдают от сильных симптомов и обращаются к врачу.
Они получают лечение, которое на начальном этапе развития гонореи проходит обычно успешно.
Тем не менее, при отсутствии адекватной медицинской помощи инфекция может быть очень опасной.
Она способна поражать практически любые органы и ткани.
Обычно распространяется только внутри мочеполовой системы.
Гонококк может вызывать появление абсцессов (гнойников).
Он инфицирует простату и яички.
В некоторых случаях проникает в системный кровоток.
Тогда у пациента развиваются пневмония, энцефалит, артрит, сепсис и другие осложнения, связанные с воспалением внутренних органов.
Генерализованные формы возникают редко.
Но они опасны и могут привести к летальному исходу.
4. Уреаплазмоз и микоплазмоз.
Бактериальные ИППП, которые могут длительное время протекать без симптомов.
По этой причине они поздно диагностируются и не всегда успешно лечатся.
Могут быть причиной воспаления:
- уретры;
- простаты;
- органов мочевыделительной системы;
- яичек и придатков.
Это вторая по частоте причина болезни Рейтера среди половых инфекций.
Наличие уреаплазм и микоплазм негативно влияет на качество спермы, поэтому снижает фертильность мужчины.
5. Гарднереллез.
Встречается относительно редко.
Обычно если мужчина заражается от женщины гарднереллой, то она быстро погибает.
Потому что приспособлена для жизни только во влагалище.
Но на фоне сниженного иммунитета бактерия может вызывать у мужчины анаэробный баланопостит.
Обычно он протекает в легкой или средней форме.
При легком течении появляются лишь красные пятна, папулы, налеты на члене.
Болезнь может пройти даже без лечения.
При среднетяжелой форме образуются эрозии, болезненные трещины.
Таким пациентам требуется медицинская помощь, иначе возможны серьёзные осложнения.
Лечение венерических заболеваний у женщин
Схема лечения каждого конкретного заболевания всегда индивидуальна.
Не стоит принимать те же препараты, которые, например, были назначены вашему половому партнеру.
Даже при условии одинаковых возбудителей в анализах.
При назначении лечения врач учитывает ваши антропометрические данные, наличие сопутствующих соматических заболеваний, ожидаемые побочные эффекты.
Рассмотрим основные группы препаратов, которые назначаются при наличии венерических заболеваний.
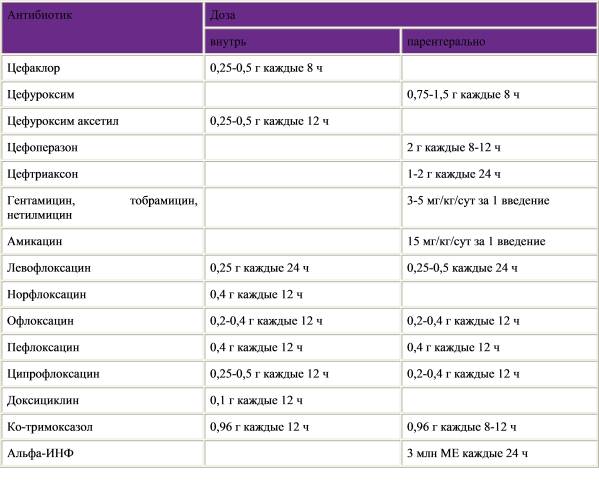
- Антибиотики – наиболее часто назначаемые лекарственные средства. Они выписываются при всех бактериальных инфекциях. Могут использоваться препараты из группы пенициллинов, макролидов, фторхинолонов и др. Назначается 1 или 2 антибиотика в зависимости от клинической ситуации. Сроки лечения – от 7 дней до 3 недель.
- Противовирусные средства – назначаются при ВПЧ, герпетической инфекции, кондиломатозе. Зачастую даже при бактериальной патологии их включают в схемы лечения, поскольку эти препараты способны усиливать местный иммунитет. Лекарства чаще назначаются в ректальных или вагинальных свечах, а также внутривенно.
- Антимикотические препараты даются при грибковой инфекции, а также для устранения осложнений антибактериальной терапии (молочница, кандидоз ротовой полости, кишечный дисбактериоз).
- Противомикробные средства (метронидазол, орнидазол) назначаются при трихомониазе, в схемах лечения бактериальных инфекций.
- Акарицидные препараты, бензилбензоат, серная мазь, средства с периметрином применяются для лечения паразитарных болезней.
- Гепатопротекторы, гастропротекторы – таблетированные препараты, используемые для защиты печени, кишечника и желудка при приеме длительных схем антибиотикотерапии.
- Биопрепараты для восстановления микрофлоры влагалища, кишечника.
- Местное лечение при венерических заболеваниях у женщин назначается в виде влагалищных свечей, содержащих антибиотик, антисептик, противомикробный, антимикотический компоненты или их различные сочетания. Местное лечение выступает в качестве вспомогательного. Также для механического вымывания бактерий могут быть рекомендованы влагалищные спринцевания, ванночки, в том числе и с лекарственными травами.
Экспресс тест на венерологические заболевания
Большинство пациентов стесняются болезней, передающихся половым путем. В этом нет ничего странного. Такие патологии осуждаются обществом. В том числе венерические болезни осуждаются теми, кто сам недавно переболел, но никому об этом не сказал.
В поисках анонимности многие люди идут кратчайшим путем. Они отправляются в аптеку и покупают тест на венерологические заболевания. Но особого смысла в этом нет. Цена такого теста сопоставима со с той суммой, которую вы заплатите за диагностику у врача.
Но главное – тесты на венерологические заболевания в аптеке не дают достоверного результата. Есть несколько разновидностей таких тестов. Некоторые используют в качестве клинического материала кровь, друге – мазок. Мазок вы сами у себя взять не можете. Потому что для этого нужны специальные знания и навыки. Остается только анализ крови. Все они основаны на определении уровня антител к определенным инфекционным агентам.
Антитела – это факторы иммунитета. Они специфичные. То есть, если человек заразился герпесом, то у него появляются антитела именно к герпесу, а не к сифилису. Но проблема в том, что тест на венерологические заболевания дает лишь ориентировочные результаты. Они требуют подтверждения с помощью более достоверных исследований.
Так есть ли смысл их применять? Судите сами: получив отрицательный результат, вы не будете уверены в том, что он достоверный. А значит, не сможете с чистой совестью спать по ночам, опасаясь передать инфекцию своей жене.
Получив положительный результат, вы не можете приступить к лечению. Во-первых, потому что лечением занимается врач. Во-вторых, потому что не знаете на 100%, что результат теста достоверный. Поэтому вам в любом случае придется отправиться к врачу. А если этот визит неизбежен, стоит ли тратить деньги, время и деньги на тест? Лучше сразу обратиться к доктору и обследоваться по-человечески.
Анализы крови на ВИЧ
Существует три основных типа анализов крови на ВИЧ.
Первый – это исследование ПЦР для выявления генетического материала возбудителя.
Второй – обнаружение в крови антител.
Третий – выявление антигенов ВИЧ.
Разные анализы преследуют различные цели. Они имеют свои преимущества и недостатки.
В качестве скринингового метода используют комбинированный тест. Он одновременно направлен на обнаружение антител и антигена р24.
Преимуществом этого анализа крови является его высокая чувствительность. Поэтому применяется он для первичной диагностики ВИЧ.
Показаниями для сдачи анализа крови считаются:
- беременность
- предстоящая хирургическая операция
- выявление любых ЗППП с неустановленным источником инфицирования
- донорство крови, половых клеток, органов
- контакт с ВИЧ-инфицированным
Комботест высокочувствительный, но при этом имеет не самую высокую специфичность. Поэтому после получения положительных результатов анализов нужно подтверждение диагноза.
Для подтверждающих тестов на первый план выходит показатель специфичности. То есть, частота ложноположительных результатов должна быть минимальной.
Используется для подтверждения диагноза ВИЧ иммуноблот. Он тоже основан на выявлении антител. В большинстве случаев у ВИЧ-инфицированных этот анализ положительный.
Это свидетельствует в пользу существующей инфекции. Но иногда результат бывает пограничным. В таких случаях требуется проведение ещё одного подтверждающего теста. Им обычно становится ПЦР.
Если же комбинированный тест, включающий определение антигена р24, был положительным, а иммуноблот – отрицательным, проводится повторное исследование через 3 недели. В случае повторного положительного результата считается, что человек здоров.
Если же он положительный, устанавливается диагноз ВИЧ. Такие противоречивые результаты связаны с тем, что антиген р24 появляется в крови раньше, чем антитела к некоторым вирусным белкам. Поэтому комботест становится положительным раньше, чем иммуноблот. Наряду с серологическими методами для выявления ВИЧ используются молекулярные тесты.
Для ПЦР клиническим материалом тоже служит кровь. Метод хорошо тем, что определяет вирусную нагрузку. То есть, он не просто дает ответ, болен ли человек, но и показывает, насколько далеко зашел патологический процесс. Поэтому ПЦР используют для мониторинга ВИЧ-инфекции. Применяют метод с целью определения показаний к назначению антиретровирусной терапии и для оценки её эффективности.
ПЦР также применяется для диагностики ВИЧ у новорожденных. Они получают антитела от инфицированной матери. Поэтому серологические тесты становятся неэффективными. Ведь выявление антител в крови младенца не говорит о том, что он болен. Вполне вероятно, что это материнские антитела. В то же время обнаружение РНК вируса подтверждает наличие инфекции.
Вместе с тем, ПЦР имеет ряд недостатков по сравнению с анализом крови на антитела. Поэтому не может использоваться для первичной диагностики самостоятельно. ПЦР применяется разве что как дополнение к другим анализам. Или используется в случае спорных, а также противоречивых результатов серологических исследований.
Причины невозможности использования ПЦР для первичной диагностики ВИЧ:
- не выявляет ВИЧ 2 типа, который составляет 0,5% клинических случаев в Европе
- ВИЧ может изменять генотип, а потому искомый фрагмент РНК может не определяться (для определения этого недостатка используют ПЦР с двойной мишенью)
- не выявляет ВИЧ у элитных контроллеров (у 1% людей антитела полностью подавляют ВИЧ, и его РНК не выявляется в крови при положительных серологических тестах)
Отдельно следует выделить экспресс-тесты на ВИЧ. Для этих исследований применяется не венозная, а капиллярная кровь. Её берут из мочки уха или безымянного пальца. Результат человек может узнать уже через 15 минут.
Для диагностики используют иммунохроматографический метод. Преимуществом теста является возможность его проведения в любых условиях, а не только в клинической лаборатории.
Чувствительность исследования высокая. Экспресс тест может использоваться как скрининговый.
В случае положительного результата необходимо подтверждение при помощи иммуноблота.
Основные ситуации, когда используют экспресс-тесты:
- предстоящее экстренное хирургическое вмешательство
- травма иглой, содержащей биоматериал потенциально инфицированного пациента
- начавшиеся роды – для определения ВИЧ-статуса матери
То есть, экспресс-тест нужен в случаях, когда результат анализа крови на ВИЧ требуется получить немедленно.
Когда после случайной связи провериться на венерологические заболевания
Если у вас произошел внеплановый половой акт без презерватива, конечно, нужно обследоваться на болезни, передающиеся половым путем.
Однако, бежать обследоваться в тот же самый день бессмысленно.
Сразу же, в кратчайшие сроки, можно обратиться к дерматовенерологу и пройти экстренную профилактику некоторых инфекций, передающихся половым путем.
При этом важно понимать, что нельзя всякий раз пользоваться лишь экстренной профилактикой: препараты для нее не стоит вводить в организм, не имея на то веской причины. Можно ли в инкубационном периоде провериться на венерологические заболевания?
Можно ли в инкубационном периоде провериться на венерологические заболевания?
Проходить полное обследование лучше при появлении первых симптомов венерического заболевания или через 2-3 недели после полового контакта.
Поскольку у пациента должна появиться ДНК возбудителя, которую можно выделить, или собственные антитела в крови, чтобы их обнаружить одним из существующих методов.
Инфекции, передающиеся половым путем, представляют собой группу серьезных заболеваний, нередко сложных в диагностике и лечении.
Следует относиться к себе внимательно и не допускать незащищенных половых контактов и беспорядочных сексуальных связей.
Если сексуальный партнер не является для вас постоянным, лучше пользоваться презервативом.
В том случае, когда подозрение на венерическое заболевание всё же возникает, необходимо без промедления обращаться к врачу-дерматовенерологу.
Проходить экстренную профилактику венерических болезней, после чего отправляться в лабораторию – сдавать соответствующие анализы и биологические материалы для исследования.
Если венерологическое заболевание подтверждается, важно своевременно получить грамотно подобранную терапию, после чего подтвердить собственное излечение лабораторно. Будьте внимательны к себе и к своим близким!
Будьте внимательны к себе и к своим близким!
Любую болезнь лучше предотвратить, чем упорно лечить!
Чтобы провериться на венерологические заболевания, обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Нейромультивит — инструкция по применению. Препарат рецептурный, информация предназначена только для специалистов здравоохранений!
Анализы крови на сифилис
Анализы крови – это основная группа диагностических методов для выявления сифилиса. Они применяются как для первичной диагностики, так и для подтверждения излеченности после курса антибактериальной терапии. Используются серологические тесты. Они направлены на выявление антител.
Выделяющиеся в результате заражения сифилисом антитела подразделяются на специфические и неспецифические (реагиновые).
Первые являются трепонемными. То есть, их появление необходимо для уничтожения возбудителя сифилиса.
Вторые (реагины) – это антитела к аутоантигенам. Они образуются в результате распада тканей.
Исследования, направленные на выявление специфических антител, называются трепонемными. Те тесты, целью которых является обнаружение реагинов, называются нетрепонемными. Их специфичность гораздо ниже. Поэтому такие анализы могут использоваться лишь как скрининговые, но не подтверждающие.
Но при этом они могут быть использованы для подтверждения излеченности. Снижение титра антител более чем в 4 раза в течение 12 месяцев говорит о том, что человек больше не страдает сифилисом. Основным нетрепонемным тестом является RPR.
Реже используют реакцию Вассермана. Антитела также делятся на классы. Бывают иммуноглобулины М, А и G.
В диагностике сифилиса IgА не имеет большого клинического значения. Потому что вырабатывается в небольших количествах. Исследования направлены на выявление IgG и IgМ. IgМ обычно появляются спустя 2-4 недели после проникновения в организм человека бледной трепонемы.
А исчезают они:
- при отсутствии лечения – через полтора года
- при назначении лечения на стадии раннего сифилиса – через 3-6 месяцев
- при назначении терапии при позднем сифилисе – через 1 год
Несколько позже появляются IgG. Это происходит не ранее чем через 1 месяц после инфицирования. Титры обычно гораздо больше.
Часто IgG длительное время сохраняются и после излечения заболевания. В том числе они могут циркулировать в крови пожизненно.
IgG и IgМ бывают видо- и типоспецифичными.
Таким образом, в зависимости от определяемых антител, анализы крови делят на три группы:
- липидные или реагиновые – реакция Вассермана, микропреципитации
- групповые трепонемные – РИФ, РСК
- видоспецифичные трепонемные – РПГА, РИТ
Диагностика обычно начинается с нетрепонемных тестов. Это скрининговые исследования
Они назначаются:
- беременным
- донорам
- военнослужащим
- работникам здравоохранения и пищевой промышленности
- перед операциями и инвазивными диагностическими процедурами
- поступившим на стационарное лечение
Иногда проводится целенаправленная диагностика сифилиса, если есть основания полагать, что человек болен. В этом случае нетрепонемные тесты могут не использоваться. Назначаются анализы крови на антитела к бледной трепонеме.
Показания:
- наличие симптомов сифилиса
- половой контакт с больным сифилисом
- рождение ребенка от матери, страдающей этим заболеванием
- пациентам с другими ЗППП
Трепонемные тесты также назначают пациентам, которые получили положительные результаты серологических исследований. Чаще они подтверждают диагноз.
Реже бывает так, что положительный анализ нетрепонемного анализа оказывается ложнореактивным. Эти исследования обладают как преимуществами, так и недостатками.
К преимуществам относится:
- быстрота и простота
- дешевизна
- возможность ранней диагностики (реагиновые антитела появляются уже через 7-14 дней после инфицирования)
- высокая чувствительность на ранних стадиях сифилиса (низкая частота ложноотрицательных результатов)
Недостатки этих исследований:
- низкая чувствительность при позднем сифилисе
- низкая специфичность (частые ложноположительные реакции)
- частые отрицательные результаты при сопутствующей ВИЧ-инфекции
Трепонемные тесты обладают большей специфичностью. Они реже дают ложные результаты. Особенно если проводится 2 и более теста.
Либо если трепонемный анализ крови на сифилис выполняется после скринингового исследования. Но эти исследования менее информативны для контроля излеченности. Потому что могут оставаться положительными долгое время, иногда всю жизнь.
Желудочные заболевания
У маленьких поросят, которых рано отняли от свиноматок и перевели на стандартный рацион, может развиться гастроэнтерит. Главным признаком этого заболевания является посинение ушей и пятачка. Свиньи кашляют, начинают страдать от запоров и диареи, становятся малоподвижными, мало едят и не набирают вес. Болезни желудка может вызвать и несбалансированное питание.
Справиться с желудочными заболеваниями у поросят поможет промывание желудочно-кишечного тракта 0,9%-солевым раствором. В качестве слабительного средства можно добавлять в корм по 1 ч. л. растительного масла.
Совет! Хорошим народным средством для борьбы с желудочными заболеваниями у поросят является отвар чеснока или лука. Головки необходимо залить кипятком в соотношении 1:10, дать настояться. Давать отвар поросятам следует 2 раза в день по 1 ст. л.
Диарею у поросят, как правило, лечат левомицетином. При обезвоживании требуется введение физиологического раствора. В некоторых случаях может потребоваться лечение антибиотиками. При этом, корм в обязательном порядке нужно обогащать витаминами. Если животному необходимо обезболивание, используют 1,5%-раствор новокаина.
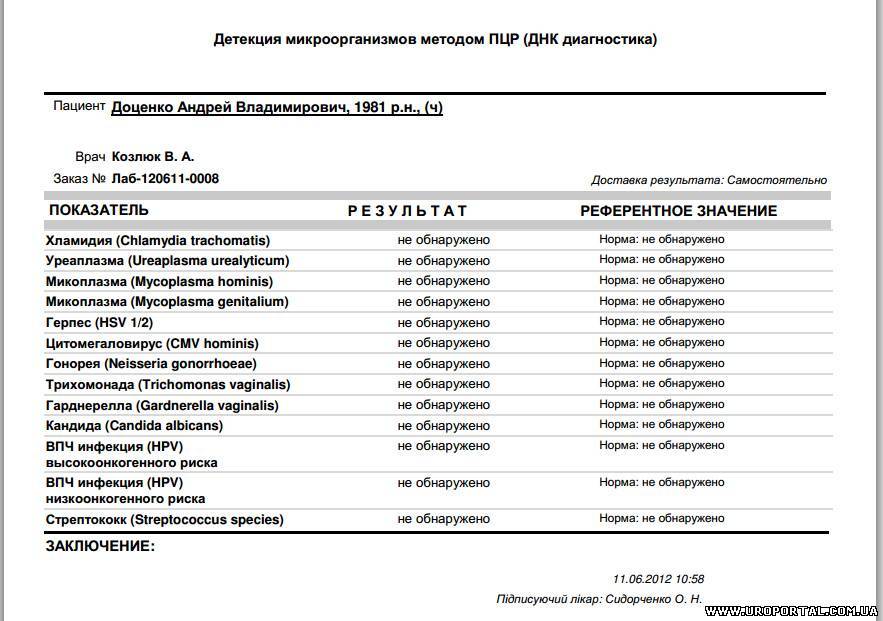
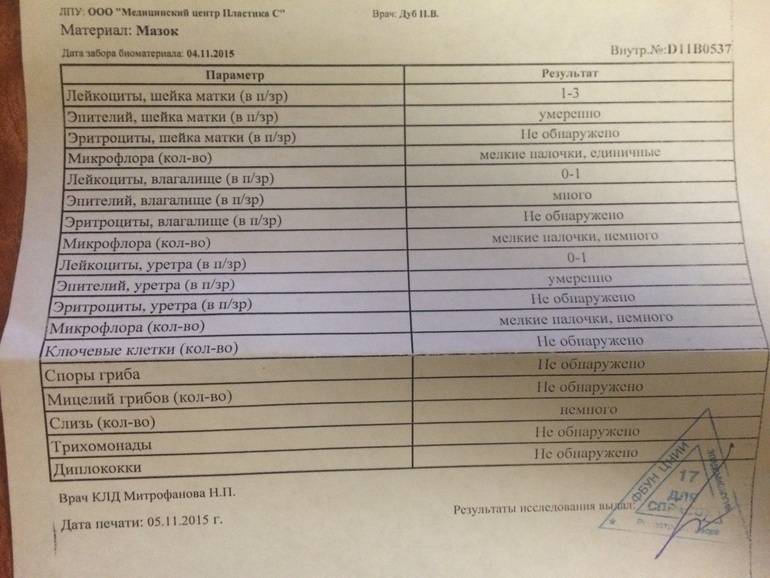
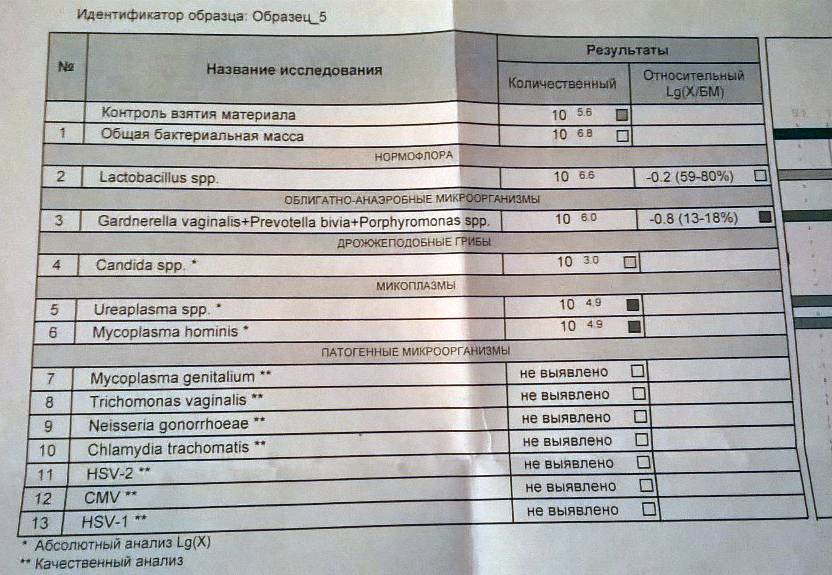
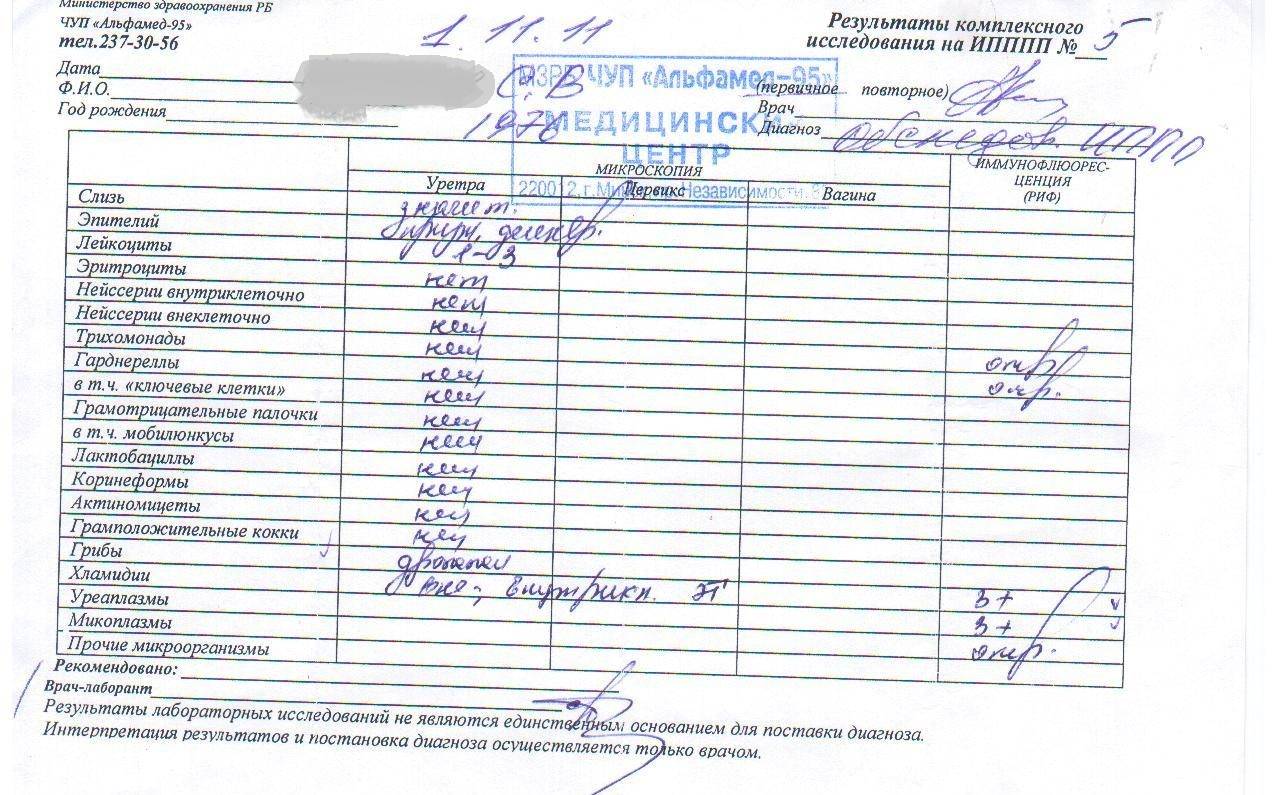
Какие патологии удается диагностировать по мазку на ИППП
Мазок на ИППП у женщин и мужчин позволяет выявить широкий спектр инфекций, которые могут находиться в секрете, выделяемом влагалищем или уретрой. При этом, что интересно, вирусы подобным методом диагностируются с трудом или вовсе не поддаются диагностике. Так как для проведения микроскопического исследования они слишком мелкие.
Хорошо поддаются определению такие патологии, как:
- хламидиоз
- гонорея
- сифилис
- кандидоз
- трихомониаз и др.
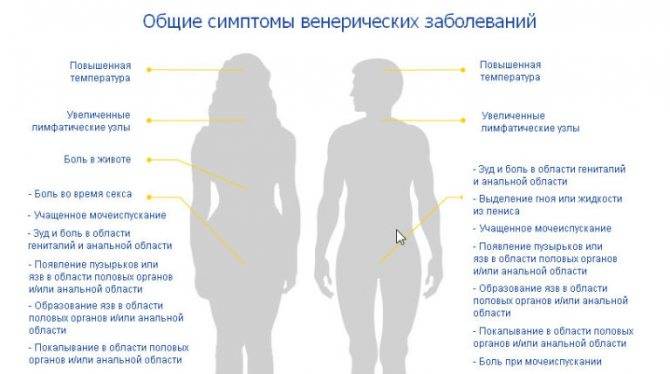
В большинстве случаев подобные инфекционные процессы протекают с довольно выраженными симптомами. Среди которых дискомфорт при мочеиспускании и половых контактах, зуд, жжение, появление сыпи в области интимной зоны, неприятные выделения со специфическим цветом или запахом и др.
Если же симптомов нет, пациенту все равно могут порекомендовать прохождение обследования в следующих случаях:
- был половой контакт без использования индивидуальной барьерной защиты
- на обследование пришла женщина в период беременности или планирующая беременность
- за помощью обратилась пара, страдающая от бесплодия (сдавать биологический материал придется обоим партнерам)
Взятие мазка на ИППП – это также стандартная процедура во время профилактических осмотров. Ей не рекомендуется пренебрегать любой представительнице прекрасного пола, живущей половой жизнью. Даже если симптомов нет, если лечащий врач предлагает сдать биоматериал, стоит это сделать, чтобы не столкнуться с проблемами в дальнейшем.
Исследование достаточно простое и недорогое. Его можно использовать, как скрининговую методику постановки диагнозов. Что и делают врачи в некоторых поликлиниках и больницах.
Основы правильной подготовки к мазку на ИППП
Подготовка к мазку на ИППП не представляет сложностей. Главное – получить рекомендации от врача и тщательно их соблюдать.
Первое, что придется сделать пациенту перед исследованием – это отказаться от всех антибактериальных средств, которые он принимает.
Сделать это необходимо. Так как антибиотики, которые могут приниматься даже не из-за активного заболевания, передающегося половым путем, могут устранять активность интересующего возбудителя.
Временный отказ на 24 часа не сможет навредить здоровью пациента. Но при этом позволит получить достоверные результаты, сомневаться в которых не придется
На один день изменить для себя правила интимной гигиены – еще одно важное условие
Осуществлять подмывание можно с помощью самого обычного мыла. А вот применение средств с антибактериальным эффектом крайне нежелательно. Антибактериальные средства также негативно влияют на активность возбудителя в интересующей зоне.
Если нужно взять мазок на ИППП, подготовка может включать в себя провокацию. Для этого пациенту рекомендуют накануне исследования питаться жирной, копченой, соленой пищей, которая ослабляет иммунитет и позволит патогенам проявить себя.
Часто пациентам рекомендуют за три часа до исследования не ходить в туалет.
А также на 24-48 часов воздержаться от сексуальных контактов. Эти условия обговариваются с лечащим врачом уже в индивидуальном порядке. И, если доктор посчитает, что соблюдение условий необходимо, придется их выполнить.
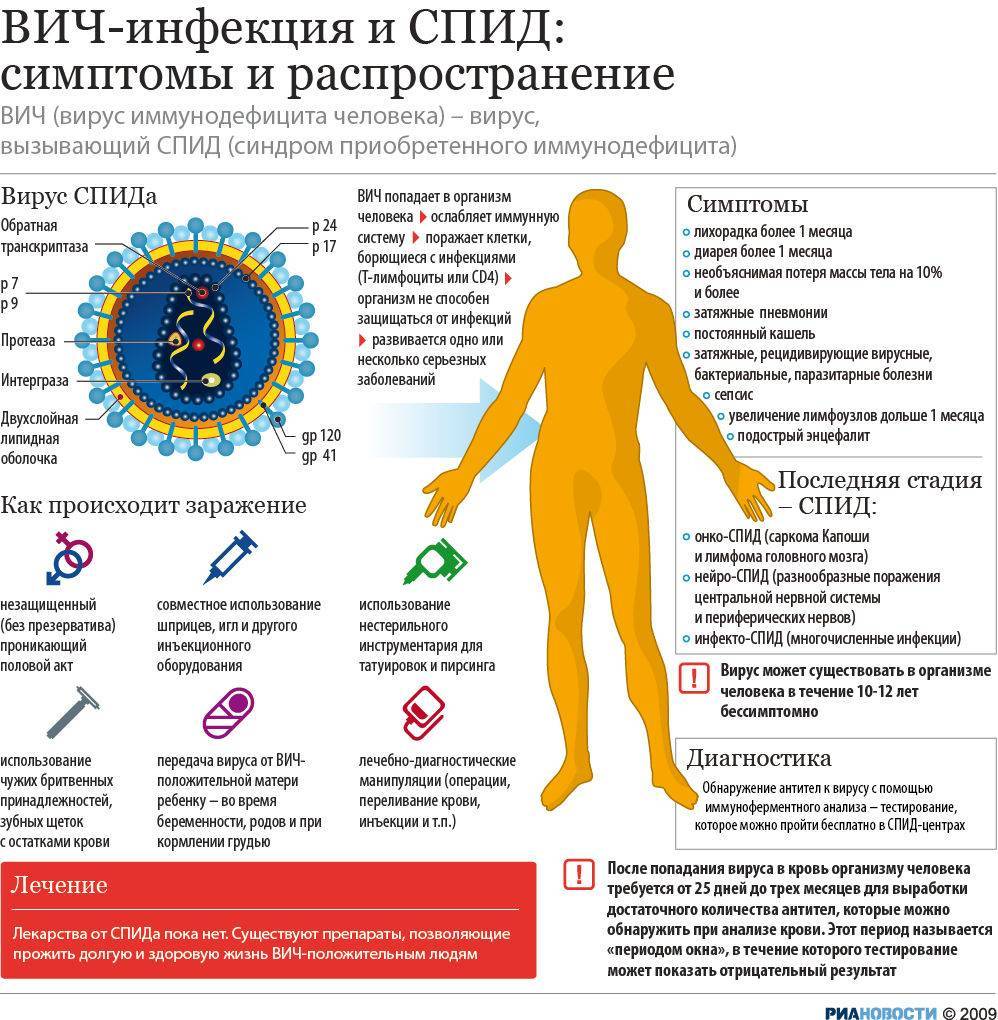
ВИЧ (СПИД) – по каким симптомам можно определить заражение
Вирус СПИДа, в отличие от других возбудителей долгое время может существовать в организме, не давая никаких симптомов. Однако постепенно микроорганизм начинает разрушительную работу, угнетая иммунитет. Заражение ВИЧ можно заподозрить по следующим признакам:
- Слабости, утомляемости, плохому самочувствию.
- Постоянным простудным заболеваниям.
- Подъемам температуры, как правило, до невысоких цифр.
- Нарушению стула, вызванному дисбактериозом, часто сопровождающим ВИЧ.
- Увеличению лимфоузлов.
У больных часто наблюдаются кашель и кровохарканье. Это симптомы вызваны туберкулезом, который часто сопровождает СПИД.
Радикального лечения ВИЧ-инфекции пока не существует, но есть лекарства, которые могут задержать развитие инфекционного процесса и улучшить состояние иммунной системы. Поэтому, чем раньше будет обнаружена болезнь, тем лучше прогноз для пациента.
В последние годы в России появилось много венерологических инфекций, привезенных из-за рубежа – мягкий шанкр, венерический лимфогранулематоз, донованоз. Традиционные ИППП видоизменили свои симптомы.