Синдром Марфана – симптомы
Поскольку аутоимунный недуг затрагивают сразу несколько систем человеческого организма, нет ничего странного в том, что признаков очень много. Некоторые из них выражены лучше, другие – хуже. Ряд симптомов схож с проявлениями других заболеваний, например:
- гомоцистинурия;
- врожденная контрактурная арахнодактилия (синдром Билса);
- наследственная артроофтальмопатия (синдром Стиклера);
- MASS-синдром;
- синдромы Элерса-Данлоса, Лойса-Дитца, Шпринцена-Голдберга;
- семейная эктопия хрусталика.
Проявляющую симптоматику можно разделить на несколько групп, что поможет лучше понять ее особенности.
- Опорно-двигательный аппарат
Как уже говорилось выше, больные этим заболеванием имеют преимущественно высокий рост, короткое туловище и длинные конечности с такими же пальцами. Отмечается долихоцефалия – длинный и узкий лицевой скелет. Мышцы и подкожная клетчатка развиты крайне слабо. У некоторых больных присутствует нарушение прикуса и высокое, аркообразное небо.
Помимо этого, признаки синдрома Марфана со стороны скелетной системы также включают в себя:
- килевидная или воронкообразная грудная клетка;
- плоскостопие;
- кифосколиотическая деформация позвоночника;
- нарушения функции суставов (гипермобильность);
- протрузия вертлужной впадины.
Мышцы и подкожная клетчатка при синдроме развиты крайне слабо
Симптомы нарушений функциональности опорно-двигательного аппарата являются одними из основных показателей для постановки правильного диагноза, поскольку они, как правило, хорошо выражены, и присутствуют у подавляющего количества пациентов.
- Мышечная система
К классическим проявлениям данного заболевания в данном случае можно отнести мышечную гипотонию, гипоплазию жировой ткани, практически полное отсутствие мускулатуры, а также небольшую массу тела. Это плохо для всех людей, но для беременных женщин – особенно, так как их кожа практически не растягивается, и под ней, по сути, ничего нет. Проблема в том, что подобные изменения характерны и для многих других недугов
Соответственно, здесь нужно либо дифференцировать диагноз, либо обращать внимание на другие симптомы
- Сердечно-сосудистая система
Например, те, которые проявляются со стороны сердечно-сосудистой системы. Как правило, они доминируют, а изменения, затронувшие эту систему, чаще всего определяют исход заболевания. Преимущественно страдает сердце, однако патологии актуальны и для сосудов. Симптомов здесь может быть очень много, и практически все они несут определенную угрозу здоровью и даже жизни пациента:
- вегетативные расстройства;
- незначительные признаки гипертрофии миокарда левого желудочка и предсердия;
- проблемы с внутрижелудочковой проходимостью;
- поражение митрального клапана;
- патологическое удлинение и разрыв створочных хорд;
- нарушения ритма, тахикардия, фибрилляция;
- инфекционный эндокардит;
- прогрессирующее расширение восходящей части и клапанного кольца аорты;
- аневризмы.
Какие органы страдают при синдроме
На фоне проблем с сердцем и сосудами наблюдается и мышечная слабость. Человек чувствует себя постоянно разбитым, минимальные физические нагрузки даются ему с большим трудом. Данное заболевание может также привести к образованию врожденных пороков сердца – стеноза легочной артерии, коарктации аорты и т.д.
- Зрительная система
У многих больных наблюдаются проблемы и с органами зрения. В первую очередь, к традиционным симптомам можно отнести:
- миопия (более известна, как близорукость);
- эктопия (подвывих хрусталика);
- уплощение и увеличение размера роговицы;
- гипоплазия радужной оболочки – аниридия;
- расширение или сужение сосудов глаза;
- косоглазие;
- афакия;
- колобома.
Основная проблема в том, что негативные проявления со стороны зрительной системы наблюдаются уже с самого раннего возраста и, как правило, постоянно прогрессируют. Если не придавать этому факту должного значения, то это приведет к существенному ухудшению функции зрения, вплоть до слепоты.
- Нервная система
В первую очередь, это эктазия твердой мозговой оболочки, в т. ч. пояснично-крестцовое менингоцеле, анизокория, пирамидные расстройства, асимметрия сухожильных рефлексов. Могут быть и другие проявления – это еще до сих пор изучается современной наукой.
Признаки синдрома
Для данного заболевания характерны и другие проблемы с внутренними органами и тканями, например:
- спонтанный пневмоторакс;
- эмфизема легких;
- дыхательная недостаточность;
- атрофические стрии;
- паховые и бедренные грыжи, которые постоянно рецидивируют;
- вывихи и разрывы связок;
- эктопия почек;
- опущение мочевого пузыря и матки;
- варикозное расширение вен.
Профилактика контагиозного моллюска у женщин
При заражении вирусом следует учитывать, что существует высокая вероятность реинфекции. Основной способ профилактики – соблюдение личной гигиены.
Что ещё следует делать:
Как можно чаще производить смену постельного белья.
Ежедневно принимать душ, используя мягкое мыло.
Пользоваться только личными предметами гигиены.
В бассейнах, банях соблюдать меры предосторожности, не ходить босиком, использовать свои подушки для сидения в парной, после процедур мыться с мочалкой и мылом.
Отказаться от случайных половых связей.
Укреплять иммунитет, потому что вероятность заболевания у людей с пониженной сопротивляемостью организма намного выше.
Дополнительные советы:
- Не трогать руками и не расчёсывать папулы.
- После обработки пузырей лекарственными средствами хорошо промывать руки с мылом.
- Регулярно обмывать поражённые участки водой и мягким мылом.
- В период заболевания не следует заниматься спортом, плаванием.
- Принимать по несколько раз в течение дня чай из бузины. Он укрепляет иммунитет, предупреждает распространение инфекции.
- Добавить в рацион продукты, содержащие витамин А, Е, богатые полезными жирами.
- Употреблять продукты, богатые клетчаткой, чечевицу, фасоль, брокколи.
- Пить соки, богатые клетчаткой: банановый, яблочный, малиновый.
Лечение

При атеросклерозе применяют консервативное лечение. Оно включает следующие моменты:
• Антихолестериновая диета. Нужно отказаться от мучного, сладкого, жирного, копченого. Рацион будут составлять полезные продукты: зерновые, рыба, грибы, свежие овощи и фрукты, бобовые, нежирный творог, растительные жиры, орехи. При атеросклерозе рекомендованы диеты номер 5 и 10.
• Уменьшение стрессовых ситуаций. Это достигается благодаря гармоничному здоровому режиму труда и отдыха и применению методов релаксации.
• Физическая активность: ЛФК, ходьба и другие подходящие виды активности. Полезны умеренные физические нагрузки.
• Нормализация артериального давления.
• Переход на ЗОЖ, отказ от вредных привычек.
Медикаменты
Холестерин в человеческом организме можно поделить на три группы: «плохой», «хороший» и триглицериды. Такая упрощенная классификация помогает понять, как действует холестерин в нашем теле и с каким нужно бороться.
• ЛПНП – это липопротеиды низкой плотности. Именно они поражают сосудистые стенки и вызывают атеросклероз, поэтому их принято называть «плохой» холестерин.
• ЛПВП – липопротеиды высокой плотности. Они защищают сосуды, а потому их называют «хорошим» холестерином.
• Триглицериды – третья группа, которая тоже влияет на здоровье человека.
Принимая препараты от атеросклероза, мы боремся с ЛПНП – «плохим» холестерином. Это основные средства в лечении атеросклероза, они снижают количество вредного холестерина в организме.
Также применяют дополнительные препараты, которые нормализуют обменные процессы, предупреждают появление сахарного диабета, лечат сопутствующие недуги.
Больному выписывают разные группы лекарств в комплексе. Их подбор индивидуален, зависит от расположения бляшек и тяжести болезни. Такое лечение восстанавливает здоровое состояние сосудов.
Назначают следующие группы лекарств:
• Секвестранты – снижают уровень холестерина благодаря связыванию желчных кислот и их выводу из кишечника. Данные средства мешают всасыванию других лекарств, поэтому между приемами этих и иных препаратов нужно делать перерывы в 1-4 часа.
• Фибраты и статины – средства, которые снижают образование своего холестерина в печени. Часто их выписывают вместе. Их нужно принимать, строго соблюдая дозировку и сроки, так как длительный прием вызывает негативные побочные действия.
• Антиагреганты – понижают свертываемость крови.
• Витаминные комплексы – способствуют хорошей гемодинамике крови. Никотиновая кислота снижает уровень холестерина.
• Средства на основе ненасыщенных жирных кислот выводят холестерин из организма.
• Эндотелиотропные лекарства – уменьшают число липидов в сосудах, улучшают питание сосудистых стенок, оказывают ангиопротекторное действие.
Дополнительно выписывают средства по разжижению крови, например, аспирин.
При повышенной тревожности человеку назначают транквилизаторы. Если у него диагностировали депрессию, назначают антидепрессанты.
Прием лекарств должен сочетаться с правильным питанием.
Выбор медикаментов индивидуален и зависит от диагноза, ситуации пациента, его возраста и пола. Нельзя заниматься самолечением.
Хирургическое лечение
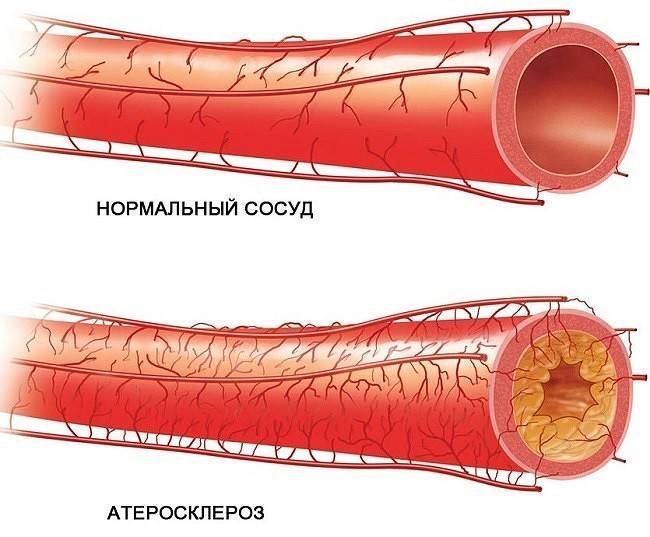
Если в процессе диагностики у человека обнаружили сужение сосуда более чем на 70%, назначают хирургическую операцию. Операция необходима, если аорта по большей части уже перекрыта бляшками.
Применяют следующие хирургические методы:
• Разрезание пораженного сосуда и вывод из него накопленных отложений;
• Стентирование сосуда: в пораженную область устанавливают стент, который расширяет его;
• Установка катетера для очищения просветов сосудов.
Альтернативный взгляд на лечение атеросклероза
Иную систему лечения атеросклероза предлагает доктор Александр Шишонин – кандидат медицинских наук, мануальный терапевт с большим опытом работы. Он занимается лечением атеросклероза, гипертонии и нарушений кровоснабжения головного мозга. Александр является руководителем собственной клиники в Москве, которая лечит людей по авторским методикам доктора Шишонина. В основе лечения – внимательный профессиональный подход с применением современных знаний.
Доктор развенчивает многие представления об атеросклерозе:
• Поедание жирных продуктов не приводит к развитию атеросклероза.
• Уровень холестерина не влияет на размер сосудистых бляшек. Научные исследования показали, что нет никакой связи между размерами бляшек и содержанием холестерина в крови.
• Если снизить содержание холестерина, бляшки не перестанут расти. Это доказали научные исследования.
• Статины не являются идеальным лекарством от атеросклероза. Статины – это вещества, блокирующие образование холестерина в печени. Печень создает 80% холестерина, остальные 20% мы получаем с едой. Чрезмерное употребление статинов подавляет функциональность печени в производстве холестерина и других веществ, угнетает метаболизм клеток. Это негативно сказывается на общем здоровье человека.
Доктор отмечает, что в обществе сложилась стойкая нелюбовь к жирам и уверенность в пользе статинов для лечения болезни. Безжировая диета вместе с регулярным приемом статинов, наоборот, может привести к прогрессу атеросклероза.
Холестерин важен и полезен для организма, поэтому не зря его большую часть вырабатывает печень. Он участвует в образовании гормонов, клеточных мембран, желчной кислоты, поэтому холестерина организму нужно много.
Бляшки образуются там, где нарушен процесс обновления тканей, что происходит по разным причинам. Новые клетки не образовались, а холестерин, нужный для их производства, остался. Он оказывается лишним, неиспользованным. Макрофаги, участвующие в очищении места для появления новых клеток, начинают активно поглощать оставшийся холестерин и приобретают огромные размеры. Так и появляются бляшки.
Развитие атеросклероза связано с клеточными нарушениями, а не молекулярными, которые принято лечить лекарствами. Так как клеточные процессы – живые, на них можно повлиять. Для этого нужно узнать, почему нарушился процесс обновления. Доктор видит причину в недостатке двигательной активности. Недостаток движения тормозит обновление тканей, поэтому сосуды старятся раньше.
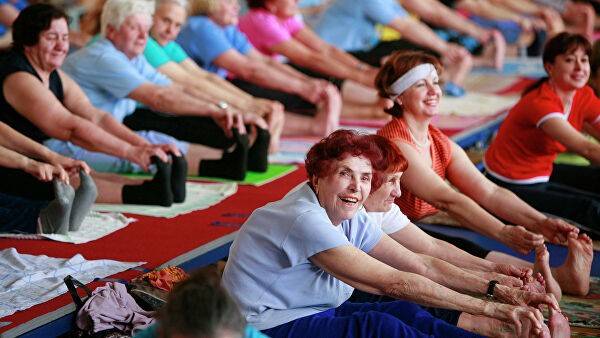
Александр отмечает, что люди, которые активно двигаются и прорабатывают мышцы, излечиваются от атеросклероза. Активность помогает избавиться от излишнего холестерина в клетках и нормализовать процесс обновления. Бляшки таким образом исчезают у всех людей, больных атеросклерозом, в том числе и у активных пенсионеров.
Помимо активности нужно подходящее питание. Доктор против применения популярных в лечении безжировых диет: они неэффективны, но провоцирует аппетит. Человек на безжировой диете начинает активно есть углеводную пищу, чтобы восполнить недостающую энергию. Такое питание увеличивает нагрузки на организм.
В клинике доктора Шишонина человеку рекомендуют молочные и животные жиры, также подходят растительные. Основу питания составляют жиры, белки и клетчатка. От углеводной пищи отказываются.
Автор методики отмечает, что избавиться от атеросклероза можно с помощью следующей схемы: движение, грамотно подобранное жирное питание и центральная нейрорегуляция. Специалист замечает, что пациентам с шейным остеохондрозом трудно вылечиться от атеросклероза – нужно обязательно решить эту проблему.
Лечение синдрома Марфана
Специфической терапии, направленной на устранение причины заболевания не существует. В настоящее время не разработаны методы влияния на наследственный аппарат клетки. Поэтому основная цель лечения синдрома Марфана – предотвращение прогрессирования заболевания, борьба с симптомами болезни:
патология сердца и сосудов.
Самым опасным проявлением недуга считается аневризма, расширение участка аорты. Коварство болезни заключается в непрерывном, длительном прогрессировании симптомов
Случается, что опасный симптом формируется к 18 годам, поэтому важно уделять достаточно внимания ежегодному обследованию и лечению сердечно-сосудистой системы
Грубые пороки развития сердца и сосудов, тяжёлые осложнения хронических болезней лечатся оперативно. Из лекарственных препаратов назначаются ингибиторы АПФ, блокаторы кальциевых каналов. Применение b-адреноблокаторов (пропанолола, атенолола) показано при расширении корня аорты, пролапсе клапанов, аритмиях.
Назначение препаратов и подбор необходимой дозировки должно проводиться врачом-кардиологом с учётом данных обследования ребёнка. Необоснованное назначение лекарственных средств может привести к ухудшению состояния ребёнка;

болезни опорно-двигательного аппарата.
Существую исследовании, указывающие на дефицит некоторых макроэлементов (кальций, цинк, кобальт, магний) и белков, необходимых для строительства соединительной ткани при синдроме Марфана. Поэтому для предотвращения прогрессирования патологии назначаются витаминно-минеральные комплексы, гиалуроновая кислота, викасол, колекальциферол. Оперативное лечение показано при грубых патологиях развития скелета;
заболевания органов зрения.
Исправление патологии зрения проводится с помощью подбора специальных очков, контактных линз, оперативного лечения катаракты и глаукомы, смещения хрусталика.
Опасным осложнением синдрома является отслойка сетчатки. Эта патологии возникает при активном занятии спортом у ребят с дефектом соединительной ткани. Повышенная физическая нагрузка, прыжки, травмы приводят к отделению тонкой сетчатой оболочки от сосудистой. Такое нарушение сопровождается резким снижением остроты зрения, которое не всегда является обратимым. Поэтому ребятам с генетическим синдромом следует избегать чересчур активных занятий, для таких детей хорошо подходит плавание в бассейне;
нарушенный обмен веществ.
Для улучшения метаболизма рекомендовано использовать в комплексном лечении аскорбиновую и янтарную кислоты, карнитин, препараты магния, токоферола ацетата. С целью нормализации обмена хрящевой ткани используются глюкозаминсульфат, хондроитинсульфат.
Существуют данные, указывающие на необходимость введения диеты с высоким содержанием магния для детей с синдромом Марфана. Этот элемент помогает справиться с повышенным содержанием катехоламинов в крови и способствует восстановлению дефектов кровеносных сосудов. Хорошо включать в ежедневный рацион орехи, какао, гречневую и ячневую каши, сухофрукты.
Диагностика
Для выявления синдрома Марфана врач проводит тщательное изучение семейного анамнеза, физикальный осмотр больного и назначает ЭКГ, Эхо-КГ, молекулярно-генетический анализ, рентгенографическое и офтальмологическое обследование.
Основными диагностическими признаками синдрома Марфана являются следующие отклонения:
- расширение и/или расслоение восходящего отдела аорты;
- эктазия твердой мозговой оболочки;
- требующая лечения деформация грудной клетки;
- эктопия хрусталика;
- сколиоз (или спондилолистез);
- соотношение верхнего сегмента тела к нижнему менее 0,86 или размаха верхних конечностей к росту более 1,05;
- плоскостопие;
- протрузия вертлужной впадины.
Случаи семейного анамнеза являются дополнительными признаками заболевания, а остальные проявления синдрома Марфана относятся к малым диагностическим критериям.
Для окончательной постановки диагноза необходимо выявление по одному главному критерию в двух системах организма и одного малого в третьей системе или наличие 4-х главных критериев в скелете.
Кроме этого, выполняются тесты для определения характерных фенотипических признаков:
- соотношение длины кисти и роста (более 11 %);
- длина среднего пальца (более 10 см);
- индекс Варге и др.
Для выявления патологий сердца и сосудов проводят:
- ЭКГ – определяются признаки стенокардии, аритмии, выраженная гипертрофия миокарда;
- Эхо-КГ – выявляется расширение аорты, увеличение левого желудочка, пролапс митрального клапана, вызванная пролапсом клапана регургитация, разрывы хорд, аневризмы аорты.
При подозрениях на расслоение и аневризму аорты рекомендуется проведение аортографии.
Для исследования нарушений со стороны зрения проводятся следующие исследования:
- офтальмоскопия;
- биомикроскопия.
Изменения в скелете выявляются при помощи рентгенографии. Для определения эктазии твердой мозговой оболочки выполняется МРТ позвоночного столба.
При синдроме Марфана лабораторные исследования позволяют выявить увеличение почечной экскреции глюкозоаминогликанов и их фракций (метаболитов соединительной ткани) в 2 раза и более. При помощи метода прямого автоматического секвенирования ДНК определяются мутации в гене FBN1.
Дифференциальная диагностика синдрома Марфана проводится со следующими заболеваниями:
- синдром Билса;
- гомоцистонурия;
- синдром Шпринтцена – Гольдберга;
- синдром Элерса-Данлоса;
- синдром Стиклера;
- МАSS фенотип;
- синдром Лойса-Дитца;
- множественная эндокринная неоплазия типа 2В (МЕН II).
Кариотип: что это такое?
Наверное, многие из вас слышали такое понятие как хромосомные риски, кариотипирование супругов, или определение хромосомного набора. Все эти анализы — это одно и то же исследование, а именно анализ кариотипа.
Человеку, не имеющему медицинского образования, трудно понять, что это такое — кариотип, но всё-таки попробуем дать этому понятное определение. Известно, что для каждого без исключения вида живых существ на нашей планете характерен уникальный, присущий только этому виду набор хромосом и в них заключена вся наследственная информация.
Хромосомы представляют собой очень туго свернутые и компактно распределенные спирали ДНК, в которых и хранится генетическая информация. Можно считать, что хромосомы это очень туго упакованные в определённом порядке гены или отдельные участки ДНК, кодирующие синтез определенных белков. У каждого человека, вне зависимости от возраста, пола, национальности существует 46 хромосом (23 пары). Из них 44 называются аутосомами, а две остальных — половыми.
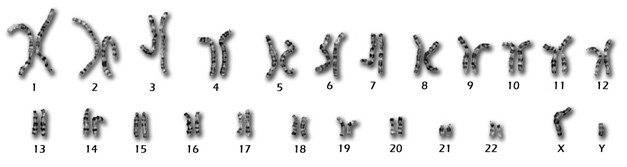
У всех женщин существуют две одинаковые половые хромосомы, которые обозначаются каждая буквой X, Поэтому у женщин обозначение двух половых хромосом — XX. У мужчин же количество половых хромосом такое же, а состав – другой. Одна из них женская, то есть тоже X, а вторая — мужская, или Y. Поэтому половые хромосомы мужчины зашифрованы как XY. Остальные 44 хромосомы не имеют отношения к наследованию пола, и поэтому нормальная структура хромосом для человека представлена так: (46 хромосом всего), 46 XY — мужчина, 46 — XX женщина.
Для примера можно сказать, что все хромосомы имеют свою форму: специалист может различить их номер (всем присвоены свои номера в зависимости от их формы, вида и состава), и рассортировать их по порядку. Так, в хромосоме номер один существует больше 3000 генов, а в мужской Y-хромосоме их всего 429. Всего же во всех хромосомах находятся более 3 млрд. пар нуклеотидных оснований, которые собраны более чем в 36 тысяч генов и эти гены способны кодировать более 20000 различных наследственных белков.
Теперь, после того как мы поняли, что такое хромосомы, можно понять, что кариотипирование — это такой хромосомный набор, который виден специалистам в особых условиях. Всё дело в том, что в обычной, спокойно существующей и стабильной клетке наследственный материал не заметен. Он находится в ядре, и изучить его никак нельзя.
Но вот когда клетка начинает делиться, и хромосомы, вначале удвоившись, все выстраиваются в одну линию, перед тем как разойтись по двум дочерним клеткам, они становятся отчётливо видны. Это стадия деления клетки называется метафазой. Поэтому кариотипом называется совокупность всех хромосом организма на стадии метафазы. К изучаемым признакам относится общее количество хромосом, их форма, величина и некоторые особенности строения.
Кариотипирование — это цитогенетический метод исследования количества и качества хромосом.
Симптомы со стороны сердца
Поражение сердца является наиболее опасным признаком синдрома Марфана. Кардиологические патологии нередко становятся причиной летального исхода из-за разрыва аорты. У пациента отмечаются следующие болезненные изменения:
- расширение и аневризма аорты;
- нарушение работы сердечных клапанов;
- увеличение сердца;
- нарушение проводимости миокарда.
Из-за этих отклонений наблюдаются боли в груди по типу стенокардии, одышка, аритмия, тахикардия, ощущение постоянной усталости. Иногда дети, унаследовавшие этот синдром, рождаются с пороками сердца, что приводит к гибели на первом году жизни.
Синдром Марфана – симптомы
Поскольку аутоимунный недуг затрагивают сразу несколько систем человеческого организма, нет ничего странного в том, что признаков очень много. Некоторые из них выражены лучше, другие – хуже. Ряд симптомов схож с проявлениями других заболеваний, например:
- гомоцистинурия;
- врожденная контрактурная арахнодактилия (синдром Билса);
- наследственная артроофтальмопатия (синдром Стиклера);
- MASS-синдром;
- синдромы Элерса-Данлоса, Лойса-Дитца, Шпринцена-Голдберга;
- семейная эктопия хрусталика.
Проявляющую симптоматику можно разделить на несколько групп, что поможет лучше понять ее особенности.
Опорно-двигательный аппарат
Как уже говорилось выше, больные этим заболеванием имеют преимущественно высокий рост, короткое туловище и длинные конечности с такими же пальцами. Отмечается долихоцефалия – длинный и узкий лицевой скелет. Мышцы и подкожная клетчатка развиты крайне слабо. У некоторых больных присутствует нарушение прикуса и высокое, аркообразное небо.
Помимо этого, признаки синдрома Марфана со стороны скелетной системы также включают в себя:
- килевидная или воронкообразная грудная клетка;
- плоскостопие;
- кифосколиотическая деформация позвоночника;
- нарушения функции суставов (гипермобильность);
- протрузия вертлужной впадины.
Симптомы нарушений функциональности опорно-двигательного аппарата являются одними из основных показателей для постановки правильного диагноза, поскольку они, как правило, хорошо выражены, и присутствуют у подавляющего количества пациентов.
Мышечная система
К классическим проявлениям данного заболевания в данном случае можно отнести мышечную гипотонию, гипоплазию жировой ткани, практически полное отсутствие мускулатуры, а также небольшую массу тела. Это плохо для всех людей, но для беременных женщин – особенно, так как их кожа практически не растягивается, и под ней, по сути, ничего нет. Проблема в том, что подобные изменения характерны и для многих других недугов
Соответственно, здесь нужно либо дифференцировать диагноз, либо обращать внимание на другие симптомы
Сердечно-сосудистая система
Например, те, которые проявляются со стороны сердечно-сосудистой системы. Как правило, они доминируют, а изменения, затронувшие эту систему, чаще всего определяют исход заболевания. Преимущественно страдает сердце, однако патологии актуальны и для сосудов. Симптомов здесь может быть очень много, и практически все они несут определенную угрозу здоровью и даже жизни пациента:
- вегетативные расстройства;
- незначительные признаки гипертрофии миокарда левого желудочка и предсердия;
- проблемы с внутрижелудочковой проходимостью;
- поражение митрального клапана;
- патологическое удлинение и разрыв створочных хорд;
- нарушения ритма, тахикардия, фибрилляция;
- инфекционный эндокардит;
- прогрессирующее расширение восходящей части и клапанного кольца аорты;
- аневризмы.
На фоне проблем с сердцем и сосудами наблюдается и мышечная слабость. Человек чувствует себя постоянно разбитым, минимальные физические нагрузки даются ему с большим трудом. Данное заболевание может также привести к образованию врожденных пороков сердца – стеноза легочной артерии, коарктации аорты и т.д.
Зрительная система
У многих больных наблюдаются проблемы и с органами зрения. В первую очередь, к традиционным симптомам можно отнести:
- миопия (более известна, как близорукость);
- эктопия (подвывих хрусталика);
- уплощение и увеличение размера роговицы;
- гипоплазия радужной оболочки – аниридия;
- расширение или сужение сосудов глаза;
- косоглазие;
- афакия;
- колобома.
Основная проблема в том, что негативные проявления со стороны зрительной системы наблюдаются уже с самого раннего возраста и, как правило, постоянно прогрессируют. Если не придавать этому факту должного значения, то это приведет к существенному ухудшению функции зрения, вплоть до слепоты.
Нервная система
В первую очередь, это эктазия твердой мозговой оболочки, в т. ч. пояснично-крестцовое менингоцеле, анизокория, пирамидные расстройства, асимметрия сухожильных рефлексов. Могут быть и другие проявления – это еще до сих пор изучается современной наукой.
Для данного заболевания характерны и другие проблемы с внутренними органами и тканями, например:
- спонтанный пневмоторакс;
- эмфизема легких;
- дыхательная недостаточность;
- атрофические стрии;
- паховые и бедренные грыжи, которые постоянно рецидивируют;
- вывихи и разрывы связок;
- эктопия почек;
- опущение мочевого пузыря и матки;
- варикозное расширение вен.
Симптомы
Избыток генетической информации в клетках приводит к появлению соответствующих симптомов болезни, которые объединены под названием «синдром Эдвардса».
Первые признаки патологии появляются во время беременности:
- Многоводие,
- Слабая активность плода,
- Гипоплазия плаценты,
- Аномальное строение пуповины.
Новорожденные дети имеют низкую массу тела – около 2 кг, а также признаки гипотрофии при доношенной или переношенной беременности. У них нарушен процесс дыхания, сосания и проглатывания молока. Им требуется питание через зонд и длительная вентиляция легких.
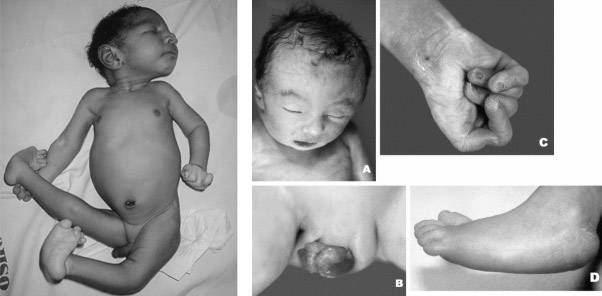
Фенотипические признаки новорожденных с синдромом Эдвардса:
- Долихоцефалия — длинноголовость,
- Непропорционально маленькая голова,
- Низкий лоб,
- Выступающий затылок,
- «Готическое» небо,
- Узкие глазные щели,
- Узкий и вдавленный нос,
- Микрогнатия — маленькая челюсть,
- Микрофтальмия — мелкие глазные яблоки,
- «Заячья губа» и «волчья пасть»,
- Вертикальная складка на внутреннем уголке глаза,
- Патологически неправильный прикус,
- Искаженные черты лица,
- Опущение верхнего века,
- Стробизм,
- Короткая шея,
- Деформация ушных раковин,
- Низкая посадка ушей.
Характерные деформации скелета:
- синдактилия кистей,
- укороченная и расширенная грудина,
- косолапость,
- искривление позвоночника,
- гипо- и атрофия мышц,
- «стопа-качалка»,
- полное слияние или перепончатость пальцев на нижних конечностях,
- аномальное сгибание и разгибание суставов,
- флексорное положение кисти.
Тяжелые аномалии со стороны внутренних органов:
- врожденные пороки сердца,
- грыжи,
- меккелев дивертикул,
- сужение привратника,
- отсутствие анального отверстия,
- удвоение мочеточника,
- почка в форме подковы,
- расширение чашечно-лоханочного комплекса,
- выпячивание стенки мочевого пузыря,
- неопущение яичка в мошонку,
- двурогая матка,
- клиторомегалия,
- атрофия или сглаживание извилин мозга,
- микроцефалия,
- менингомиелоцеле,
- водянка головного мозга,
- субарахноидальные кисты,
- недоразвитие мозжечка и мозолистого тела.
Нарушения психической сферы:
- умственная отсталость,
- олигофренизм,
- имбицилизм,
- идиотизм,
- задержка нервно-психического развития.
Тяжелейшие пороки фактически не дают больным шанса на выживание. Даже качественное лечение не спасает детей от гибели на первом году жизни.
Как продать долю в квартире без согласия других собственников
Методы диагностики
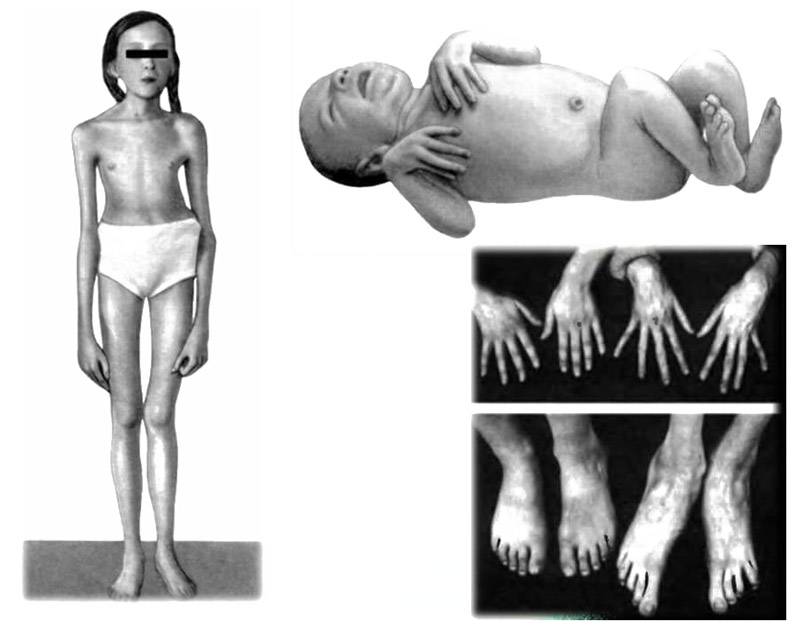
проявления синдрома Марфана в младшем возрасте
Выявлением синдрома Марфана занимаются специалисты в области генетики, кардиологии, офтальмологии, неврологии, ортопедии. Диагностика патологии включает сбор анамнеза жизни и болезни, выявление типичных клинических признаков, анализ внешнего осмотра и физикальных данных, результатов кардиографического и рентгенографического обследования, посещения офтальмолога, составление родословной у генетика.
Основные диагностические методики:
- общий анализ крови и мочи — типичные признаки воспаления;
- биохимическое исследование крови позволяет выявить дисфункцию определенного органа, возникшую в результате развития патологического процесса, а также определить первопричину заболевания и назначить правильное лечение;
- электрокардиография отображает электрические потенциалы, сформированные в работающем сердце;
- эхокардиография – исследование морфологических и функциональных изменений сердца и его клапанного аппарата;
- рентгенографическое и томографическое исследование — информативные диагностические методики, обнаруживающие поражение костей, суставов, внутренних органов и мягких тканей;
- аортография – рентгенологического исследования аорты с использованием контрастного вещества;
- УЗИ внутренних органов,
- биомикроскопия и офтальмоскопия,
- молекулярно-генетический анализ.
Симптомы
 Головная боль, головокружение, шум в ушах могут быть признаками атеросклероза сосудов головного мозга.
Головная боль, головокружение, шум в ушах могут быть признаками атеросклероза сосудов головного мозга.
Выраженность признаков и симптомов атеросклероза сосудов головного мозга может быть различной и определяется степенью спровоцированной им ишемии и недостатком питательных веществ в тканях мозга. Первыми признаками этого заболевания становятся:
- головные боли различной интенсивности;
- головокружения;
- шум в ушах;
- нарушения сна;
- сонливость;
- чрезмерная тревожность, мнительность, возбудимость;
- частая утомляемость;
- ухудшение памяти;
- длительные прореживания из-за неудач;
- нарушения координации и замедленность движений;
- нечеткость речи;
- трудности при проглатывании пищи.
Во время стадии начальных проявлений атеросклеротических изменений данные признаки испытываются только периодически. Они чаще наблюдаются во второй половине дня или после значительных умственных или физических нагрузок (после отдыха состояние больного значительно улучшается).
В стадии прогрессирования у пациентов появляются первые нарушения координации движений (легкое дрожание рук, шаткость походки, поперхивание пищей), нарушается речь и наблюдаются депрессивные состояния. Больной часто переоценивает свои силы и способности, в случае неудач сильно переживает и склонен обвинять в них окружающих или непредвиденные обстоятельства.
При отсутствии адекватного лечения наступает стадия декомпенсации, и у пациента появляются серьезные нарушения памяти (человек начинает забывать значительные даты из своей жизни, действия и события вчерашнего дня), существенно снижается работоспособность и мыслительные способности. Такие больные нуждаются в постоянной помощи и наблюдении, т. к. на этом этапе болезни возможно развитие инфаркта, паралича, инсульта и деменции (слабоумия).
Эта критическая стадия может отягощаться транзиторными ишемическими атаками. Данное состояние напоминает симптоматику инсульта, но оно проходит в течение дня. В зависимости от места локализации пораженного сосуда больной может ощущать:
- онемение языка;
- проблемы с произношением различных слов;
- онемение конечностей или лица;
- резкое головокружение и интенсивные головные боли;
- общую слабость;
- гиперчувствительность к громким звукам или яркому свету;
- нарушения зрения;
- резкое повышение артериального давления;
- утрата сознания (в некоторых случаях).
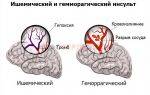
При полном прекращении поступления крови к участку мозга, которое развивается на фоне облитерации сосуда головного мозга, у больного развивается ишемический инсульт (т. е. некроз клеток головного мозга). В зависимости от места локализации закупоренного сосуда, у больного могут появляться различные симптомы:
- сильная слабость и головокружение;
- снижение или полное отсутствие чувствительности в переделенных участках тела;
- утрата координации движений;
- нарушения речи;
- утрата сознания.
В некоторых случаях кислородное голодание тканей мозга, вызванное ишемией, провоцирует кровоизлияние в ткани мозга и развитие геморрагического инсульта.
При выявлении у себя вышеописанных симптомов больной должен обратиться за консультацией к врачу-неврологу и пройти всестороннее обследование для определения объема необходимого лечения. Для диагностики данной патологии больному будет назначен ряд лабораторных анализов, ультразвуковое исследование сосудов головного мозга и шеи или ангиография сосудов с использованием контраста.
Лечение атеросклероза сосудов головного мозга может проводиться по консервативным или хирургическим методикам. Начинать терапию этого заболевания необходимо как можно раньше: это поможет вам предотвратить риск развития тяжелейших осложнений и инвалидизации.
Короткий видео-ролик на тему «Как формируется атеросклеротическая бляшка»
Первый канал, передача «Жить здорово» с Еленой Малышевой на тему «Атеросклероз сосудов головного мозга: продукты для снижения холестерина»
https://youtube.com/watch?v=hPD1ku6AzgE