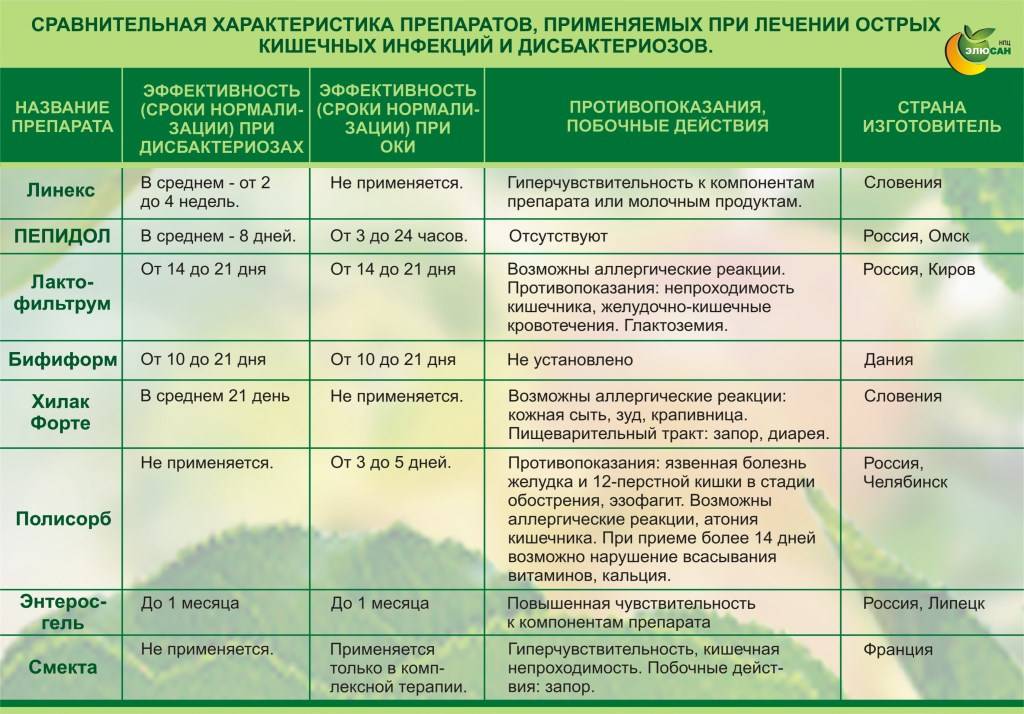
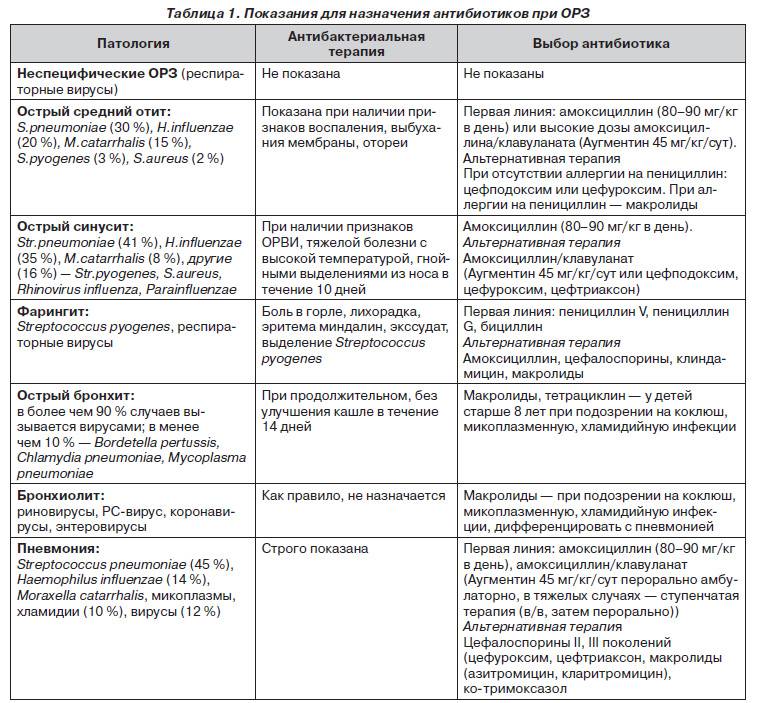
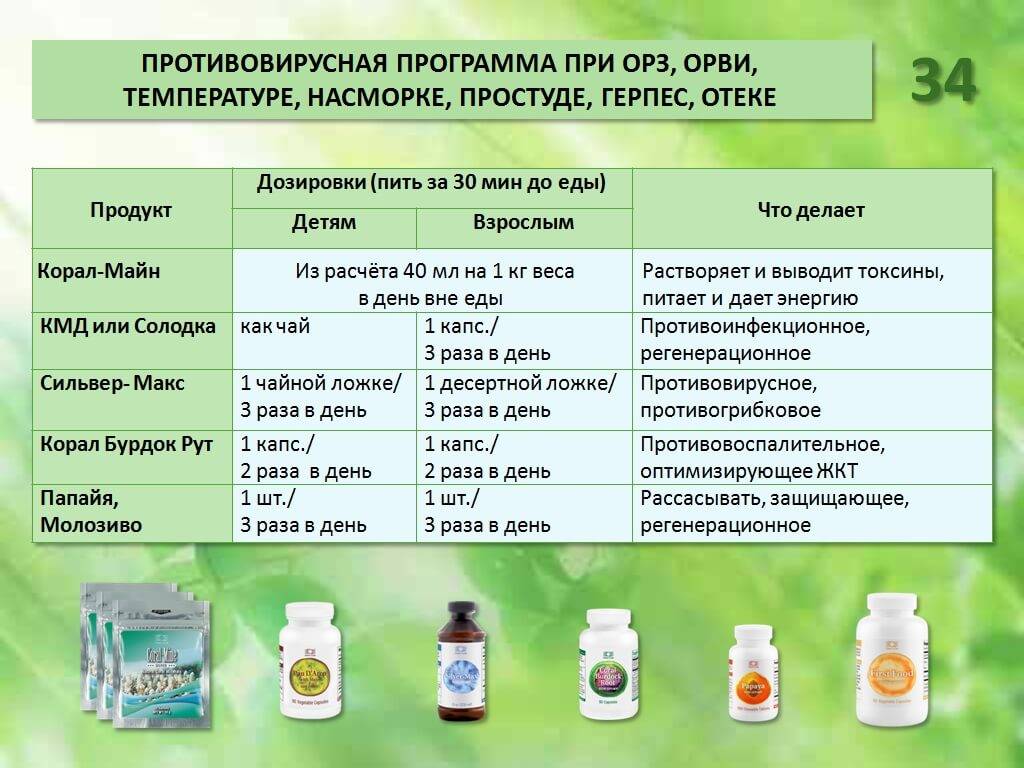
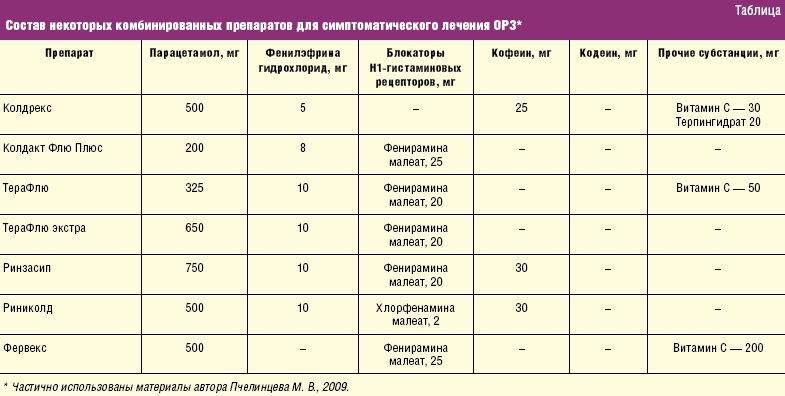
Полезные рецепты для лечения и профилактики простудных заболеваний
Помимо фитотерапии существует множество продуктов, которые рекомендуется употреблять в пищу в сезон обострения вирусных инфекций. Различные фрукты и овощи имеют в составе витамины и фитонциды, способные укреплять иммунитет и препятствовать заражению патогенами
Поскольку основной способ распространения инфекции воздушно-капельный, то очень важно использовать лекарства, повышающие защитные функции организма
Для профилактики респираторных заболеваний необходимо употреблять следующие продукты:
Лимоны. Цитрус является обязательным компонентом большинства рецептов при первых признаках простуды. Его можно добавлять в чай, смешивать с медом, выдавливать сок, перемалывать в блендере с сахаром. Повышенными укрепляющими свойствами обладает смесь лимона с имбирем, которую можно добавлять в чай.
Апельсины. Рецепты на основе сладкого фрукта помогают при повышении температуры, кашле, ослаблении иммунитета. Для профилактики ОРВИ применяется свежевыжатый сок из цитруса, который выпивается по одному стакану через каждые 1,5 часа. Известна также спиртовая настойка на кожуре апельсина. Для приготовления 0,5 стакана высушенных корок фрукта заливается спиртом в таком же объеме. Смесь настаивается в темном месте в течение суток. При первых признаках недомогания употребляется по 17-20 капель два раза в день
Настойку важно запивать большим количеством теплой жидкости и хранить не более месяца в холодильнике.
Чеснок. Несмотря на специфический запах, овощ является важным продуктом в народной медицине
Его используют различными способами: приготовлением капель из сока зубцов, добавлением в другие рецепты, употреблением в пищу в сыром виде.
 При обострении вирусных инфекций рекомендуется употреблять продукты, в состав которых входят витамины и фитоциды
При обострении вирусных инфекций рекомендуется употреблять продукты, в состав которых входят витамины и фитоциды
Рассмотрим несколько способов применения лечебного овоща:
- Свежевыжатый сок чеснока можно закапывать в носовые каналы в дозировке по две капли в каждую ноздрю. Процедура повторяется в течение всего дня через 2-3 часа. Содержащиеся в продукте фитонциды, уничтожают патогенную микрофлору, попавшую на слизистую оболочку носовой полости. Данный рецепт безопасен для здоровья при отсутствии аллергии на овощ. Если возникает чувство жжения в ноздрях, можно разбавить раствор соком алоэ.
- Чеснок во многих рецептах используется в сочетании с медом. В этом случае ингредиенты смешиваются в равных пропорциях. Средство употребляется по 1 ст. л. не более трех раз в сутки. Лекарство эффективно как мера профилактики в осенне-зимний период.
- Чеснок вместе с лимоном также помогает при лечении ОРВИ. Для получения состава необходимо использовать 1 пачку сливочного масла, 2 средних лимона и 1 крупную головку пахучего овоща. Цитрус ошпаривают кипятком, а затем измельчают в блендере вместе с кожурой. Чеснок очищается и доводится до кашицеобразного состояния любым удобным способом. Масло необходимо немного размягчить на водяной бане. Затем все ингредиенты смешиваются, и получается паста, которую можно намазывать на хлеб и употреблять вместе с чаем.
Частые ошибки
Некоторые родители допускают ошибки в лечении ОРВИ. Среди них есть 5 главных, о которых стоит поговорить отдельно.
Родители ставят диагноз вместо врача. Определять, чем именно болеет ребёнок, назначать лечение и прописывать лекарства должен именно педиатр.
Преждевременное сбивание температуры. Для приёма жаропонижающих средств должны быть серьёзные основания, поскольку они мешают организму ребёнка бороться с инфекцией. Наиболее распространённое из них – это повышение температуры выше 38,5.
Неисполнение назначений врача. Получив от врача назначение и рецепт лучше придерживаться именно их. ОРВИ требует комплексного лечения, поэтому ребёнку, как правило, назначается довольно много разных препаратов. Не стоит этого бояться.
Попытки вылечиться исключительно народными средствами
Народные средства, безусловно, хороши, но если не принимать во внимание рекомендаций специалиста, вы рискуете довести болезнь малыша до осложнения. А в этом случае лекарств придётся применять намного больше.
Лечение не доводится до конца
Если прошли основные симптомы, это не означает, что болезнь побеждена полностью. Да и организму ребёнка требуется время, чтобы полностью восстановиться и вернуться к нормальному функционированию. Стандартный цикл воспалительного процесса – 21 день. Именно в течение этого времени детям следует придерживаться щадящего режима времяпрепровождения и питания.
Особенности детских респираторных инфекций
Дети болеют ОРВИ значительно чаще взрослых. Тяжесть протекания болезни во многом зависит от силы сопротивляемости детского организма. Медикаментозная поддержка нужна не всегда. Если симптомы заболевания не ярко выражены и не доставляют малышу серьезных неудобств, дайте малышу возможность самому справиться с заболеванием. Помните о том, что отсутствие аппетита, насморк, кашель, повышение температуры — естественные проявления борьбы с вирусами – защитная реакция организма.
Если температура превышает 38 – 38,5 градусов, ребенка беспокоит жар и (или) головная боль, можно дать ему жаропонижающее, в необходимой дозировке, согласно инструкции. Оно поможет дождаться прихода врача. Никогда не применяйте препараты при ОРВИ у детей младше года самостоятельно — проконсультируйтесь со специалистом! Особенно это касается приема антибиотиков. Такие медикаменты предназначены для терапии бактериальных осложнений и не помогают в борьбе с вирусами. Не занимайтесь самолечением — обязательно обращайтесь к врачу!

Лечение ОРВИ – советы доктора Комаровского
Педиатр Евгений Олегович Комаровский полюбился многим мамочкам. Врач с большим опытом работы ведет собственную передачу, выступает на передачах, посвященных здоровью, где всегда делится советами по правильному воспитанию детей.
Им разработано несколько грамотных советов, касающихся условий и режима дня ребенка при ОРВИ:
- Требуется создать комфортные для заболевшего малыша условия. Его комнату требуется ежедневно проветривать и делать влажную уборку.
- Не стоит стремиться сбить невысокую температуру. За счет неё активно вырабатываются интерфероны, которые препятствуют размножению вирусов. Это правило не распространяется на маленьких детей до 1 года.
- Если у малыша на фоне болезни появилась рвота или понос, то следует давать ему большое количество жидкости: вода, чай, компот, травяные настои. А вот от свежевыжатых соков лучше отказаться.
- Педиатр не рекомендует давать ребенку специальные противокашлевые препараты. Кашель – это нормальная реакция, позволяющая освободить бронхи от скопившейся мокроты, и избавляться от него не стоит.
- Лечить насморк каплями можно не более 3 суток, в противном случае может обостриться зависимость к лекарственному препарату.
- Известный педиатр не рекомендует применять в период ОРВИ антибиотики и противовирусные препараты, так как считает их бесполезными.
По словам Комаровского организм сам должен справиться с вирусом в течение 3 суток без приема лекарств. В этом случае, в нем будут вырабатываться защитные тела, которые в дальнейшем будут лучше справляться с подобной инфекцией.
Лечение
При своевременном обращении пациента к отоларингологу и начальной стадии болезни лечение проводится амбулаторно после определения природы возбудителя путем лабораторных исследований. Более тяжелое течение болезни требует обязательной госпитализации и постоянного наблюдения специалистов.
Медикаментозная терапия
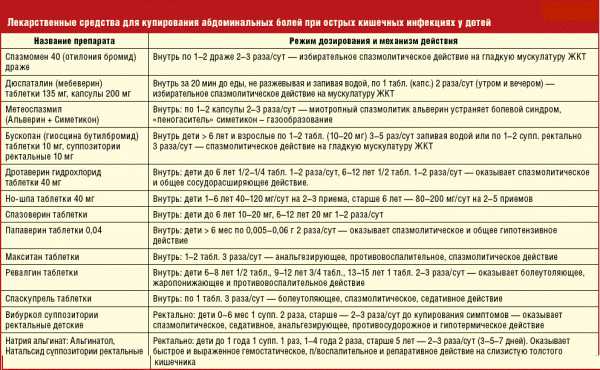
Одним из главных направлений при лечении заболевания является улучшение дренажа пазух. Помимо этого, назначаются обезболивающие препараты, жаропонижающие, антигистаминные и антибиотики:
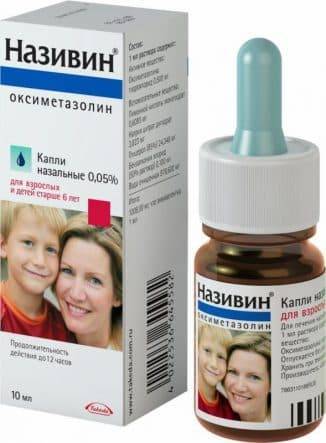
- Сосудосуживающие капли: Називин, Галазолин, Санорин, Назол, Риназолин, Фармазолин. Эти препараты используются в течение 3-5 суток со строгим соблюдением доз. Однако они не лечат, а только облегчают симптомы, и потому применение их не должно быть длительным;
- Средства для промывания носа: Фурациллин, Долфа, Аква Марис, Аквалор, Диоксидин. Большинство этих препаратов достаточно безопасны и выполняют свою функцию – противовоспалительное, противоотечное и антисептическое действие;
- Жаропонижающие: Парацетамол, Ибупрофен, Панадол. Использование препаратов показано в случаях повышения температуры выше +38°С;
- Обезболивающие: Анальгин, Аспирин, Цитрамон. Препараты назначаются при выраженном болевом синдроме и в соответствии с возрастной категорией;
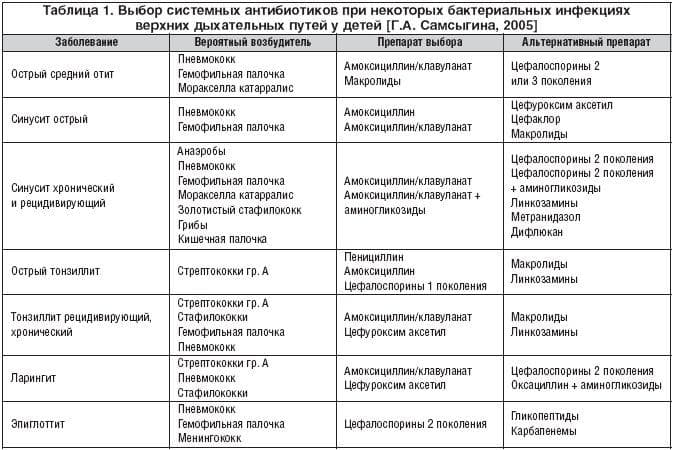
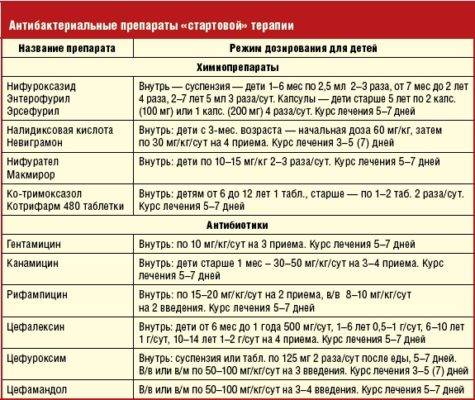
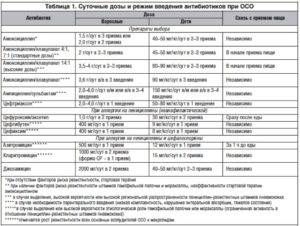
- Антибиотики: Амоксициллин, Левофлоксацин, Кларитромицин, Азитромицин, Моксифлоксацин. Препараты назначаются при длительном или тяжелом протекании заболевания, выбор подходящего средства проводится индивидуально после исследований бактериального содержимого пазухи;
- Антигистаминные: Димедрол, Супрастин, Кларитин, Ломилан, Телфаст, Зиртек, Цетрин. Назначение антигистаминных препаратов оправдано в случае выявления аллергической природы ринита. Лекарства помогают восстановить дренаж придаточных пазух, снимая отечность слизистой.
Помимо использования перечисленных препаратов, могут проводиться:
- Промывания носа и пазух методом «кукушка»;
- На стадии выздоровления – физиотерапевтические процедуры;
- Электрофорез на лицевую стенку воспаленной лобной пазухи;
- Установка ЯМИК-катетера – альтернативный пункции метод;
- Трепанопункция – прокол в области лобной пазухи, после которого проводится ее промывание и введение лекарства;
- Хирургическая операция проводится в осложненных случаях при затрагивании воспалительными процессами костных тканей и других отделов черепа.
Средства народной медицины
Народные средства могут применяться в начальных стадиях болезни или служить дополнением к медикаментозной терапии:

- Ингаляции с лавровым листом (5-10 листиков на 500 мл воды) длительностью 5 минут проводят в течение 10 дней;
- Компрессы из глины толщиной 1 см накладывают на больную область на два часа ежедневно в течение 3 недель. Во время процедуры возможно возникновение сильной боли, однако процедуру не прерывают;
- Ингаляции с вареным картофелем, сухим ментолом, настоем ромашки с маслом чайного дерева в течение 10 минут проводят в течение недели;
- Промывания носа отваром сосновой хвои (0,5 стакана на 1 л воды) с добавлением 1 ч. л. соли. Перед добавлением соли отвар должен кипятиться 20 минут;
- Капли в нос соком каланхоэ закапывают 2 раза в день по 3-4 капли. Используют также тампоны, смоченные соком, которые вставляют в нос на 2 часа;
- Настой лекарственных трав (липа, малина, череда, кора белой ивы) делают при прогревании на водяной бане в 1 л воды 3 ст. л. смеси в течение 20 минут. Принимают по 1 стакану в сутки;
- Сок 2 апельсинов с добавлением 1 ст. л. меда и 1 ч. л. молотой корицы принимают ежедневно натощак.
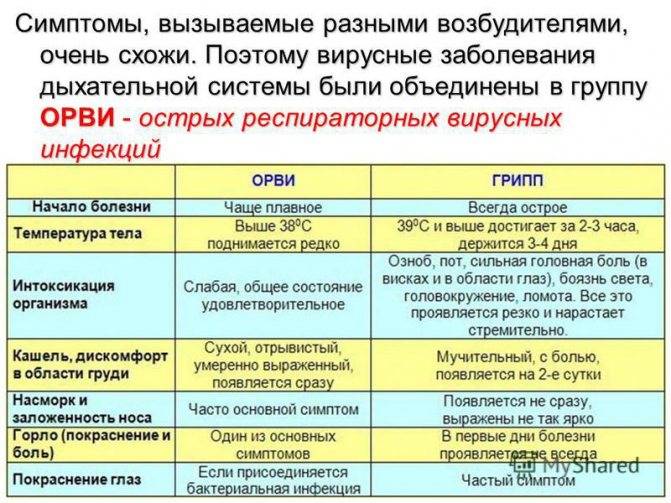
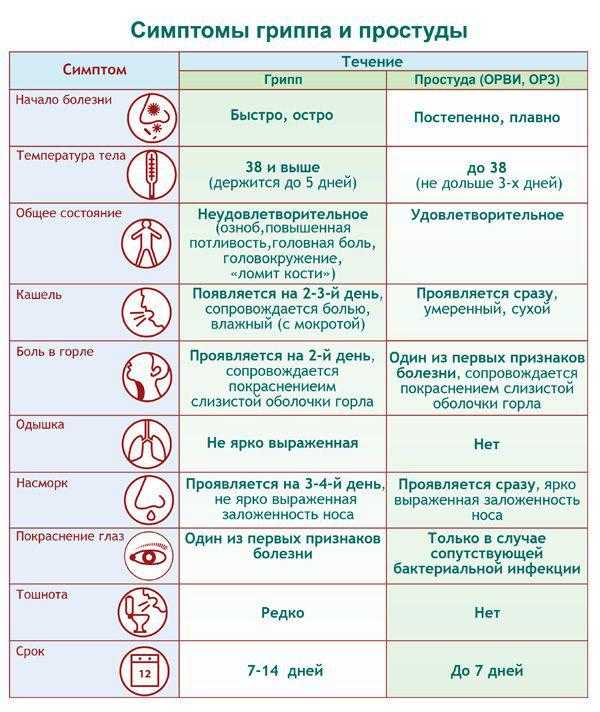
Что такое ОРВИ? Ее роль в формировании иммунитета
Аденовирусная инфекция представляет собой инфекционное заболевание, которое начинается остро, поражает носоглотку, слизистую глаз и лимфатические узлы. В отличие от гриппа протекает с умеренной интоксикацией, повышением температуры и обильным выделениями из носа и глаз.
Важно! Респираторно- вирусная инфекция принимает самое активное участие в формировании у ребенка противоинфекционного иммунитета, столь необходимого для всей последующей жизни. У взрослого человека при внедрении вируса иммунитет формирует адекватный ответ с выработкой защитных тел
Они создают мощный блок на пути распространения вируса. Сдерживают его и уничтожают, в итоге, человек быстро выздоравливает
У взрослого человека при внедрении вируса иммунитет формирует адекватный ответ с выработкой защитных тел. Они создают мощный блок на пути распространения вируса. Сдерживают его и уничтожают, в итоге, человек быстро выздоравливает.
Иммунная система ребенка находится на стадии формирования, защиту осуществляют клетки, которые достались по наследству от матери и еще помогают клетки, поступающие с молоком при грудном вскармливании.
Фактически собственного иммунитета нет! О формировании надежной собственной защиты у ребенка возможно после неоднократных контактов с различными вирусами. «Отработка» его иммунной системы происходит во время болезни, когда проявляются все симптомы простуды: чиханье, насморк, увеличение лимфоузлов. Все эти симптомы носят полезный защитный характер, не стоит к этому относиться трагически.
Защитный кашлевой рефлекс и выделение слизи из носовых ходов хорошенько очищают и увлажняют слизистую дыхательных путей, это нужно для нормальной работы эпителия. В мокроте содержится ценный материал для стимуляции и выработки специфического иммунитета — клеток фагоцитов. Они «распознают» возбудителя, активизируют специальные рецепторы для привлечения высокоактивных клеток — лимфоцитов. При проглатывании отделяемой при кашле мокроты специальная лимфоидная ткань тонкого кишечника получает сигнал о вторжении «чужака» и начинает выброс необходимых клеток воспаления.
Покраснение глотки — признак воспаления, вызывает прилив крови к больной поверхности. Именно воспалительная реакция обеспечивает накопление в очаге клеток – убийц. Если организму не мешать, он в силах справиться с не опасным вирусом. Искусственное «тушение» такой реакции мешает формированию первичного этапа иммунного ответа. Запустить собственный каскад иммунитета не удается. Медикаменты губительны для формирования естественного иммунного ответа специфичного для этого ребенка. Только природа сумеет все учесть: наследственные факторы, жизненный опыт и условия проживания.
«Агрессивная» терапия с целью скорейшего выздоровления загоняет детей в разряд часто и длительно болеющих. Понятие «агрессивная» терапия подразумевает бесполезное назначение антибиотиков, которые ведут к снижению качества защитной биопленки на слизистой дыхательных путей, так называемый местный иммунитет. Ребенок не должен становиться «полигоном» для испытания различных лекарств.
Излюбленные места поражения различных вирусов
Существенную помощь в лечении даст представление о типе вируса и особенностях его поражения.
Так, парагрипп поражает слизистую гортани, в большинстве случаев это проявляется синдромом крупа. Симптомы интоксикации слабее, чем при гриппе. Аденовирусная инфекция предпочитает слизистую носоглотки (ринофарингит, ларингит, трахеит, бронхит) с увеличением лимфатических узлов. Респираторно-синцитиальная инфекция поражает мелкие и средние бронхи, что проявляется одышкой. Беспокоит упорный приступообразный кашель до покраснения лица. Первые признаки гриппа — трахеит, а риновирусной инфекции — ринит.
Ребёнок кашляет кашляет до рвоты: что делать? Ребенок кашляет во сне: чем лечить?Читайте тут.
Схема лечения коронавируса в стационаре
Терапия коронавирусной инфекции в стационаре проводится комплексно. Схема лечения коронавируса подбирается с учетом выраженности симптоматики, клинических проявлений. Строго алгоритма, с установленными дозировками лекарственных средств не существует. Если в целом говорить о том, как в больнице лечат коронавирус, то среди медикаментов можно выделить следующие группы лекарственных средств:
- противовирусные препараты: Лопинавир, Ритонавир;
- гормональные средства: Преднизолон, гидрокортизон;
- антибиотики: Азитромицин.
Антибиотики при коронавирусе от пневмонии – схемы лечения
Антибактериальные препараты используют для лечения среднетяжелых и тяжелых форм коронавирусной инфекции. Антибиотики помогают устранить изменения в легочной ткани, которые возникают на фоне поражения легких микробами, при пневмонии. Согласно установленным рекомендациям ВОЗ, антибиотики рекомендованы всем пациентам в тяжелом состоянии, которым проводится инвазивная вентиляция легких.
При этом самым популярным антибиотиком является Азитромицин, при коронавирусе схема лечения которым выглядит следующим образом:
1. Средняя тяжесть заболевания:
- Мефлохин+ Азитромицин + Барицитиниб;
- Гидроксихлорохин + Азитромицин + Олокизумаб.
2. Тяжелая степень коронавирусной инфекции:
- Мефлохин + Азитромицин +Тоцилизумаб/Сарилумаб;
- Лопинавир/Ритонавир + Гидроксихлорохин +Тоцилизумаб/Сарилумаб.
Гидроксихлорохин – схема лечения коронавируса
Этот противомалярийный препарат отличается способностью проникать в эндосомы. Непосредственно эти структуры находятся внутри клеток, куда проникает вирус SARS-CoV-2. Предположительно компоненты лекарственного средства способны воздействовать на коронавирус в комбинации с антибиотиком.
Однако в ходе анализа течения болезни у пациентов, принимающих Гидроксихлорохин и Азитромицин, была замечена частота летального исхода. В связи с этим ВОЗ рекомендовала не применять антималярийные препараты в протоколах лечения COVID-19. В рекомендациях министерств здравоохранения отдельных стран Гидроксихлорохин до сих пор числится в списках рекомендованных лекарственных средств, входит в схемы лечения коронавируса.
Лечение коронавируса дома: в чем опасность?
Главный риск домашнего лечения COVID-19 — в оторванности от медицинского учреждения и, как следствие, опасности не получить помощь при возможном ухудшении
Поэтому при домашнем лечении очень важно внимательно оценивать свое состояние
Важным показателем здесь является самый распространенный симптом коронавируса — температура . Если она больше 4-х дней держится на уровне 38 градусов и выше — это серьезный сигнал о возможном тяжелом течении заболевания. По словам Ильи Варламова, «если на 5-й день температура не спадет, надо делать КТ и смотреть, что в легких».
Еще одним важнейшим показателем является сатурация крови . При наличии возможности имеет смысл приобрести прибор пульсоксиметр — он компактен и позволяет легко замерять уровень кислорода в крови.
В любом случае нужно внимательно отслеживать внешние проявления нарушения работы легких: одышку, затрудненность дыхания.
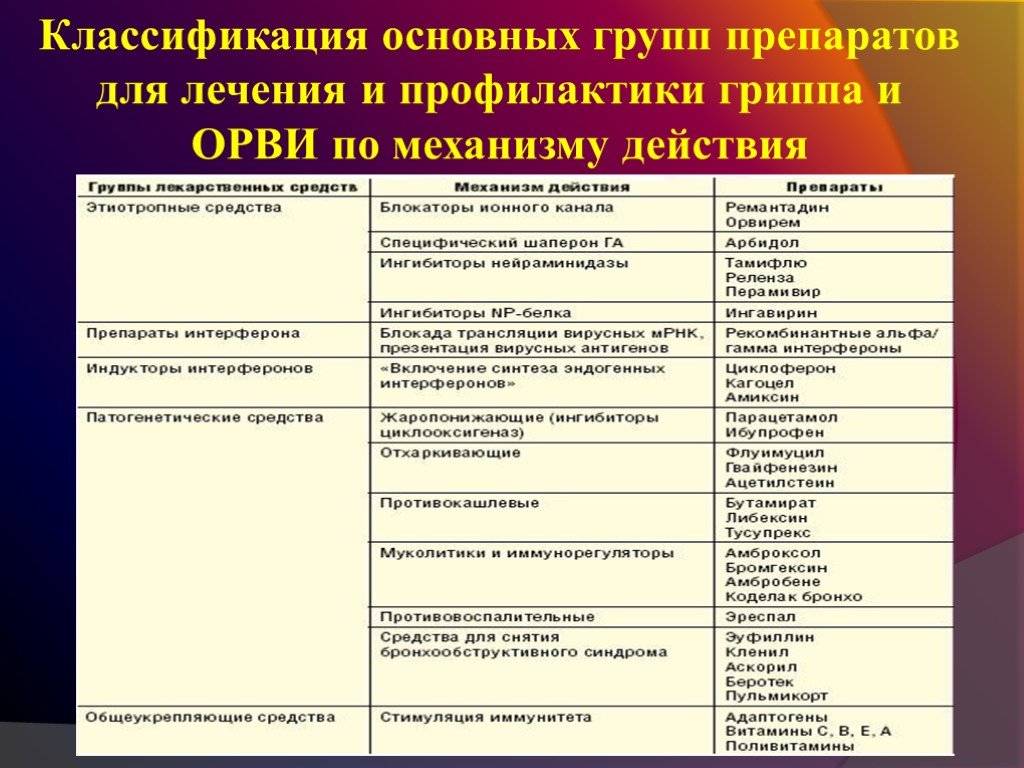
Как лечить: препараты
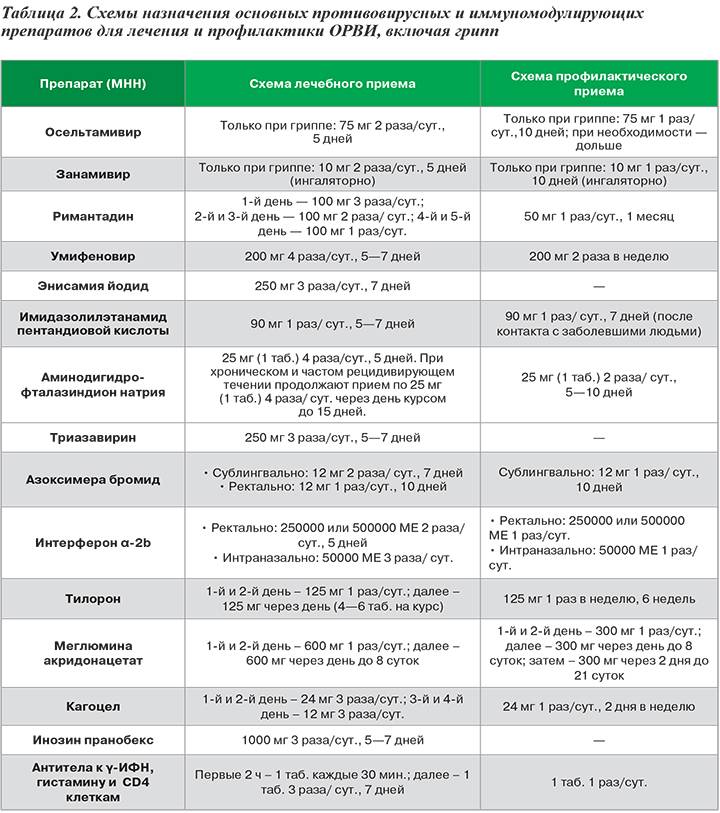
Лучшие лекарства против вирусной инфекции это те, клиническая эффективность которых доказана и отвечает международным правилам GCP. Таких лекарств на сегодняшний день единицы.
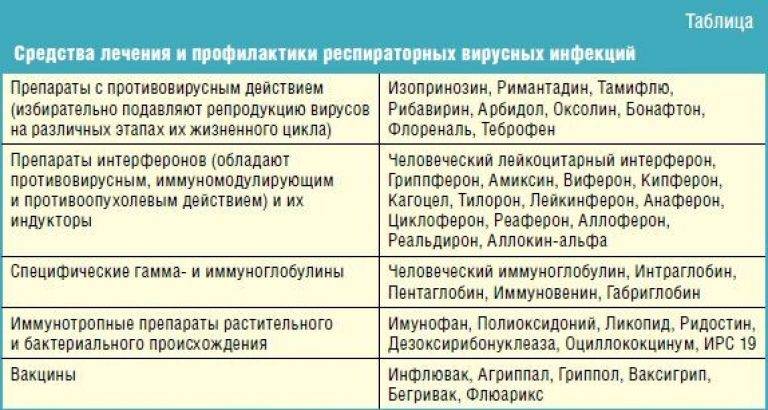
Противовирусные препараты делятся на несколько групп:
- имеющие прямое действие по отношению к вирусу,
- стимулирующие выработку интерферона и непосредственно интерфероны (эффективность доказана исследованиями «в пробирке», не имеют признанных медицинским сообществом доказательств эффективности),
- гомеопатические (не признаются в качестве эффективных научной медициной).
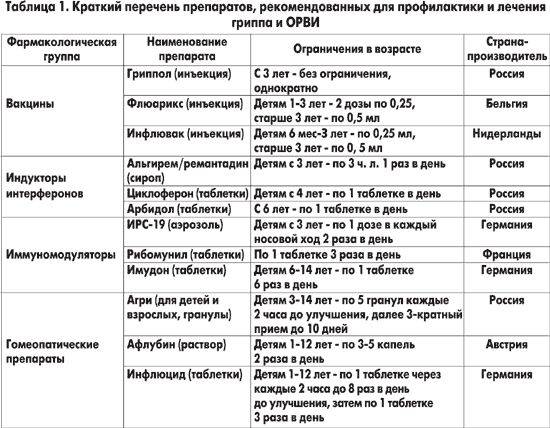
 В качестве гомеопатической поддержки могут назначаться «Оциллококцинум» или «Афлубин». Они подходят даже для совсем маленьких детей. Однако решение давать ли противовирусное средство малышу, остается на усмотрение родителей, поскольку их эффективность не доказана.
В качестве гомеопатической поддержки могут назначаться «Оциллококцинум» или «Афлубин». Они подходят даже для совсем маленьких детей. Однако решение давать ли противовирусное средство малышу, остается на усмотрение родителей, поскольку их эффективность не доказана.
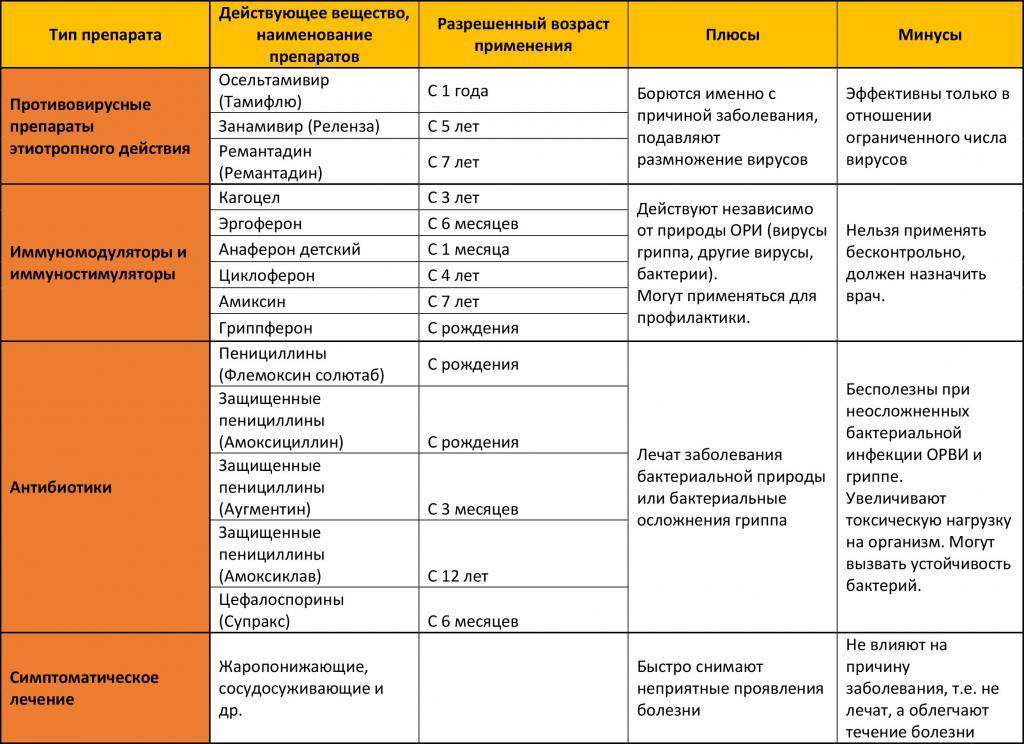
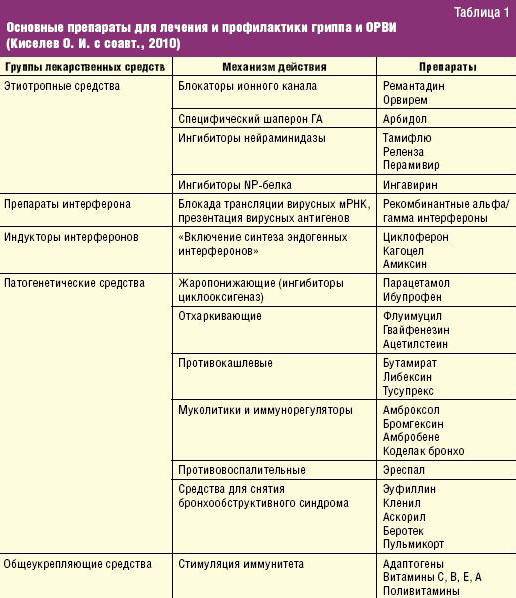
Обычно основу лечения, которое предлагают врачи, составляют противовирусные препараты:
- Виферон,
- Изопринозин,
- Цитросепт,
- Ремантадин.
Все эти препараты подходят для детей от года.
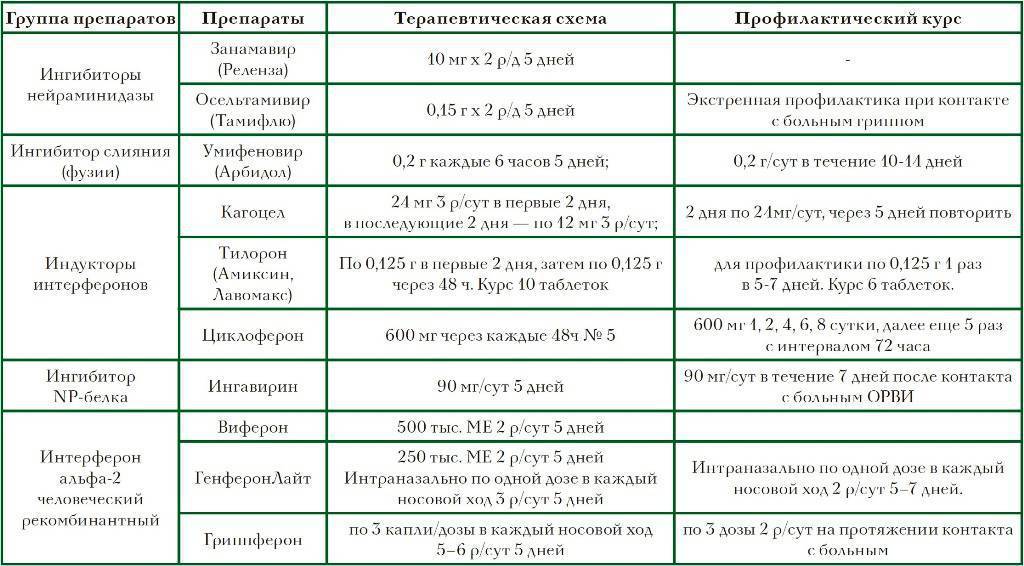
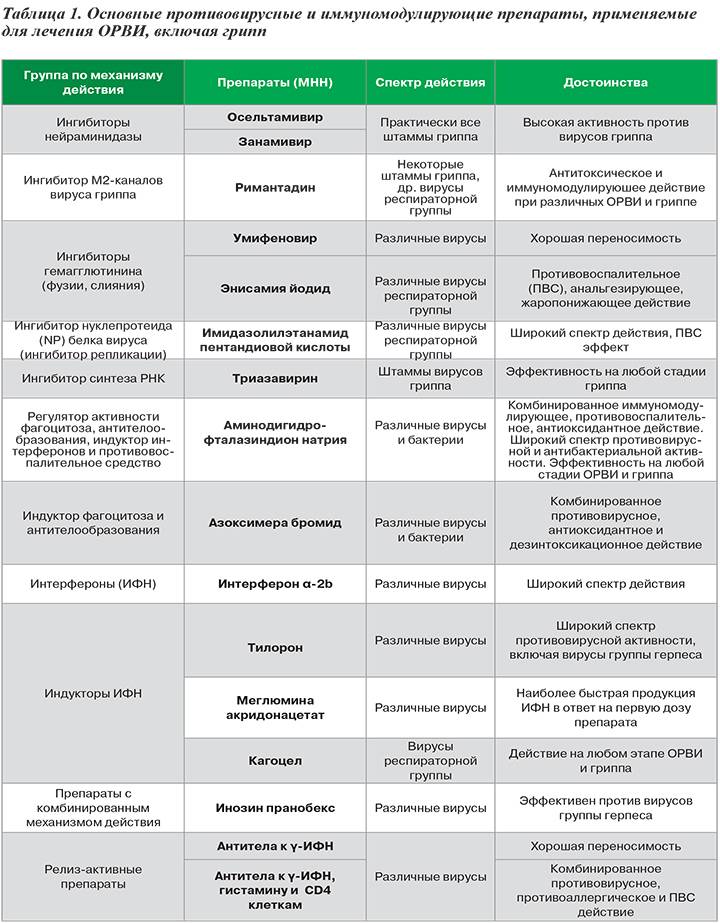
«Точечные» противовирусные лекарства существуют от нескольких заболеваний, например, гриппа или мононуклеоза. Противогриппозные препараты, официально зарегистрированные на сегодняшний день, это осельтамивир и занамивир (ингибиторы нейроминидазы). Их назначению предшествует тест на наличие вируса – мазок из глотки.
Малышу также могут прописать иммуномодулирующие (например, Кипферон (его аналоги) или Циклоферон) или иммуностимулирующие препараты (например, Глутоксим или Полудан).
Их назначение состоит в том, чтобы активизировать внутренние защитные механизмы. Они являются сильными биологически активными агентами и не являются полностью безвредными (стандартизированные клинические испытания по данным препаратам не проводились).
Важно! Применяют их только при возникновении показаний и по назначению врача (например, если ребёнок болеет больше 5 раз за год или отсутствует повышенная температура, что является одним из признаков «ленивой» иммунной системы).
Дополнительными признаками необходимости назначения таких препаратов могут служить такие признаки, как:
- посеченные волосы тусклого цвета,
- ломкие, постоянно расслаивающиеся ногти,
- шелушащаяся кожа.
О наличии подобных проявлений у ребенка стоит обязательно сообщить врачу. Схема приёма определяется врачом в зависимости от поставленных задач и возраста. Например, Циклоферон для профилактики педиатры могут назначить принимать в 1 раз в сутки за полчаса до еды:
- 4-6 лет принимают по одной таблетке за приём (150 мг/сут),
- 7-11 лет принимают по 2 таблетки за приём (до 450 мг/сут),
- от 12 лет и взрослые по 4 таблетки за приём (до 600 мг/сут).
Назначают также антигистаминные препараты:
- Супрастин,
- Зиртек,
- Зодак,
- Гисманал (последние три более новые).

Это делается для того, чтобы снять отёчность носа, которая часто возникает при вирусных инфекциях. Подходит для детей до года. Поскольку единое лекарство от ОРВИ не синтезировано, для лечения детей, как правило, предлагается комплекс препаратов, снимающих его симптомы.
На заметку! Если у назначенных препаратов есть такая форма выпуска, как свечи, то по согласованию с педиатром можно использовать ее (особенно это касается маленьких детей, которые в силу возраста не могут проглотить таблетку).
Что принимать дополнительно
Некоторые врачи прописывают препарат «Полисорб». Это средство обладает специальным терапевтическим эффектом, оно выводит из организма токсины различного происхождения. Подходит для детей до года и старше.
В списке препаратов также могут быть:
- «Умлакор» – противомикробный препарат нового поколения. Подходит для детей от одного года;
- «Мирамистин» – антисептик местного действия могут прописывать как для лечения, так и для профилактики ОРВИ (рекомендуют давать его детям от трёх лет);
- «Полиоксидоний» – ещё один препарат, который используется для профилактики заболеваний. Этот препарат можно применять для детей, достигших возраста 6 месяцев;
- «Ацикловир» – назначается детям от 2-х лет при выявлении вируса типа Herpes simplex, как инфекционного агента. Таблетки также активны в отношении вирусов Varicella zoster и Эпштейна-Барр;
- «Бронхомунал» – имеет иммуномодулирующее действие и назначается при рецидивах бронхита, отита, тонзиллита, ринита, синусита, фарингита и ларингита;
- «Аминокапроновая кислота» внутрь (внутривенно) назначается при стационарном лечении ребенка. Показаниями к применению являются кровотечения и заболевания органов с геморрагическим синдромом. В качестве профилактического средства используется при переливании крови.
Начинаем лечение с первого дня!
Чтобы не столкнуться с затяжным ОРВИ у ребенка, нужно непременно воспользоваться помощью специалиста. Желательно это сделать сразу же, как вы заметили первые симптомы заболевания. Это могут быть:
- насморк и заложенность носа;
- першение и боль в горле, сухой кашель;
- повышение температуры тела до 37-38 градусов;
- тревожность малыша, нарушение сна, плохой аппетит.
Затяжных простуд можно избежать, если начать лечение ОРВИ и гриппа у детей уже при первых симптомах заболевания. Грамотная терапия поможет победить коварную болезнь и избежать развития опасных осложнений. Нередки случаи, когда причиной тяжелого течения болезни у ребенка становится самостоятельное лечение. Многие мамы лечат детскую простуду по советам из Интернета или рекламы, а к врачу обращаются, когда болезнь уже осложнилась. Как правило, это распространенная причина, из-за которой появляется затяжное ОРВИ у ребенка.
Еще одна катастрофическая ошибка некоторых родителей состоит в том, что они начинают давать ребенку антибиотики при затяжном ОРВИ. Это достаточно сильные препараты, убивающие бактерии и способные вывести из строя микрофлору кишечника, тем самым еще сильнее ослабив иммунитет.
Помните, что назначать антибиотики при затяжном ОРВИ может только врач и только в том случае, если будут выявлены признаки присоединения вторичной бактериальной инфекции. Самостоятельно подбирать антибиотики при затяжном ОРВИ нельзя еще и по той причине, что такие препараты зачастую являются сильными аллергенами. Для снижения отрицательной реакции организма малышам в условиях больницы или поликлиники сначала делают пробу на совместимость, и только при отсутствии аллергии назначают препарат.
Лечение
 При правильной терапевтической тактике инфекция полностью исчезает через 3-7 дней. Для начала нужно разобраться, что для заболевшего хорошо, а что плохо и почему.
При правильной терапевтической тактике инфекция полностью исчезает через 3-7 дней. Для начала нужно разобраться, что для заболевшего хорошо, а что плохо и почему.
Как ни странно, всем привычные методы и средства лечения ОРВИ не только не помогают, но и могут навредить. Стереотипное мышление, оставшееся с советских времен, о том, как лечить ОРВИ у детей, педиатр Комаровский рекомендует оставить в прошлом.
Так же как и современную фармацевтическую маркетинговую рекламу, сформировавшую у родителей неправильную тактику при заболевании их детей.
Что при ОРВИ делать нельзя:
- горчичники, банки, компрессы из жира животных, ингаляции над чайником, ванночки с кипятком для ног – это все устаревшие неэффективные методы, которые подвергают сильному стрессу и без того ослабленный организм.
ОРВИ поражают верхние дыхательные пути (нос, глотка, гортань), поэтому все эти процедуры бесполезны и только могут оставлять неприятные ощущения. Горячий пар может вызвать ожоги слизистой носа или рта, так же как и горячие ножные ванны;
- закрыть доступ к свежему воздуху, чтобы малыш еще больше не заболел – распространенная ошибка. Воздух должен всегда циркулировать, чтобы очистить комнату от возбудителей инфекции;
- заставлять кроху кушать в разгар болезни, каким бы правильным это не казалось. Он сам попросит, когда симптомы общей интоксикации уменьшатся.
Самой большой проблемой на сегодня остается самолечение. Многие родители уверены, что ОРВИ очень легкое заболевание, которое можно вылечить с помощью аптечных «чудо средств». Среди любимых препаратов:
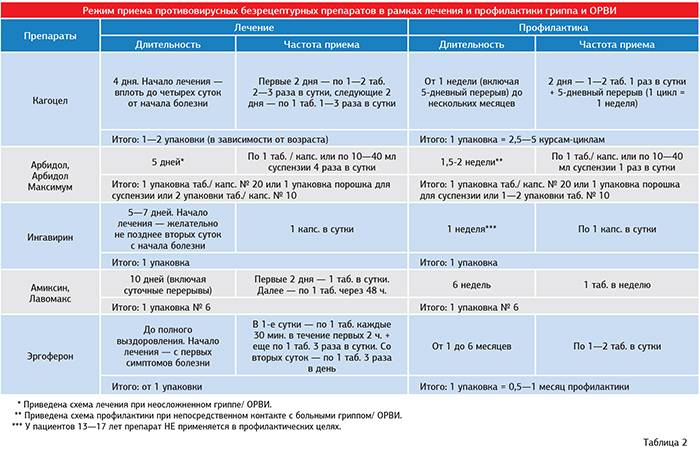
- противовирусные. Существуют только 2 противовирусных препарата:
- Озельтамивир («Тамифлю»),
- Занамивир («Реленца»).
Они непосредственно действуют на вирусный белок гриппа типа А – нейраминидазу. Эффективность при других ОРЗ не доказана. Кроме того, они действенны в первые дни болезни, при тяжелом течении, под наблюдением врача.
Все другие рекламные противовирусные средства являются иммуномодуляторами и иммуностимуляторами, которые изменяют работу иммунной системы и стимулируют выработку интерферона. Это очень опасно, особенно для детей, у которых иммунитет только формируется. К тому же их эффективность не доказана;
- жаропонижающие. Детям разрешены только Парацетамол и Ибупрофен в детских дозах. В «порошках от простуды», содержится слишком высокая доза парацетамола для детского организма;
- препараты от кашля. Отхаркивающие средства нужны для разжижения мокроты при бронхите, но ОРВИ поражают верхние дыхательные пути, поэтому их применение нецелесообразно.
К тому же, у детей до 2 лет существуют свои особенности, поэтому им эти лекарства противопоказаны, а до 6 лет – эффективность не доказана. Препараты, угнетающие кашлевой рефлекс, нельзя употреблять ни детям, ни взрослым, ведь кашель – это защитная реакция организма; - Антигистаминные сиропы не имеют к лечению ОРВИ никакого отношения.
- Антибиотики действуют на бактерии, а возбудители ОРВИ – вирусы. Это совсем разные возбудители, а употребление антибактериальных средств без показаний имеет много тяжелых последствий.
Симптомы
Каждый живой организм индивидуально реагирует на вирус. Педиатрами было установлено несколько самым распространенных симптомов заболевания.
|
Симптом у детей |
Краткое описание |
|
Общее недомогание |
У малыша заметно изменяется характер поведения: он становится вялым, сонным, капризным и неактивным |
| Потеря аппетита | В первые дни болезни маленькие пациенты часто отказываются от употребления пищи. Зато, у них может возникнуть потребность в обильном питье. |
|
Повышенная температура тела |
Может колебаться в пределах 37,5 – 39 градусов. При правильно подобранной терапии этот симптом должен исчезнуть на 5 день заболевания. |
|
Насморк |
Проявляется практически у каждого человека, заболевшего ОРВИ. Он может быть представлен в виде обильного выхождения слизи или заложенности носа. |
|
Боль в области горла |
На ранних стадиях заболевания пациент ощущает першение, сухость, зуд и покалывание в области горла. Затем, эти ощущения сменяются на покраснение и боль, усиливающуюся при глотании. |
|
Кашель |
У детей при ОРВИ поражаются органы дыхание. В течение 2 недель у них будет отходить мокрота из бронхов за счет кашля. |
В редких случаях у маленьких пациентов помимо всех вышеуказанных симптомов появляется рвота, диарея, ломота, а также увеличиваются шейные или подчелюстные узлы.
Особенности ОРВИ у детей до года
Наименее подвержены ОРВИ малыши до одного года на грудном вскармливании. Это связано с тем, что их организм в этот период еще находится под надежной защитой материнского иммунитета. Кроме того, они практически не бывают в местах массового скопления людей в закрытом пространстве. Но если у них имеются старшие братья или сестры, посещающие детские сады или школы, то риски заражения значительно увеличиваются.
Заподозрить ОРВИ у грудничка родители могут по следующим признакам:
- нарушение сна;
- снижение аппетита и отказ от сосания груди или бутылочки со смесью;
- избыточная капризность и беспокойство;
- плаксивость;
- покраснение глаз;
- затрудненное дыхание, одышка;
- нарушения стула, болезненность живота.
При появлении подобных симптомов у ребенка в возрасте до одного года родители должны срочно вызвать на дом врача.