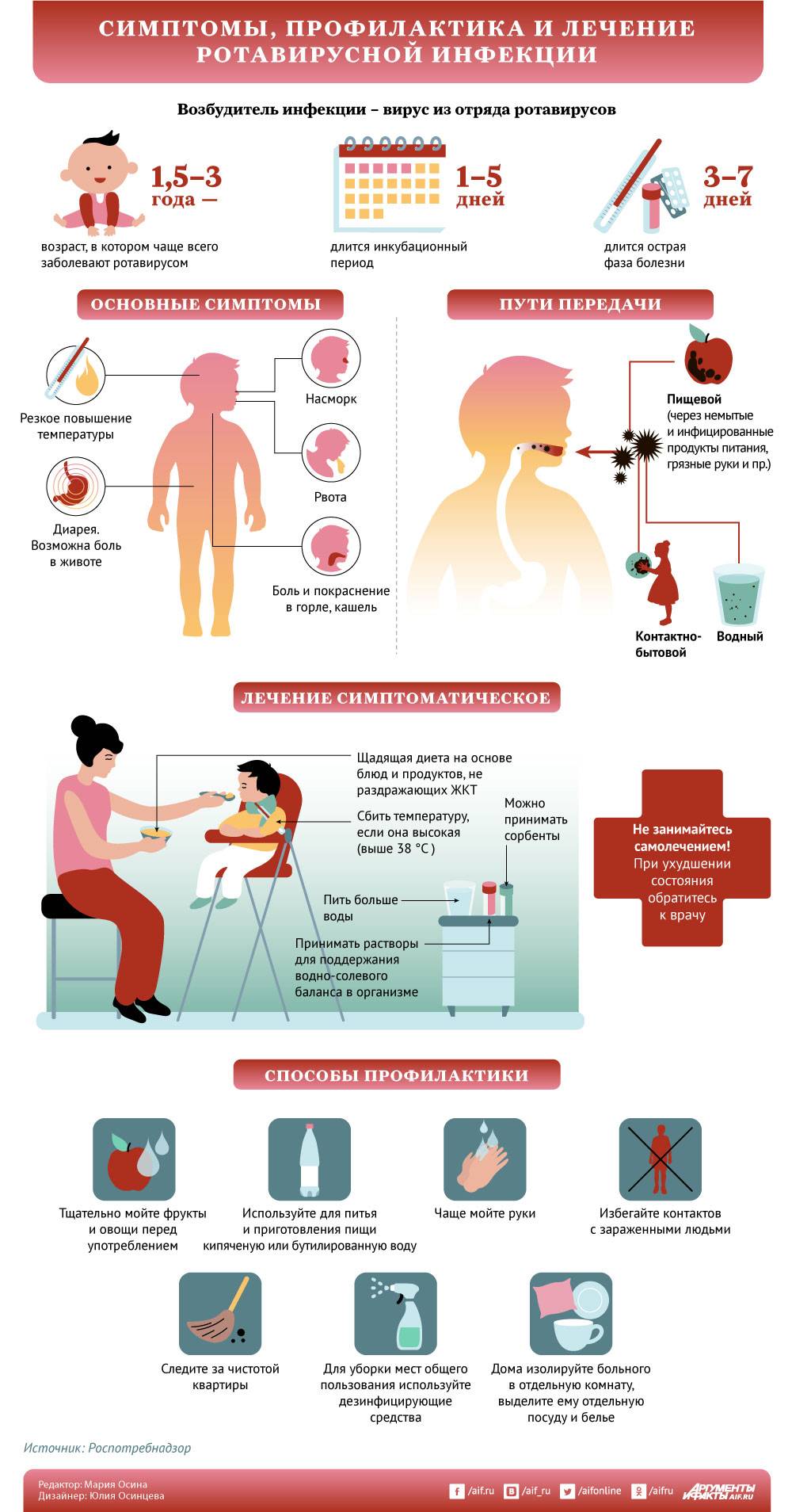
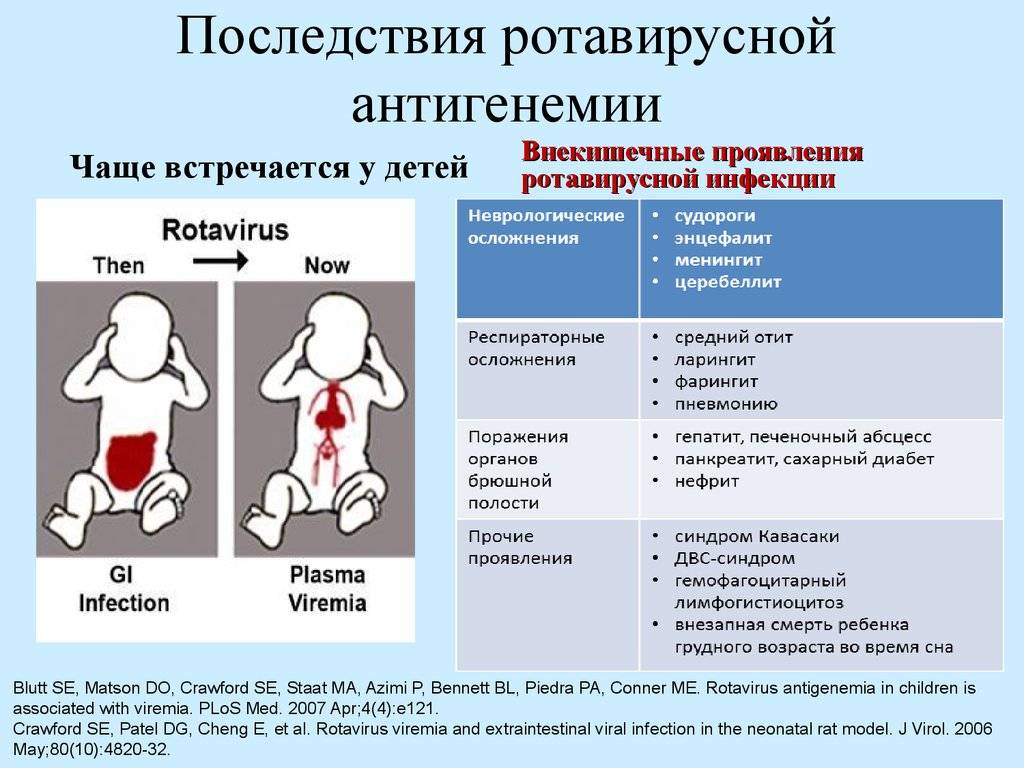
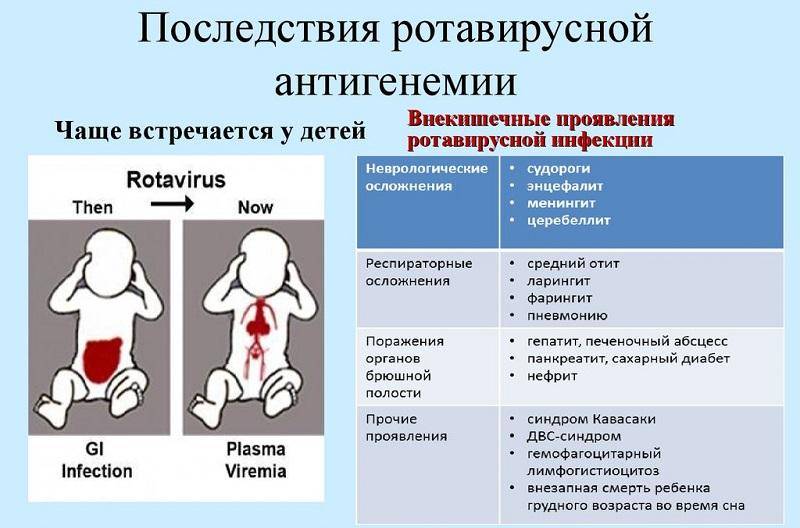
Первые признаки ротавируса
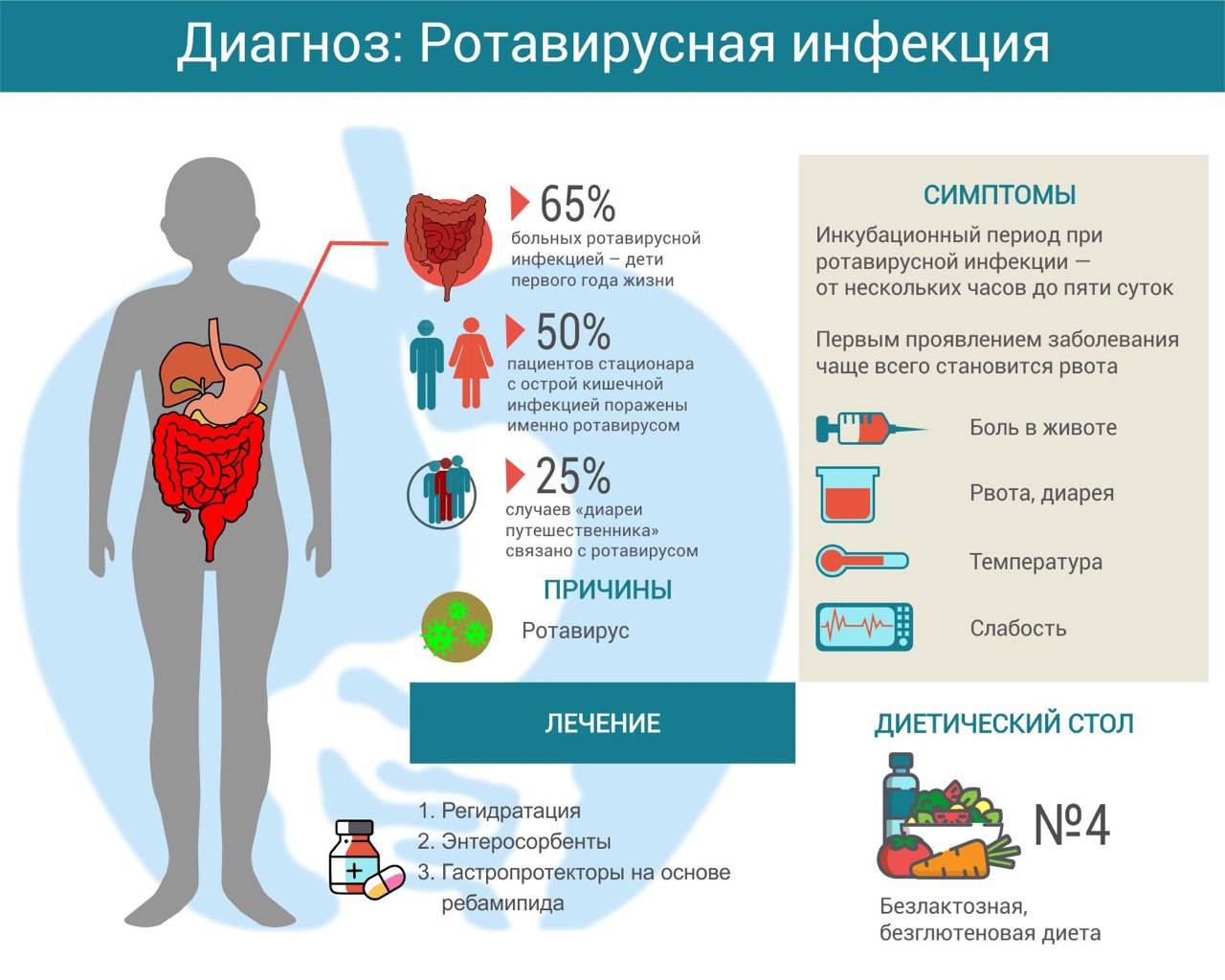
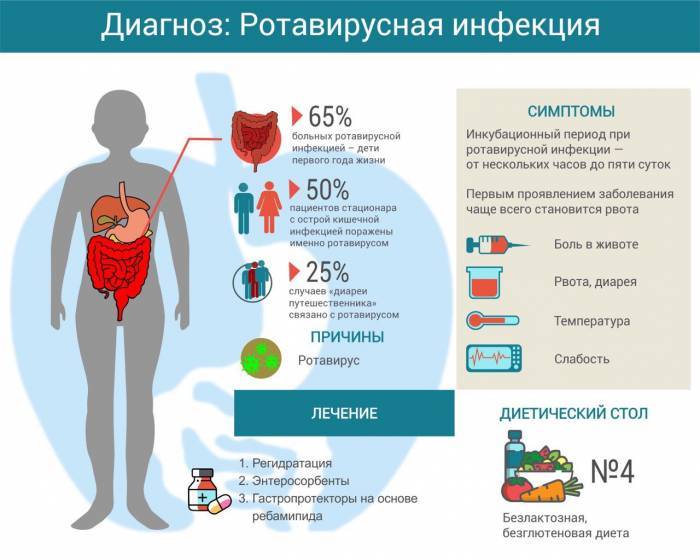
Статистика неутешительна. До 2,5 млн детей заболевают вирусом в 1 год, из них для 105 млн малышей ротавирусная диарея становится смертельной. Это случается особенно в странах Центральной Африки, где недостаточное питание и слабо развитая медицина.
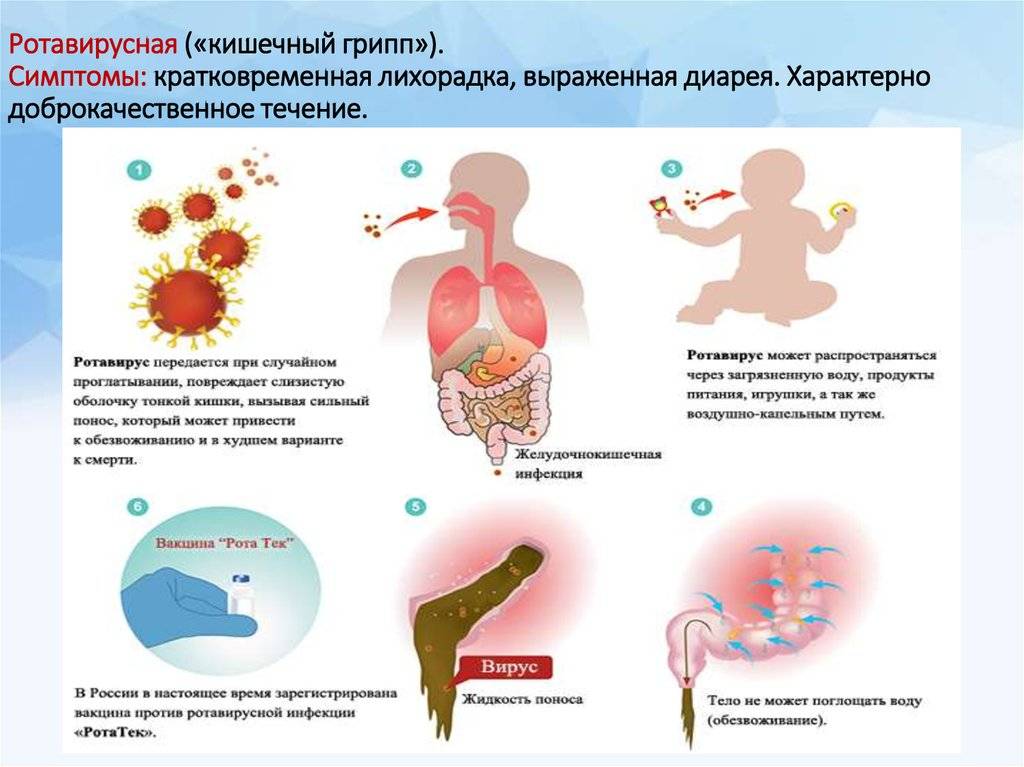
Основной путь передачи инфекции – воздушно-капельный. Опасность ротавирус представляет в первые 5 дней после заражения. Передается быстро через любые контакты с больным, также после питья некипяченой зараженной воды с наличием возбудителей гриппа.
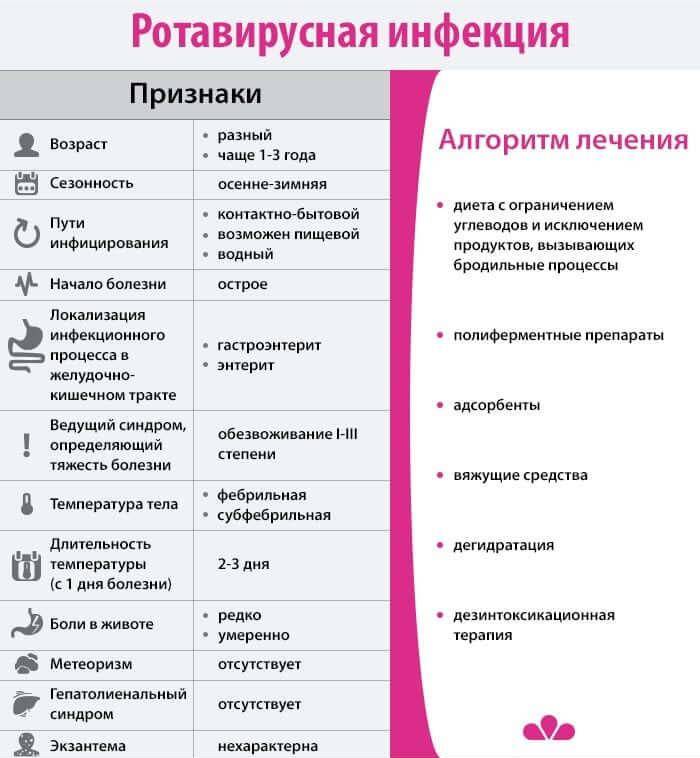
Ротавирусная инфекция начинает проявляться остро уже по истечении 14 часов с момента заражения. Налицо признаки:
- диареи;
- насморка;
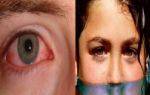
- коньюнктивита глаз;
- сухого кашля;
- першения в горле;
- болезненности в животе по типу кишечных колик.
Ребенок становится вялым, капризным и раздражительным. Проявляться ротавирус у детей может по-разному, начиная с признаков:
- воспаления ЖКТ и незначительного першения в горле, сухого кашля;
- интоксикации организма;
- вялости, сонливости, плаксивости, отказа от еды;
- поджимания ножек к животу;
- кишечной инфекции с появлением жидкого стула с зеленой слизью или частицами крови, отсутствием аппетита, апатии;
- устойчивого повышения температуры, плохо поддающейся снижению даже жаропонижающими средствами;
- болезненностью в животе и спазмами, уменьшающимися после опорожнения кишечника либо приема Но-шпы.
 Повышение температуры, плохо поддающейся снижению даже жаропонижающими средствами.
Повышение температуры, плохо поддающейся снижению даже жаропонижающими средствами.
Если через неделю первые симптомы инфекции проходят, то возможно появление вторичных признаков: лихорадки, рвоты, ацетонурии, крови в кале.
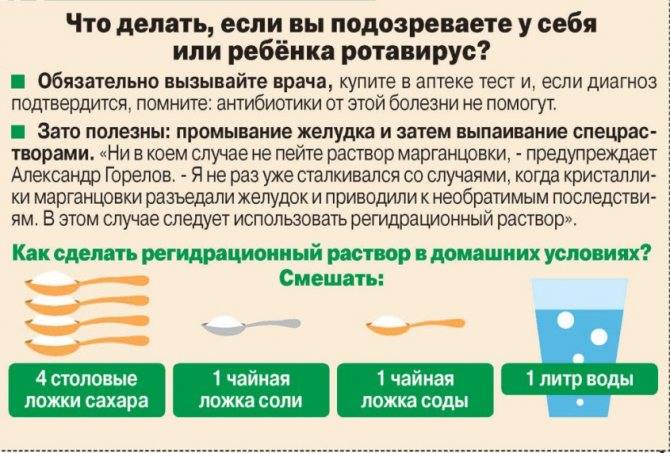
Родителям нужно быть внимательными к своим малышам. При появлении подобных симптомов, сильных обильных и водянистых выделений в виде поноса у грудничков в срочном порядке вызывать скорую помощь или обращаться к врачам во избежание обезвоживания, судорог и потери сознания.
В случае отказа малыша от самостоятельного приема воды может быстро наступить обезвоживание и потребуется срочное введение внутривенно в организм специального раствора.
Признаки при критическом обезвоживании у малышей, как правило, явно выражены: ребенок постоянно кричит и плачет, при этом нет слез и мочеиспускания на протяжении более чем 3 часов, кожные покровы сухие. В качестве первой помощи, чтобы не допустить обезвоживания, ребенку нужно давать выпить солевой порошок, разведенный с водой либо иное средства для пероральной регидратации. Возможно появление судорог, потери сознания. Симптомы в совокупности с диареей и повышением температуры проявляются ярко, поэтому нужно срочно обратиться к врачам. Хотя о точном диагнозе можно будет говорить только после обследования и сдачи анализа кала в лабораторных условиях.
Препараты
Ребенку, которого поразила острая кишечная инфекция, обязательно понадобятся лекарства, которые помогут снять неприятные симптомы и уменьшить продолжительность болезни. К ним в первую очередь относятся средства для перроральной регидратации (для восполнения водно-солевого баланса). Такие средства должны всегда быть под рукой, в составе домашней аптечки. Это «», «Хумана Электролит» и другие. Они расфасованы в удобные пакетики, которые легко можно развести в теплой воде и полученной смесью напоить ребенка.
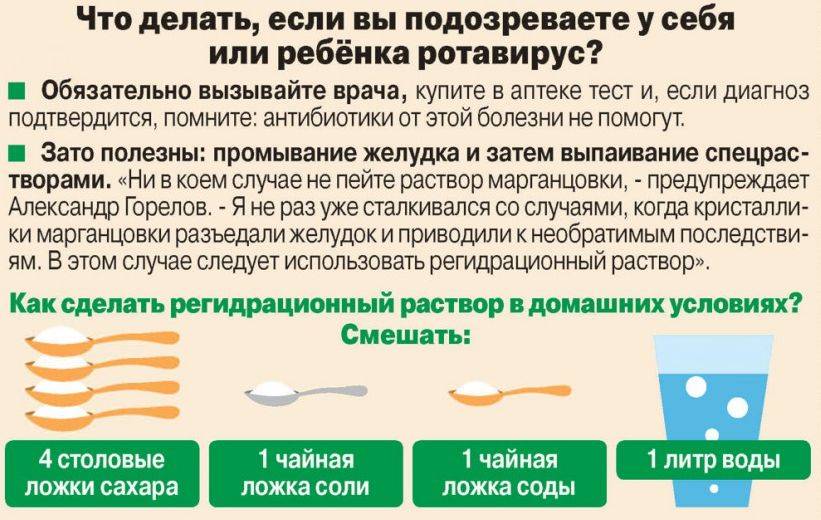
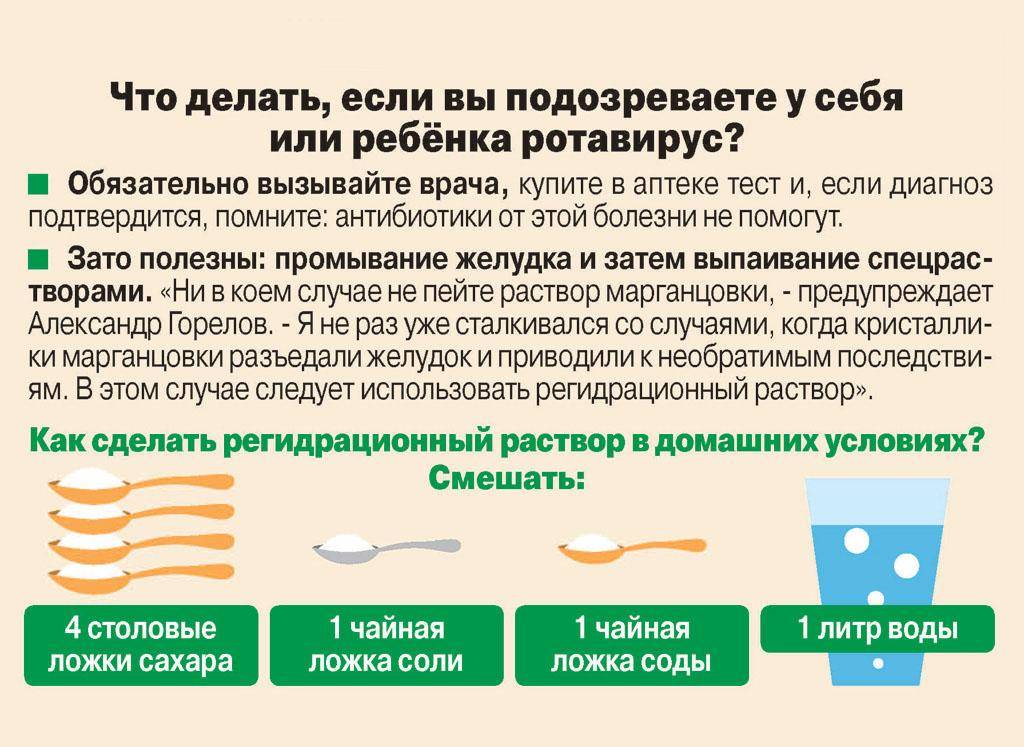
Поскольку ротавирусная инфекция наступает внезапно, в аптечке может не оказаться нужного препарата. Ничего страшного в этом нет, поскольку солевой раствор, которым лучше всего поить ребенка при рвоте и сильной диарее, можно приготовить самостоятельно из простых ингредиентов, которые имеются на любой кухне. Кстати, такой рецепт получил одобрение ВОЗ, и его без сомнений можно использовать на практике. Понадобится литр теплой воды, две ложки сахара, ложка соли и ложка соды. Все хорошо перемешивается и дается ребенку пить как можно чаще.
На втором месте по значимости для выздоровления стоят препараты-сорбенты. К ним относятся «Уголь активированный», «», «», «». Они помогут быстрее вывести из организма продукты распада и уменьшат интоксикацию. Использование противовирусных препаратов кажется логичным, ведь заболевание — вирусное. Однако на практике все выглядит не так радужно.
Конечно, вызванный на дом врач с большой долей вероятности порекомендует «Анаферон», «» или «». Просто педиатр прекрасно знает, что вирусная инфекция пройдет сама, но встревоженным родителям обязательно нужно «чем-то лечить» чадо, ведь если врач ограничится рекомендациями больше пить жидкости, мама с папой могут подумать, что он просто не хочет или не умеет лечить их ребенка. Поэтому и назначаются препараты, многие из которых вообще являются гомеопатическими («Анаферон», например). Это означает, что никакого вреда детскому организму такие препараты не причинят. Но пользы, увы, тоже не принесут.
Противовирусные средства стоят дорого, а потому стоит соизмерять свой семейный бюджет. Совесть родителей может быть совершенно спокойной — необходимости в таких лекарствах нет. Их эффективность не доказана. Достаточно часто родители повторяют чудовищные ошибки, пытаясь назначить ребенку медикаментозные препараты самостоятельно.
Мамы и папы, которые хорошо знают, что от диареи помогают противодиарейные средства, могут подумать, что доза «» или «» поможет малышу скорее выздороветь. Эти препараты могут лишь навредить при ротавирусной инфекции. Бороться с поносом как таковым не стоит. Он необходим, чтобы из организма выходили частицы вируса. Он — своего рода защитный механизм.
Грубой ошибкой считается назначение ребенку . Антибактериальные средства не оказывают никакого действия на вирус, не способствуют снятию симптоматики, не облегчают состояния ребенка, а дополнительно агрессивно воздействуют на микрофлору его кишечника. Таким образом, малыш приобретает еще и дисбактериоз.
Иногда родители могут столкнуться с доктором, который советует принимать антибиотики при ротавирусе «на всякий случай», чтобы «избежать осложнений». С такими врачами, которые стремятся не оказать помощь, а в первую очередь подстраховать себя, лучше не иметь никаких дел. Антибиотики при ротавирусной инфекции запрещены! Это правило, которое не имеет исключений и не подлежит обсуждению.
Жаропонижаюшие средства применять можно, однако следует избегать «Аспирина» и любых препаратов на основе ацетилсалициловой кислоты, она может вызвать у ребенка опасный для жизни синдром Рэя.
На восстановительной стадии нередко назначают витамины и пробиотики, которые позволяют населить кишечник нормальной полезной микрофлорой.
Диагностика заболевания
Исследования включают обязательные анализы каловых масс, мочи, крови. Лабораторные исследования кала указывают на явное кишечное расстройство: изменяется структура, наблюдаются частицы непереваренной пищи, примеси крови, слизистого компонента.
Дополнительно проводят инструментальные обследования, среди которых УЗИ брюшной полости. Сомнительный диагноз требует эндоскопического исследования: проведения ректороманоскопии, колоноскопии. По ходу манипуляции делают биопсию измененных тканей для гистологического исследования.
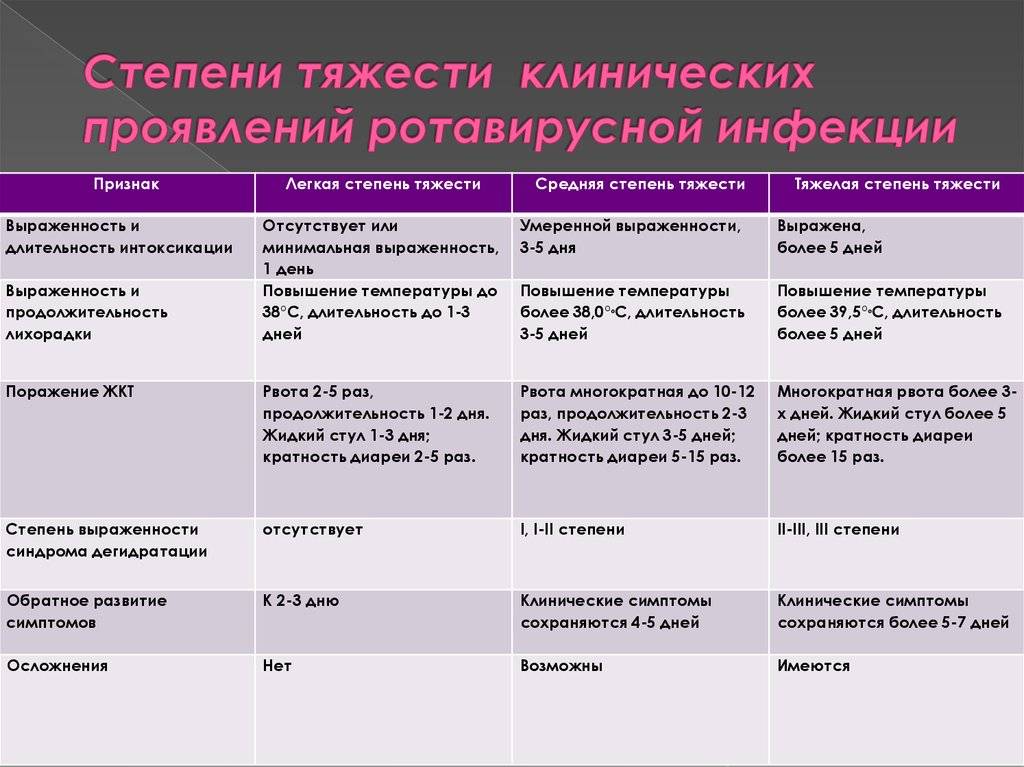
Легкость течения у взрослых обусловлена низким уровнем интоксикации или ее отсутствием. Желудочный сок взрослого отличается химическим составом, он агрессивнее в отношении болезнетворных бактерий, вирусных частиц, именно поэтому дети наиболее восприимчивы к ротавирусной инфекции.
Важно учитывать не только особенности ротавируса, но и другие критерии: возраст больного, ВИЧ-статус, перенесенная лучевая или химиотерапия. Лица из группы риска переносят заболевание намного хуже, инфекционный процесс требует госпитализации
Специфические симптомы ротавируса – диспепсические расстройства, рвота, диарея.
Присоединение осложнений характеризуется повышением температуры тела, ухудшением состояния спустя 3-5 дней после подтверждения диагноза. Угнетение сознания, снижение частоты пульса, затруднение дыхания, истощение – повод срочно обратиться к врачу-гастроэнтерологу.
Ротавирусная инфекция представляет опасность и для беременных женщин за счет развития обезвоживания и осложнений дегидратации. Сокращения кишечной мускулатуры, вздутие, газообразование способны повысить мышечный тонус матки, вплоть до выкидыша или преждевременных родов.
Заразен ли больной
Человек остается заразнымс момента инфицирования до выздоровления. Вирусоносительство сохраняется еще в течение двух недель после исчезновения последних симптомов.
У взрослых иммунитет сильнее, поэтому признаки ротавируса имеют более легкий характер. Сказывается и лучшая приспособленность ЖКТ. Высокая кислотность желудочного содержимого и активная выработка иммуноглобулинов класса A способствуют подавлению патогенов.
Минимальная доза вирионов для детей – от 10 шт., а для лиц старшего возраста – от 103 шт. Но так как эта инфекция является очень заразной, то при наличии в доме хотя бы одного носителя в той или иной форме болеют и остальные члены семьи.
Однако существуют штаммы ротавируса, опасные и для взрослых, особенно с ослабленным здоровьем. Так, ротавирус B (или по-другому, ротавирус диареи взрослых) стал причиной распространения серьезной эпидемии среди населения всех возрастов в Китае и в Индии в 1998 г.
Диагноз ротавирусной инфекции при единичных случаях заболеваемости устанавливается на основании исследования кала, которое может осуществляться несколькими способами:
- ИФА (иммуноферментный анализ). Это наиболее распространенный метод. Существуют экспресс-тесты на основе ИФА, позволяющие выявить возбудитель в кратчайшие сроки.
- ПЦР и ОТ-ПЦР.
- Микроскопическое исследование.
Последние 2 метода применяются в основном в исследовательских лабораториях. Если заболевание носит эпидемиологический характер, то есть получило широкое распространение в групповых очагах, то постановка диагноза врачами производится на основании сбора анамнеза больного и данных осмотра.
Ротовирусная кишечная инфекция: лечение у детей
Как только будут выявлены первые симптомы болезни, необходимо первым делом вызвать врача. Самолечение в данном случае нецелесообразно и может быть даже опасно.
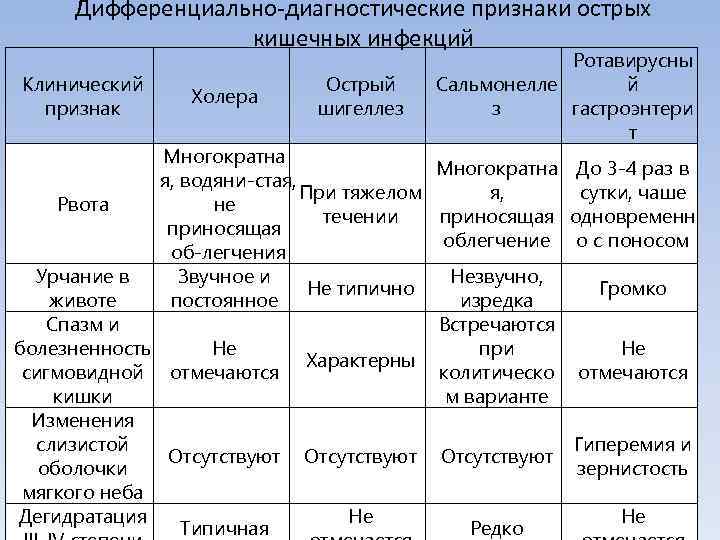
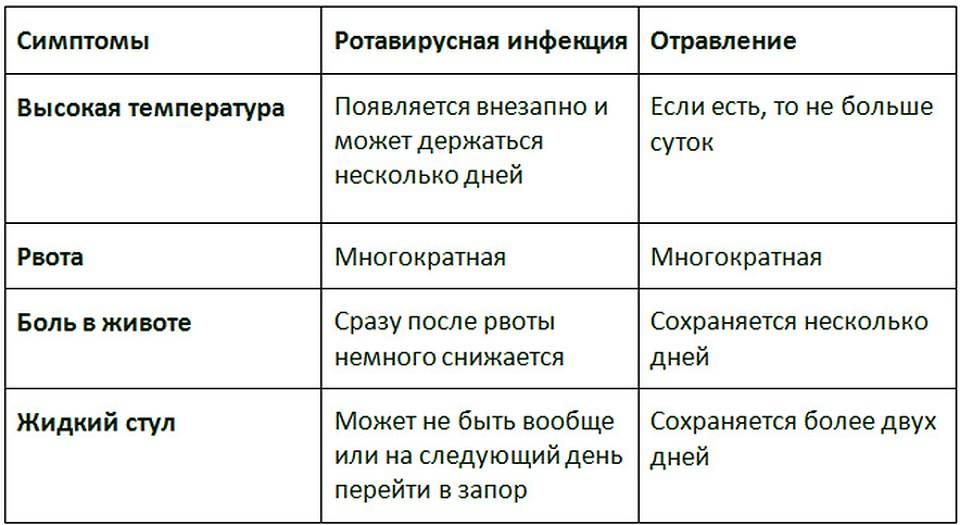
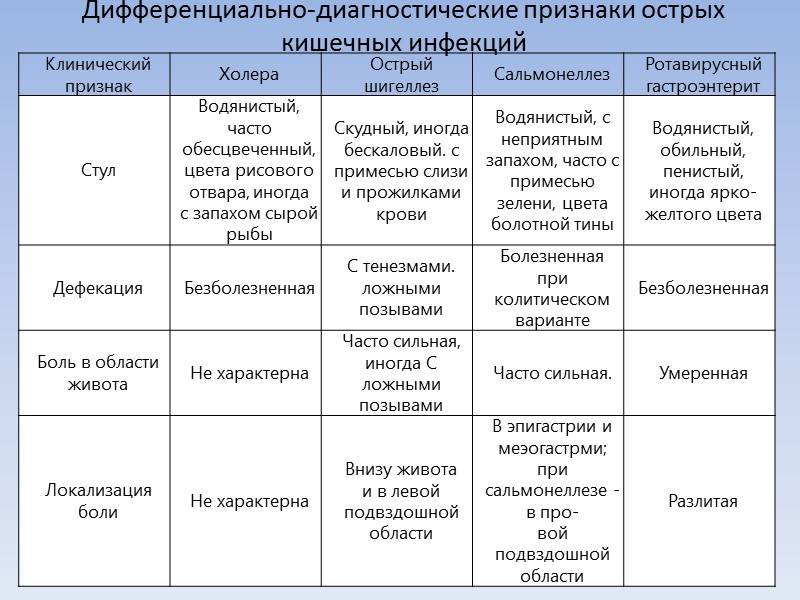
Симптомы, которые характерны для ротавирусной инфекции, часто отмечаются и при такой опасной болезни, как холера. Быстро справиться с ротавирусной инфекцией можно амбулаторно. А вот некоторые виды кишечных инфекций можно лечить только при проведении срочной госпитализации.
До сих пор ученым не удалось создать специальных методик лечения ротавируса. Поэтому в аптеках не найти специальных противовирусных препаратов, которые способны воздействовать именно на этого возбудителя.
Лечебные мероприятия
Если у человека был обнаружен ротавирусный гастроэнтерит, ему назначают лечение, направленное на устранение беспокоящих симптомов. Базовым мероприятием в рамках проводимого лечения является регидратация. При правильном проведении она поможет устранить обезвоживание, которое вызывает диарею и рвоту. Чтобы не допустить дегидратации и восстановить водно-электролитный баланс, специалисты советуют приготовить для лечения ребенка раствор препарата Регидрон.
 Для этого необходимо взять один пакетик лекарства, а затем его содержимое развести в одном литре воды. Лекарство малыш должен принимать по 50 мл каждый час. Пить это средство в больших количествах не рекомендуется, иначе это может привести к появлению приступов рвоты, и тогда ни о каком эффективном лечении болезни не может идти и речи.
Для этого необходимо взять один пакетик лекарства, а затем его содержимое развести в одном литре воды. Лекарство малыш должен принимать по 50 мл каждый час. Пить это средство в больших количествах не рекомендуется, иначе это может привести к появлению приступов рвоты, и тогда ни о каком эффективном лечении болезни не может идти и речи.
В том случае, если в вашей домашней аптечке не нашлось готовых препаратов, то вы можете лечить себя раствором для гидратации, приготовленным в домашних условиях. Для этого вам потребуется литр кипяченой воды, в которую нужно добавить пищевой соды (1 ч.л.) и поваренной соли, а также сахара (2-4 ст. л.). Принимать этот раствор ребёнок должен до тех пор, пока у него не восстановится диурез. Оптимальная схема приема этого средства — не реже одного раза в 3 часа.
При диагностировании ротавирусной инфекции детям назначают щадящую диету. Когда только появятся первые признаки заболевания, необходимо отказаться от молока и молочных продуктов, поскольку в условиях развивающейся патологии организма начинает значительно хуже усваивать лактозу. Однако эта рекомендация не относится к грудничкам. Новорождённые могут питаться грудным молоком один-два раза в сутки на протяжении двух-трех недель. В остальные же дни кормления в качестве питания им дают соевую или безлактозную смесь.
При наступлении острой фазы у ребенка пропадает полностью аппетит, поэтому не нужно пытаться накормить его через силу. Первое время, когда только начинают проявляться симптомы заболевания, полезно обеспечить малышу следующее питание — приготовленные на воде жидкие каши, куриный бульон, домашний кисель.
При подтверждении диагноза ротавирус детям назначают в качестве средства борьбы с спастическими болями в животе спазмолитик Но-шпа, которую больной должен принимать перорально дозировкой 1 мл.
Если результаты диагностики показали наличие гипертермии, то детям в возрасте старше 1,5 лет назначают 1/4 таблетки анальгина и 1/2 таблетки парацетамола. Для нормализации температуры применяют ректальные суппозитории Цефекон. Если в этом возникнет такая необходимость, то их ставят каждые 2 часа.
Помните, что гибель ротавируса наступает при температуре 38 градусов Цельсия. Поэтому проводить мероприятия по снижению температуры у ребенка нужно лишь после того, как температура вырастет до отметки 39 градусов или выше. Эффективными препаратами для лечения кишечных расстройств при ротавирусной инфекции являются Креон и Смекта.
 На фоне прогрессирующего воспаления слизистой кишечника и сильной диареи довольно часто возникает дисбактериоз, который оказывает негативное влияние на процесс пищеварения и усвоения питательных веществ. Чтобы нормализовать микробиоценоз, больным прописывают средство Бактисубтил. Его назначают детям в дозировке по одной капсуле 2 раза в сутки за час до трапезы. Перед применением препарат обязательно растворяют в воде.
На фоне прогрессирующего воспаления слизистой кишечника и сильной диареи довольно часто возникает дисбактериоз, который оказывает негативное влияние на процесс пищеварения и усвоения питательных веществ. Чтобы нормализовать микробиоценоз, больным прописывают средство Бактисубтил. Его назначают детям в дозировке по одной капсуле 2 раза в сутки за час до трапезы. Перед применением препарат обязательно растворяют в воде.
При подтверждённом ротавирусном гастроэнтерите высока вероятность появления вторичной бактериальной инфекции. Чтобы не допустить развития этого осложнения, врачи рекомендуют использовать Энтероферол. Также его можно заменить препаратом Энтерол. Их принимают дозировкой 1 чайная ложка 2 раза в день.
Если во время наблюдения за состоянием ребёнка вы заметили, что его регулярно клонит в сон, то дайте ему возможность поспать столько, сколько требует его организм. Также постоянно меряйте у него температуру и следите за тем, чтобы он пил часто, но понемногу.
Симптомы ротавирусной инфекции в педиатрии
Кишечный грипп считается преимущественно детским заболеванием. Младенцы на естественном вскармливании заражаются ротавирусом очень редко и переносят его легко. Малыши, получающие вместо материнского молока различные смеси, намного чаще страдают от инфекции.
У младенцев недуг протекает особенно остро: моментально развивается обезвоживание, сильная рвота и понос создают немалую угрозу для здоровья и жизни малыша. В этом случае лучшим выходом будет госпитализация.
Для детей постарше характерно менее динамичное развитие кишечного гриппа , не требующее стационарного лечения. Если ребенок посещает детское учреждение, то вероятность заражения повышается в несколько раз.
У малышей ротавирус чаще всего начинается атипично. Сначала появляются респираторные симптомы, а затем развиваются признаки кишечной инфекции:
- Ребенок жалуется на тошноту, выглядит сонным и заторможенным, постоянно капризничает.
- Рвота может появиться на голодный желудок, нередко с прожилками крови. После обеда в рвотных массах обнаруживается непереваренная еда. Рефлекс возникает вслед за приемом пищи, через 10–15 минут.
- Поднимается температура и стойко держится на одном показателе все дни болезни.
Больной ротавирусом малыш становится капризным
Поскольку кишечные симптомы ротавирусной инфекции неотличимы от признаков отравления, дизентерии или сальмонеллеза, самостоятельно поставить диагноз невозможно. Необходимо вызвать скорую помощь или врача на дом.
Может ли ротавирус у детей быть без температуры? Да, такое возможно, но это нетипично для инфекции и существенно осложняет постановку диагноза. Стертые симптомы появляются в следующих случаях:
- первичное заражение протекает на фоне ослабленного иммунитета;
- ребенок уже перенес ротавирусную инфекцию ранее.
При благоприятном течении болезни и своевременном лечении симптомы недуга через 7 дней начинают стихать, и скоро наступает выздоровление. Ротавирус очень заразен и за несколько дней может распространиться на всех родственников и членов семьи, а также на других детей в группе детского сада.
Меры профилактики
Предотвратить заражение инфекцией, когда ребенок ходит в детский сад, сложно. При высоких рисках заболевания для профилактики допустимо сделать специальную прививку для выработки иммунитета. Если даже патология развивается после прививки, то протекает легко, не сопровождается осложнениями.
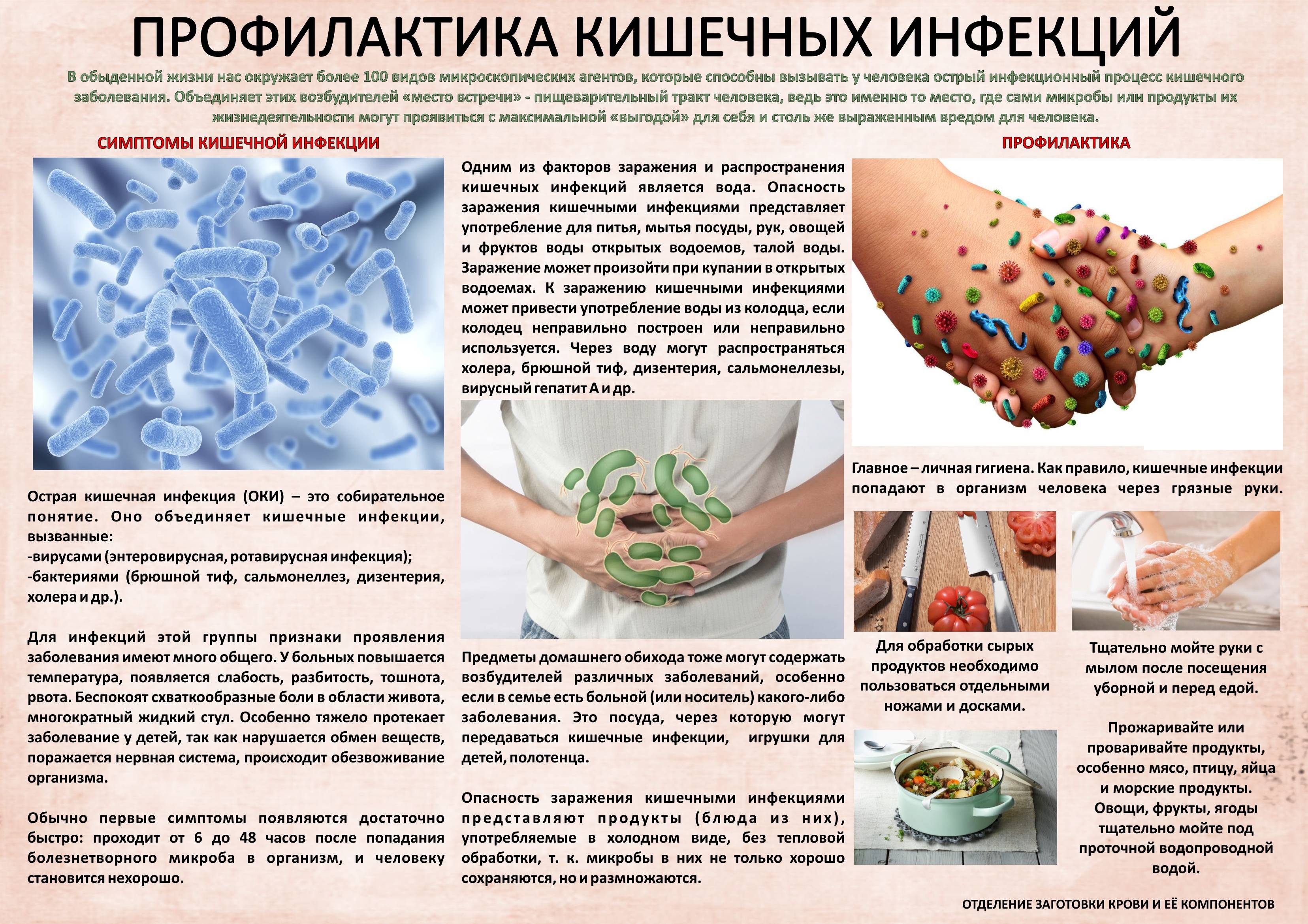
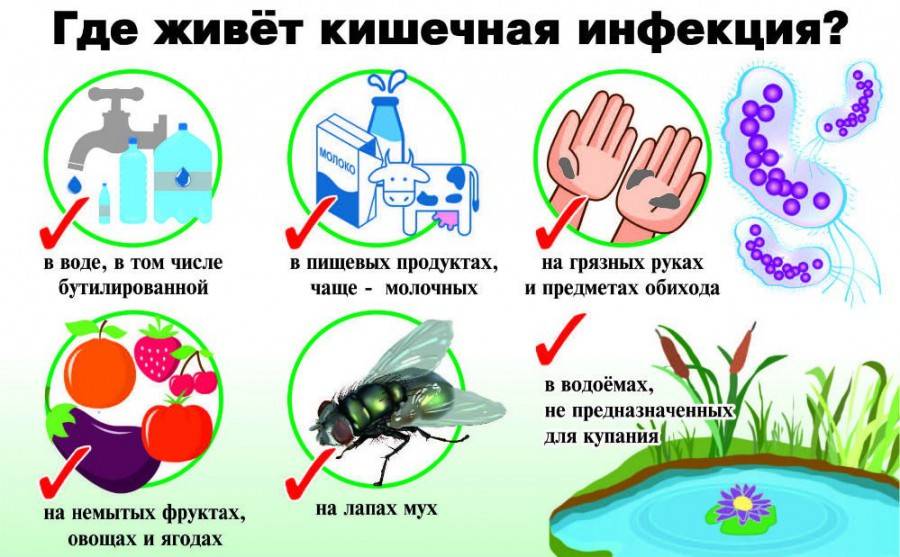
Риски заражения можно уменьшить, поддерживая чистоту рук. Игрушки ребенка, которые он тащит в рот, требуется тщательно мыть. На овощах и фруктах тоже много вирусов, их тщательно моют, обдавая кипятком и очищая. При соблюдении чистоты риски развития ротавирусной инфекции сильно снижаются.
Причина заболевания
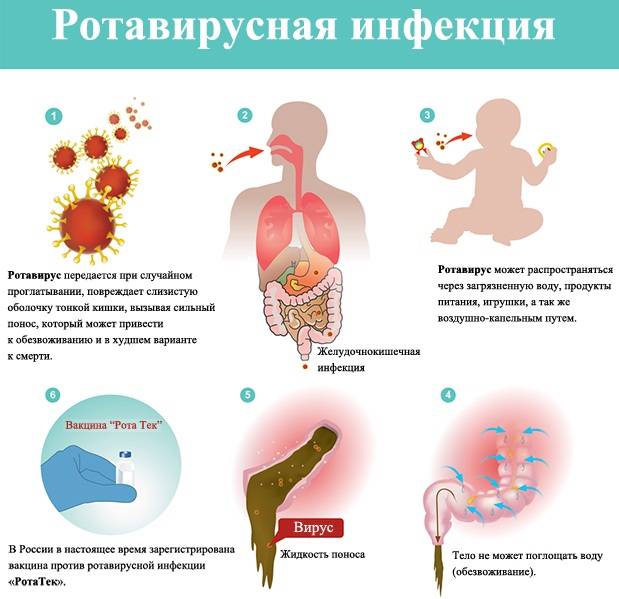
Инфекцию вызывает ротавирус. Из организма больного (или вирусоносителя) он выделяется с испражнениями. Заражение происходит фекально-оральным путем. Выделяясь из организма больного с первых дней болезни, ротавирус сохраняется длительное время на различных предметах: на дверных ручках, на руках, постельных принадлежностях, одежде, в инфицированных продуктах и воде.
Заражение ребенка происходит через рот. Вирусам удается пройти кислотный барьер в желудке, попасть в тонкий кишечник. Там они оседают и начинают активно размножаться внутри клеток энтероцитов тонкой кишки, тем самым разрушая их. Высвобождаясь из разрушенной клетки, часть ротавирусов проникает в новые энтероциты, часть – выделяется с калом.
При возникновении ротавирусной инфекции в семье создается опасность инфицирования для других ее членов. В детском коллективе инфекция может вызвать вспышку. Распространению болезни способствует нарушение элементарных гигиенических правил.
Причины
Причина кишечной инфекции у ребенка может быть единственной – в организм малыша проникнул патологический микроб. Спектр возбудителей заболевания очень широк.
Это могут быть энтеробактерии, среди которых:
- Шигеллы.
- Сальмонеллы.
- Кампилобактери.
- Эшерихии.
- Иерсинии.
Представителями условно-патогенной флоры, способными спровоцировать развитие кишечной инфекции у ребенка, являются:
- Стафилококки.
- Протей.
- Клебсиеллы.
- Клостридий и пр.
Примерно в 70-80% случаев возбудителями кишечной инфекции становятся вирусы:
- Ротавирусы
- Энтеровирусы.
- Аденовирусы.
Реже вызывают заболевание лямблии, амебы и кокцидии – паразитарные микроорганизмы, а также грибы. Однако независимо от типа возбудителя инфекции, все они продуцируют экзо- и эндотоксины и являются энтеропатогенными.
Передаваться патогены способны фекально-оральным путем, алиментарным путем, водным и контактно-бытовым путем. Если иммунитет ребенка ослаблен, то даже его собственная условно-патогенная флора, обитающая в кишечнике, может приводить развитию заболевания.
В качестве распространителя патогенной флоры выступают инфицированные люди или животные. Они выделяют микробов во внешнюю среду с калом, рвотными массами, мочой. Человек может оставаться заразным до тех пор, пока он полностью не исцелится, то есть, пока не исчезнет клиническая симптоматика заболевания. Если человек болен вирусной кишечной инфекцией, то он может быть источником ее распространения даже спустя 2-3 недели после полного выздоровления. Не менее опасно употребление пищи и воды, содержащей микробы.
Самый распространенный способ заражения ребенка кишечной инфекцией – это фекально-оральный и бытовой путь. В этом случае микробы будут находиться на предметах обихода, на продуктах питания или в воде. Попадают они туда при несоблюдении правил личной гигиены, санитарных норм, правил хранения продуктов. Ребенок заглатывает возбудителя инфекции (облизывает руки, игрушки, ест обсемененные продукты и пр.), в результате чего происходит заражение. По органам пищеварительной системы микробы достигают кишечника и начинают там быстро размножаться.
Нельзя исключать, что возбудители кишечной инфекции могут оказаться на различных продуктах питания, даже при соблюдении целостности упаковки. Патогенная флора размножается при условии, что пищу слишком долго хранили, либо условия для ее хранения были ненадлежащими.
Итак, основной причиной распространения кишечной инфекции среди детей является несоблюдение правил личной гигиены, которые малыши в силу своих возрастных особенностей не способны усвоить на 100%. Поэтому взрослый человек обязан следить за тем, чтобы малыш не контактировал с потенциально опасными предметами быта, с зараженными людьми, ел качественную пищу и употреблял чистую питьевую воду.
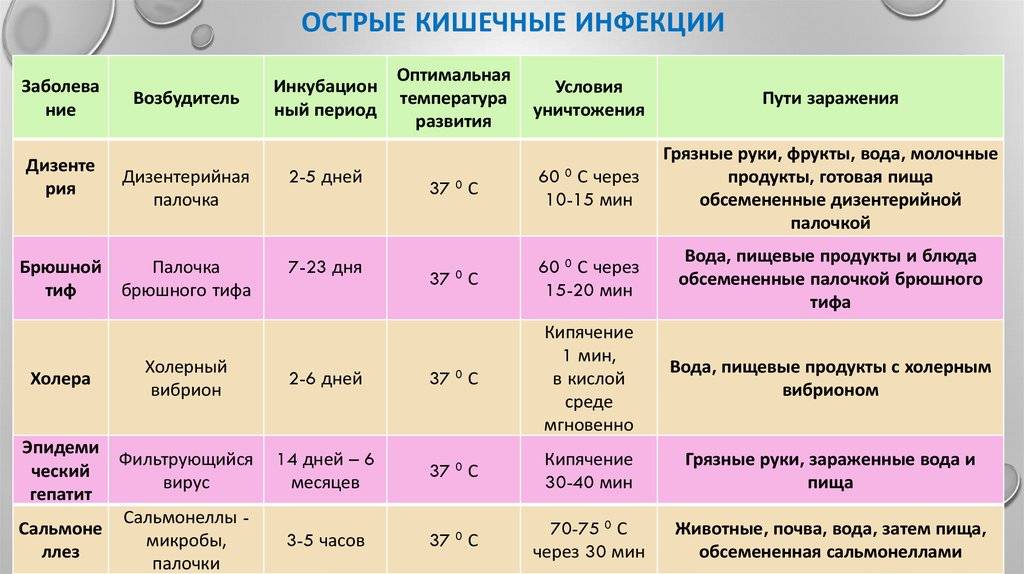
Видов возбудителей кишечной инфекции существует множество. В таблице перечислены основные представители патогенной флоры, которые вызывают заболевание именно в детском возрасте.
|
Вид кишечной инфекции |
Как она попадает в организм ребенка |
|
Бактерии; возбудители кишечной инфекции у ребенка |
|
| Сальмонеллезная инфекция | Чаще всего сальмонеллы попадают в организм ребенка после употребления в пищу зараженных яиц, молока, сливочного масла и мяса. Источниками инфекции могут быть не только люди, но и домашние животные. Тяжело переносят заболевание дети в возрасте 2-3 лет. У них высок риск развития токсического шока с почечной и сердечной недостаточностью и отеком головного мозга. |
| Стафилококковая инфекция | Стафилококки существуют в организме всех людей, но их настолько мало, что приводить к развитию заболевания они не способны. При ослаблении иммунитета ребенка, стафилококки могут начать быстро размножаться, вызывая кишечную инфекцию. Также внушительное количество стафилококков ребенок может проглотить вместе с пищей, при употреблении несвежих продуктов. |
| Шигеллез или дизентерия | Источником заражения является больной человек, который имеет стертое или легкое течение заболевания. Дети будут заразны с первого дня болезни, выделение шигеллы происходит с каловыми массами. Механизм передачи инфекции – фекально-оральный, а путь передачи: водный, пищевой, контактно-бытовой. Шигеллы могут проникать в организм ребенка с продуктами, имеющими истекший срок годности, с немытыми овощами и фруктами, при заглатывании воды в бассейнах и открытых водоемах. |
| Эшерихиозы или коли-инфекции | Возбудителем заболевания является кишечная палочка. Источником инфекции высупает здоровый или больной человек. Также инфицирование может происходить водным (случается редко) и пищевым путем при употреблении ребенком в пищу молочных продуктов, мясных блюд, компотов, кваса, салатов с отварными овощами. Дети часто заражаются через загрязненные руки, игрушки, дверные ручки. |
|
Вирусы – возбудители кишечной инфекции у ребенка |
|
| Ротавирусы | Источником ротавирусной инфекции является больной человек. Механизм передачи – фекально-оральный, который может реализовываться как через продукты питания, так и через воду, и через бытовые контакты. Ротавирусная инфекция широко распространена среди детей, поэтому ее даже называют детским кишечным гриппом. |
| Энтеровирусы | Источниками распространения инфекции являются взрослые и дети, которые заражены энтеровирусами. Передача инфекции происходит не только фекально-оральным, но и воздушно-капельным путем. Чаще всего энтеровирусной инфекцией заболевают дети в возрасте 3-10 лет. |
| Аденовирусы | Источником распространения аденовирусов является больной человек. Заражение чаще всего происходит воздушно-капельным путем, вирусы выделяются во внешнюю среду с секретом носоглотки. Однако нельзя исключать фекально-оральный и контактно-бытовой путь передачи. На сегодняшний день выявлено более 50 аденовирусов, которые способны приводить к кишечной инфекции. |
Профилактика
Наиболее важным пунктом профилактики считается гигиена
Важно с младенчества научить детей мыть руки после туалета, возвращения с прогулки и перед едой. Необходимо исключить употребление сырой воды — хлор не может полностью побороть ротавирус
Термическая обработка продуктов должна быть достаточной, а мытье фруктов и овощей тщательным. Для детей овощи и фрукты перед употреблением лучше ополоснуть кипятком.
Особое внимание нужно уделять влажной уборке дома и регулярной дезинфекции детских игрушек, а также исключению контактов с малышами, имеющими респираторные симптомы. Укрепление общего иммунитета тоже относится к профилактическим мерам
В случае заболевания, крепкий иммунитет позволит легче перенести инфекцию.
Существует и прививка от ротавируса, но она не входит в список обязательных вакцин. Решение о её применении принимают родители или опекуны ребенка.
Лечение ротавирусной инфекции
Лечение ротавирусной инфекции у детей основывается на устранении тяжелой симптоматики и предупреждении обезвоживания организма. Если ребенок маленький, возможно, понадобится госпитализация, поскольку дети до шести месяцев очень быстро реагируют даже на малейшее обезвоживание. Специфических средств не существует. В отношении ротавирусной инфекции антибиотики неэффективны. Основные принципы лечения представляют собой:
- Мониторинг работы органов мочевыделительной и сердечнососудистой систем.
- Исключение из рациона кисломолочных продуктов. Диета основывается на легкоусвояемых продуктах, преимущественно в жидком виде.
- Прием пищи только малыми порциями. Прежде чем кормить ребенка при ротавирусной инфекции, необходимо дождаться появления аппетита. Насильственное кормление строго запрещено.
- Альтернативное питание, которое может заменить привычные блюда. Обычно дети в таком состоянии едят домашний кисель, куриный бульон. Можно есть подслащенную рисовую кашу. Главный принцип – дробные порции для предотвращения рвотного рефлекса.
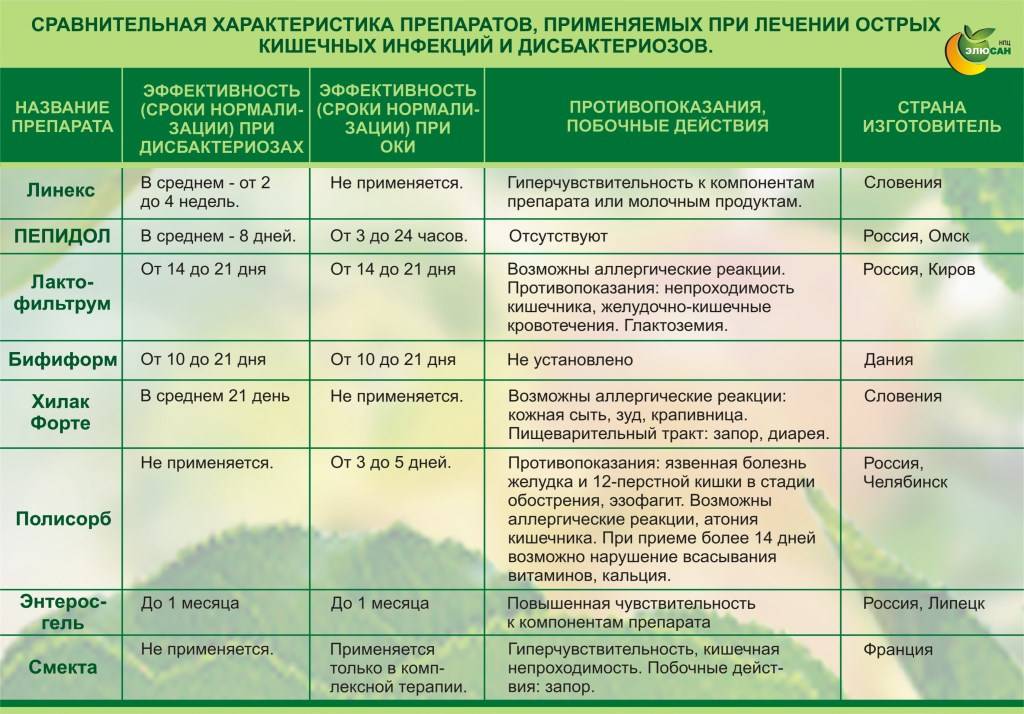
- При тяжелых интоксикационных признаках можно применять сорбенты для выведения токсинов из организма – активированный уголь, Полисорб, Энтерос гель, Полифепан, Смекту для детей.
- Для санации ротовой полости можно выбрать противовоспалительные спреи, а носоглотку промывать мягкими растворами с солью.
- Для регуляции водно-солевого обмена и восполнения потери жидкости (в период сильного поноса и рвоты) показаны специальные препараты маленькими объемами. Выбирая, что давать при обезвоживании, лучше остановиться на Регидроне. Совсем маленьким детям дают Гидровит, Хумана-электролит.
- Жаропонижающие препараты стоит давать только в тех случаях, когда температура превышает показатель тридцати восьми градусов. Ниже этой отметки температуру не сбивают, т.к. ротавирус погибает при тридцати восьми градусах и выше. Среди препаратов можно выбирать Ибупрофен, Вибуркол, Анальдим, Парацетамол, Цефекон. Если ребенок тяжело переносит прием лекарств или противится таблеткам и свечам, то можно прибегнуть к простому, но действенному методу снижения температуры. Малыша тепло одевают, но не кутают, и в комнате, где находится ребенок, открывают окно или балкон. Это приведет к восстановлению температурного баланса между организмом и внешней средой. Также этот метод хорош ввиду того, что ребенку тяжело принимать внутрь какую-либо пищу вообще, а не только лекарства. Прежде чем лечить ребенка жаропонижающими препаратами, стоит ознакомиться с дозировкой и давать лекарство соответственно возрасту.
Профилактика ротавирусной инфекции состоит в ограничении контакта ребенка с детьми – носителями ротавируса, в соблюдении правил личной гигиены. Всемирная организация здравоохранения рекомендует прививать малышей в раннем возрасте (с шести месяцев до трех лет), чтобы организм уже имел антитела к ротавирусу.
В настоящее время применяется американское средство Ротарикс. Вакцина капается ребенку в рот, нет необходимости делать укол. Ротарикс капают дважды с перерывом в два месяца. Первая вакцинация проводится в два месяца от рождения, повторная – в четыре. Прививка поможет минимизировать симптомы заболевания в дальнейшем.
Источник
Ротавирусная кишечная инфекция получила свое название благодаря круглой форме вируса возбудителя (Rota – колесо). Как правило, вирус достигает масштабов эпидемии в межсезонье – апрель, сентябрь.

Риск заболеть кишечной инфекцией у детей до 5 лет равен 100%, однако дети старшего возраста и взрослые могут переносить его практически бессимптомно, тогда как малыши от полугода до 2 лет практически всегда попадают в категорию тяжелых пациентов и подлежат госпитализации из-за большого риска осложнений.
Ротавирусная инфекция у детей младшего возраста опасна, прежде всего, тем, что в очень короткие сроки организм обезвоживается и если вовремя не распознать болезнь и не принять соответствующих мер, возможны тяжелые последствия вплоть до летального исхода. Риск заболеть кишечной инфекцией у детей до 5 лет практически равен 100% при этом дети до 2 лет
Именно в случае, когда возникает ротавирусная инфекция у детей до года лечить заболевание самостоятельно недопустимо, поскольку интоксикация организма совместно с быстрой потерей жидкости может привести к коматозному состоянию младенцев в течение первых суток.
Лечение ротавирусной инфекции у детей в домашних условиях имеет место быть только при условиях, что возраст ребенка старше 2 лет, эпизод заражения этим вирусом вторичный и родителям знакомы все нюансы и коварства этого заболевания и методы борьбы с ним.
Лечение заболевания
Способ лечения определяет врач, которого можно вызвать на дом, и он напишет рецепт для лечения. В некоторых случаях, когда инфекция с тяжелой формой и симптоматикой, лечение проходит в условии стационара. Перед тем, как положить в больницу, необходимо убедиться в безуспешности симптоматического лечения в амбулаторных условиях.
Чтобы быстро избавиться от ротавирусной инфекции, нужно снять тяжёлые симптомы — рвоту и диарею, после этого снизить температуру. Для уничтожения вирусов используются препараты, которые назначит доктор, например, противовирусные средства, обезболивающие, успокаивающие препараты.

Как правильно остановить рвоту
Чтобы облегчить состояние ребенка, не нужно допускать, чтобы он лежал на животе после еды. Рекомендуется находится в вертикальном положении (после еды 30 минут), не нужно давать слишком много еды малышу (вы почувствуете, когда он насытится). Хорошо помогает укропная вода, которую можно давать с разрешения доктора по ложке каждый час.
Малышам, которым исполнился один год, рекомендуется больше пить тёплой воды. Чтобы ребенку избавиться от рвоты, доктор может назначить ему Смекту или активированный уголь. Перед приёмом еды следует давать ферменты, к примеру, Mesim или Креон по назначению специалиста.

Обезвоживание
Для детского организма это большая проблема. Рекомендуется сделать все возможное для организации поступления жидкости, так как вода восполняет её потерю из-за поноса, рвоты, повышенного потоотделения, температуры тела, и кроме того, помогает избавиться от продуктов распада вируса через почки.
При сильной тошноте детей сложно напоить даже отфильтрованной водой
Это нужно делать спокойно, настаивая при этом, что это важно. Младенцам-грудничкам дают маленькую ложку воды каждые 15 минут
Детям до 3-х лет — по десертной ложке. Детям от 4 лет рекомендуется пить самим из кружки небольшими глотками, если не тянет рвать.
Чтобы бороться с обезвоживаем, нужно использовать специальные препараты:
- Гидровит;
- Оралит;
- Нормагидрон;
- Хумана электролит.
Лечение должен назначить только врач. До того, как к нему прийти на приём, рекомендуется воспользоваться народными средствами в качестве первом помощи, предварительно проконсультировавшись со доктором, позвонив в скорую помощь. Возможно, что он разрешит выпить тёплую воду, компот из сухофруктов, отвар из риса, чай ромашковый.

Снижение температуры
Слишком высокая температура до 38 градусов – причина того, что иммунитет сопротивляется. Обычно ее не нужно снижать, чтобы организм боролся с инфекцией. Если же значения выше 38, то принимаются соответствующие меры.
Постоянная рвота требует жаропонижающих таблеток или сиропов и свечей. Если же она прекратилась, то врач может посоветовать лекарства для снижения температуры.
Повышение температуры свыше 39 градусов — причина назначения лекарственных средств на базе Парацетамола. Применять препараты с аспирином маленьким детям не рекомендуется. Это возможно только после назначения специалиста.
Снятие боли в животе
Спазмолитические средства, такие как No-spa, помогут устранить боль в кишечнике. Его следует использовать в соответствии с инструкциями, учитывая возраст.
Врач, в зависимости от обстоятельств, может порекомендовать Ribal, который также снимает спазмы в желудке и кишечнике, облегчает рвоту. Дети от 2 до 6 лет принимают лекарство в сиропе, а дети старше 6 лет — в таблетках.
Выведение токсичных веществ
Токсины внутри организма накапливаются и повреждают внутренние органы. Их нужно удалять с помощью специальных препаратов.
К ним относятся:
- Энтеросгель.
- Полисорб.
- Активированный уголь.
Для маленьких детей важно подобрать дозировку, они не должны принимать сорбенты вместе с жаропонижающими и спазмолизующими средствами

Восстановление пищеварения
Во время болезни пищеварительные ферменты исчезают в пищеварительной системе. Для восстановления пищеварения через 2 дня после начала болезни часто больные принимают лекарства, восстанавливающие пищеварение, такие как Mesime, Creon.
Пробиотики, такие как Бифидумбактерин, Асепол, Лайнекс, используются для поддержания микрофлоры кишечника. Они необходимы с третьего дня заболевания.
Конопляное масло в капсулах
Как я уже говорила ранее, некоторая категория людей по прежнему предпочитает вешать ярлыки на данное растение. Хотя на сегодняшний день полностью разрешено распространение и употребления никотина и алкоголя.
Больше всего мне нравится принимать масло конопли в капсулах. Ведь не все могут переносить вкус и текстуру масла, особенно если пить его натощак. Приятного мало, а привыкнуть я так и не смогла. Еще выход для меня – заправка салата.
Цена капсул с конопляным маслом варьируется от 7,70$ или 750 рублей за 60 шт.
ПИЦЦА НА ЗАКВАСКЕ! ПРОЩЕ И ВКУСНЕЕ НЕ БЫВАЕТ!
Если данная статья была для вас полезна, то не забудьте поделиться с друзьями!
Всегда Ваша, Ольга Шерл!