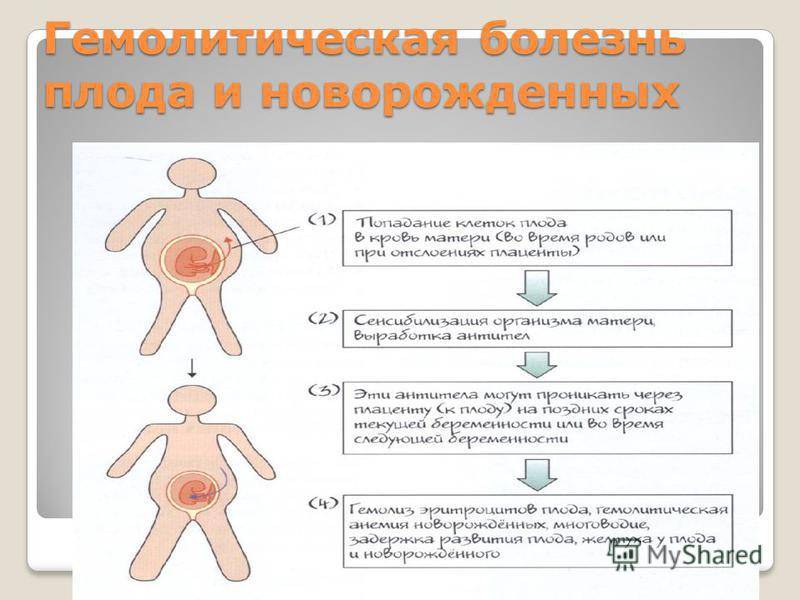
Выведение билирубина из организма
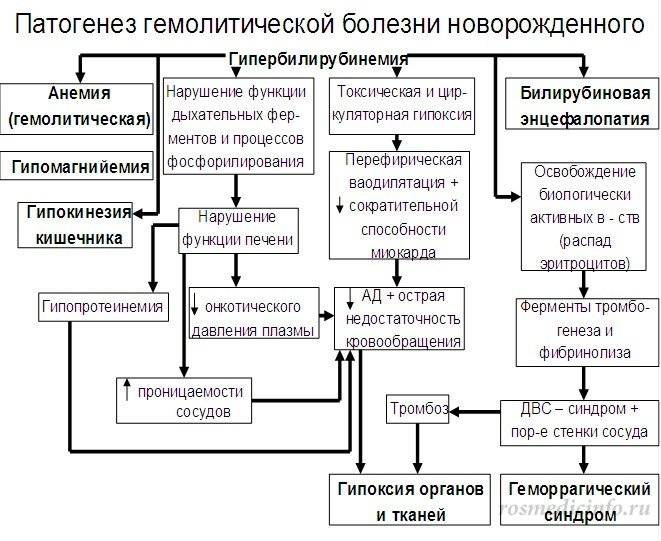
Если билирубина в токсичной форме освобождается очень много, страдают те органы, что принимают непосредственное участие в его переустройстве и выведении Билирубин из крови поступает в печень, где совершается его конъюгация, другими словами, уничтожение. Однако если его много, печень попросту не успевает прорабатывать огромное число. В результате нейротоксичная форма данного определённого пигмента кочует с 1-го органа к иному, тормозя окислительные процессы и инициируя разрушительные перемены в тканях и органах на уровне клеток вплоть до их уничтожения.
При концентрации больше 340 мкмоль/л билирубин будет проходить через особый гематоэнцефалический барьер, меняя структуру мозга. Недоношенным деткам достаточно всего лишь концентрации 200 мкмоль/л. Так, формируется билирубиновая энцефалопатия, которая отравляет мозг и ведет к дальнейшей инвалидизации. Также болезни характерно так именуемое экстрамедулярное кроветворение — движения, при каких кровь образовывается не в тканях костного мозга, а в иных органах. Из-за этого совершается увеличение органов, одновременно с недостатком таких значимых микроэлементов, как цинк, железо и медь. Эритроцитарные элементы разрушения «оседают» в клетках поджелудочной, почек и иных органов.
Механические микроангиопатические гемолитические анемии
Появляются в связи с травматической фрагментацией эритроцитов. Причинами механического разрушения могут быть следующие факторы:
- Стеноз или аневризма аорты.
- Сужения или обструкция мелких кровеносных сосудов (ДВС, гемолитико-уремический синдром, синдром Мошкович, системные васкулиты, болезни почек и печени, стрептококковая пневмония).
- Повреждение клапанами сердца и крупных сосудов (протезы клапанов).
- Бег на большие дистанции, занятия контактными видами спорта и др. Основные причины фрагментации эритроцитов в мелких сосудах: повреждение самих сосудов, образование тромбов и фибриновых нитей в кровотоке.
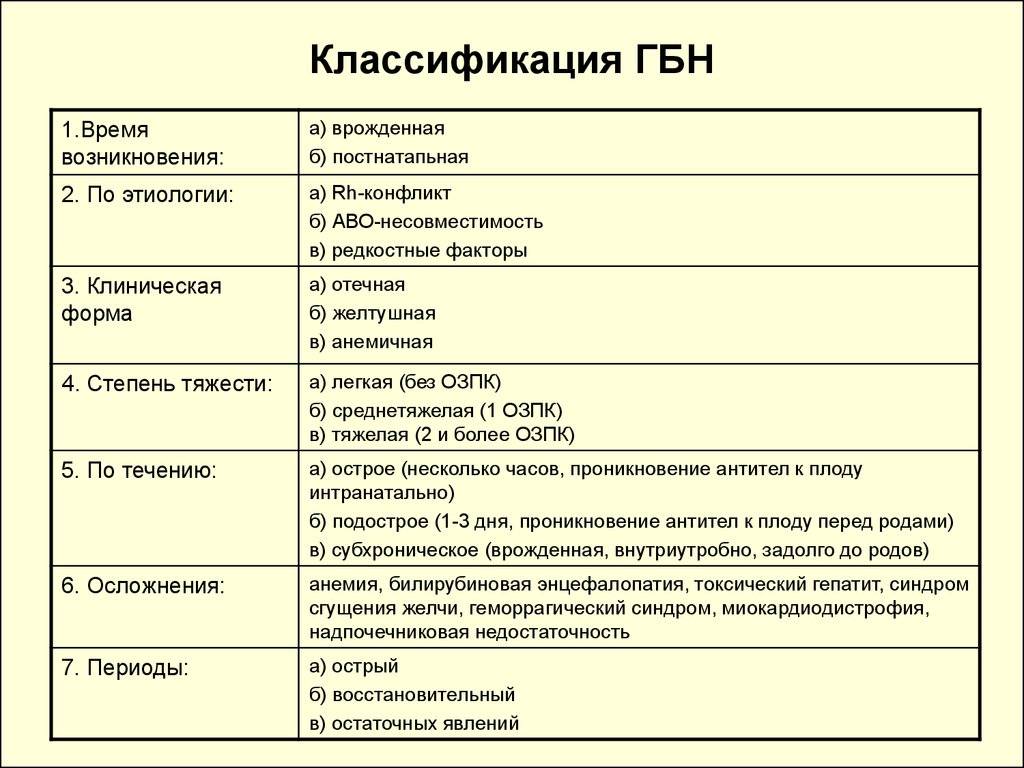
Виды заболевания
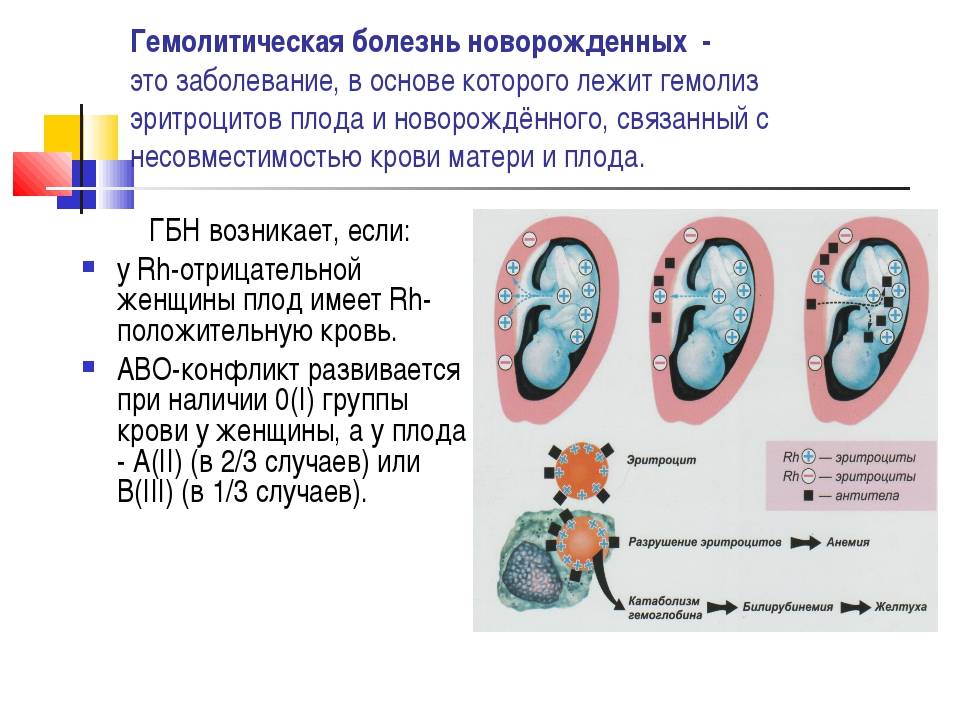
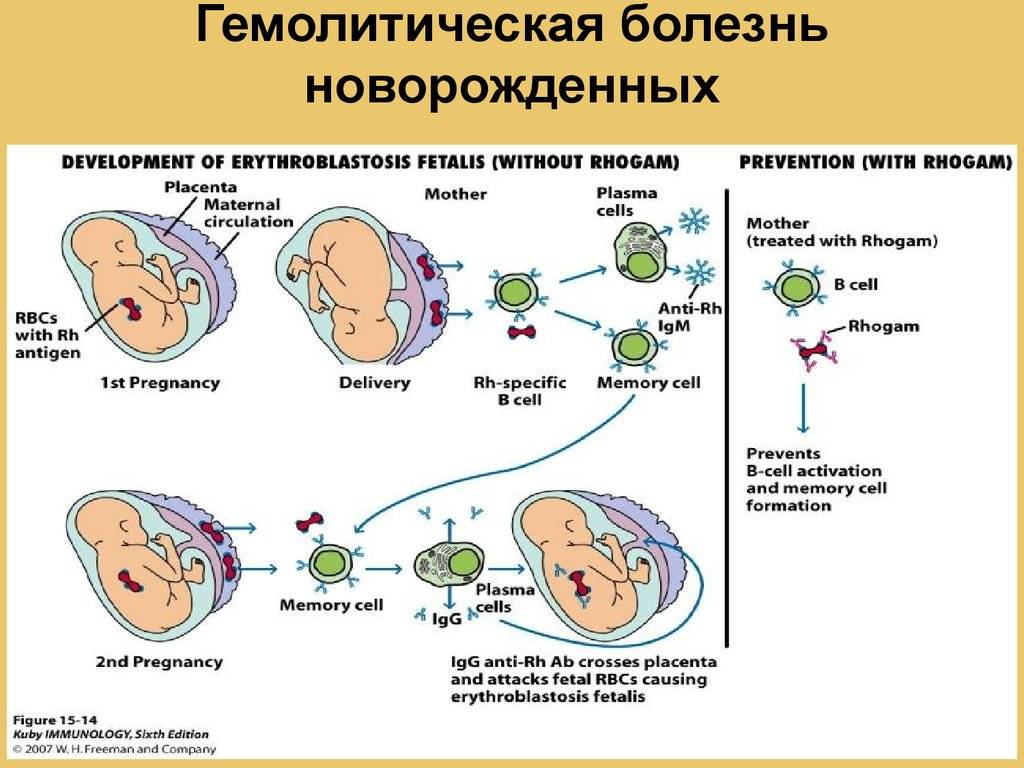
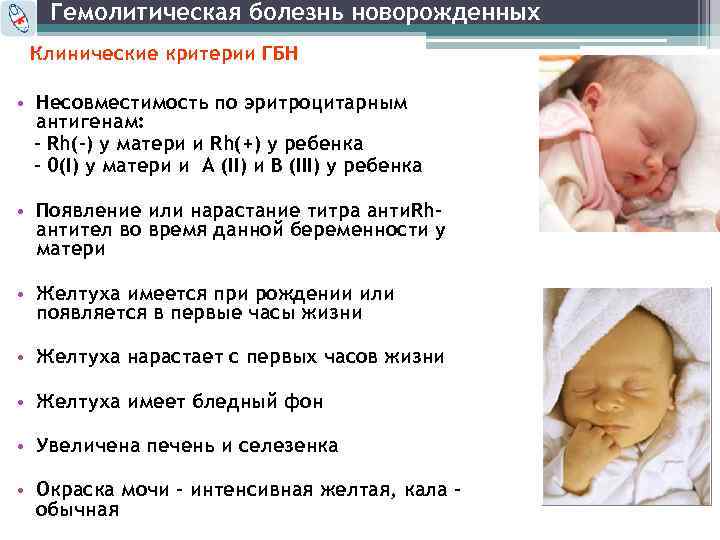
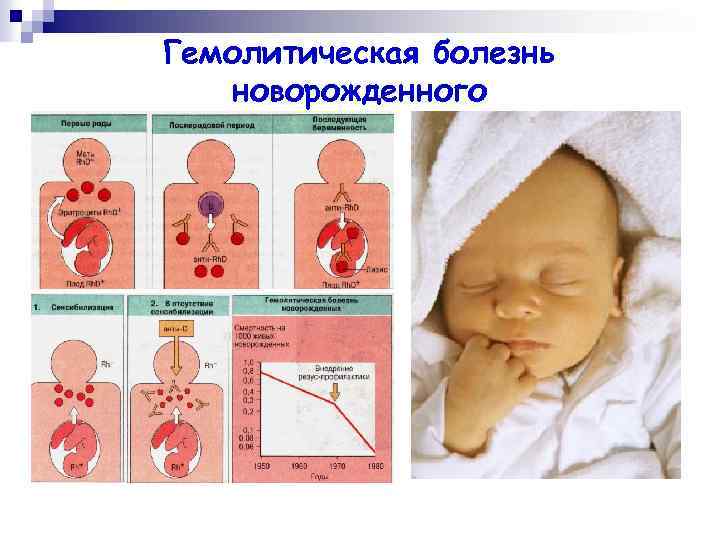
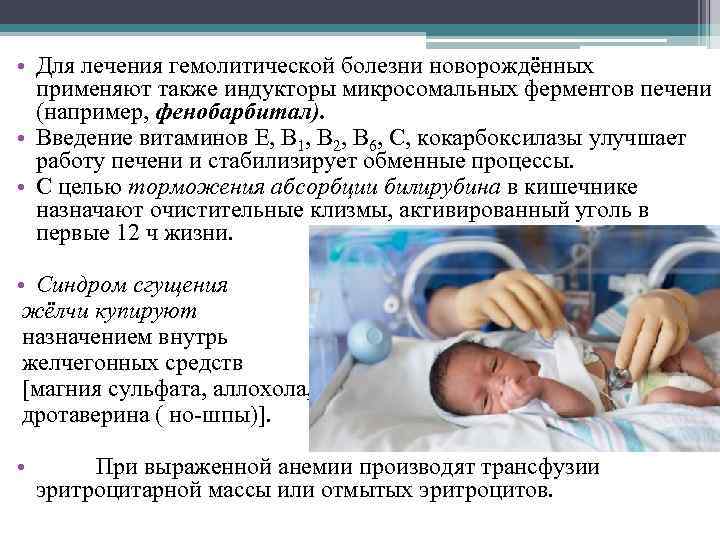
Гемолитическая болезнь новорожденных возможна только в том случае, если у ребенка резус-фактор Rh+, а у его матери он является отрицательным.
Вид и тяжесть патологии напрямую зависит от того, какой количественный состав антител матери проник в организм младенца. В связи с этим выделяют следующие разновидности ГБН.
| Вид гемолиза | Клиническая характеристика и особенности |
| Врожденная | Одна из самых тяжелых форм гемолитической болезни у детей новорожденного возраста. Развивается в первые дни самостоятельной жизни. Характеризуется острой формой течения с обширным внутрисосудистым гемолизом эритроцитов. Считается, чем раньше появятся признаки желтушности кожных покровов, тем тяжелее будет течение болезни и клиническая симптоматика ее проявления. Пик гемолиза красных кровяных телец достигается спустя 3-4 дня от момента рождения ребенка. Все это время грудничок находится под круглосуточным наблюдением врачей. |
| Желтушная | Одна из самых распространенных разновидностей гемолитической болезни новорожденных. Встречается в 90% случаев конфликта резус-фактора матери и ребенка. В процессе быстрого гемолиза эритроцитов происходит образование избыточного количества билирубина. Это вещество распространяется по всем тканям и внутренним органам ребенка. Развивается цитотоксический эффект, тяжесть которого зависит от количества антител матери, проникших в кровь новорожденного ребенка. В зоне поражения оказываются клетки головного мозга, сердца, почек, печени, надпочечников, иммунной системы. Билирубин, образующийся в результате гемолиза эритроцитов, является веществом, которое не растворяется в воде. Поэтому вся нагрузка его выведения возлагается на ткани печени. Большая концентрация билирубина в крови грудничка приводит к снижению выработки инсулина тканями поджелудочной железы. Данная реакция организма ребенка может привести к резкому повышению сахара в крови и наступлению гипогликемической комы. Основной признак гемолитической болезни желтушного вида – это изменение цветового оттенка кожного покрова и слизистой оболочки. |
| Постнатальная | Данный вид заболевания проявляется в первые часы после рождения ребенка, либо же спустя несколько дней. Отличается более низкой иммунной реакцией организма и в большинстве случаев протекает без острой симптоматики. Возникновение гемолитической болезни постнатального типа свидетельствует о том, что в кровь грудничка попало небольшое количество антител от резус-отрицательной матери. Этот вид заболевания также требует госпитализации ребенка в условия стационара и наблюдения со стороны медицинского персонала. |
| Анемическая | Эта разновидность болезни встречается в 20% случаев развития процесса гемолиза. Сопровождается выраженной бледностью кожных покровов и может проявляться без признаков желтушности. Во время обследования ребенка обнаруживается систолический шум и нарушение ритмической активности сердечной мышцы. По мере повышения билирубина в крови происходит снижение уровня гемоглобина. Дети становятся вялыми, снижаются или полностью пропадают физиологические рефлексы, а также простейшие психофизиологические реакции на внешние раздражители. В связи с резким снижение красных кровяных телец возникают признаки анемии, тяжесть которой зависит от концентрации антител в крови ребенка. При наличии гемолитической болезни анемического типа основной задачей врача является стабилизация биохимического состава крови ребенка и стимуляция повышения уровня гемоглобина. |
| Отечная | Данный вид заболевания характеризуется образованием множественных отеков слизистой оболочки и эпителиальных тканей ребенка. Эта реакция организма развивается в комплексе с повышением в уровня билирубина и снижением в крови концентрации гемоглобина. Основная опасность гемолитической болезни отечного типа заключается в большом риске внезапного возникновения тяжелого цитотоксического эффекта. В таком случае не исключается развитие отека Квинке и наступление удушья. |
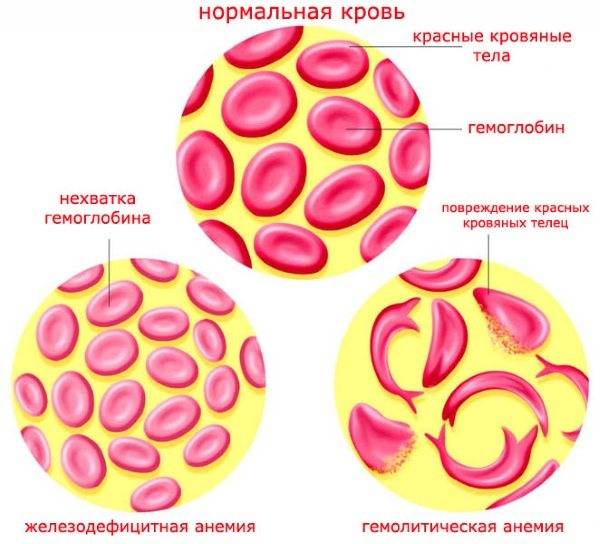
Гемолитическая болезнь анемия у новорожденного Гемолитическая болезнь новорожденных – это патология биохимического состава крови, которая сопровождается неконтролируемым разрушением красных кровяных телец. Определение разновидности заболевания осуществляется по результатам диагностического обследования.
Лечение болезни Гемолитическая болезнь плода и новорожденного
Лечение гемолитической болезни новорожденного — достаточно длительная и сложная задача. В тяжелых случаях на первом месте стоят борьба с асфиксией и коррекция ацидоза. Одним из методов лечения тяжелых форм гемолитической болезни новорожденных до сих пор является обменное переливание крови.
Впервые трансфузию эритроцитов при гемолитической болезни новорожденных применили в 1927 г. В тот период переливали кровь, совместимую лишь по системе АВ0, и часто использовали кровь отца. Смертность при данной манипуляции составляла 40%. После открытия резус-фактора и выяснения причин гемолитической болезни новорожденного детям начали переливать резус-отрицательную кровь, что снизило летальность до 30%. В дальнейшем женщин стали родоразрешать на 2-3 недели раньше положенного срока и переливать резус-отрицательную кровь; смертность снизилась до 20%, а после введения в практику обменных переливаний крови смертность составляет около 10%.
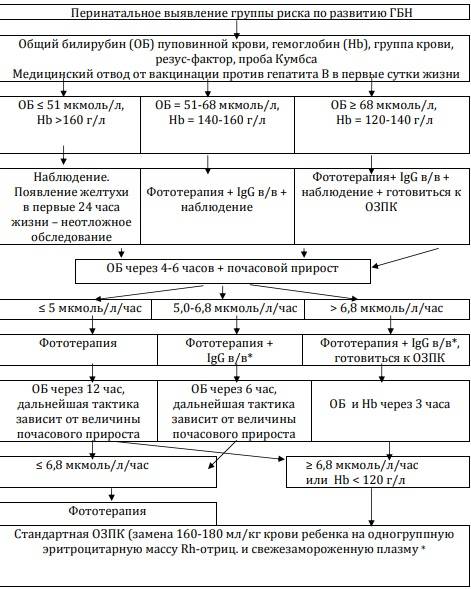
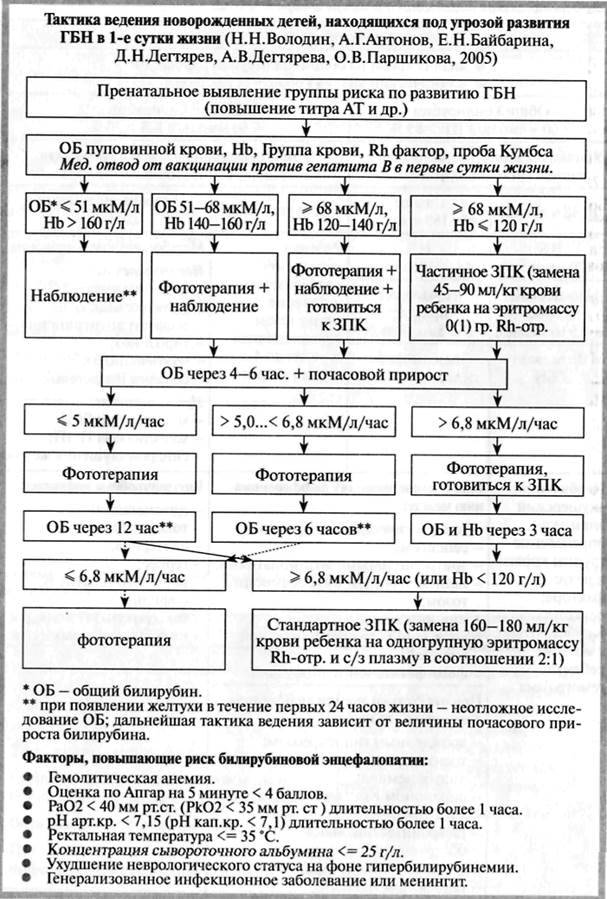
Следует отметить, что заменные переливания нередко дают серьезные осложнения, в первую очередь при нарушении техники переливаний. Необходимо использовать только свежую кровь, хранившуюся ни в коем случае не более 4 дней (лучше не более 2 дней). Вводить кровь следует не очень быстро, не быстрее 10 мл/мин. Иногда причиной смерти становится воздушная эмболия. Введение холодной крови может привести к остановке сердца, приступу удушья. Одним из осложнений заменных переливаний может быть синдром диссеминированного внутрисосудистого свертывания, как при массивных переливаниях крови. На первом этапе этого синдрома возможны тромботические осложнения, в том числе тромбозы портальных вен, затем может развиться выраженная кровоточивость с падением уровня тромбоцитов. Недостаточная асептика может вызвать септические осложнения. Как и все переливания, заменные переливания чреваты опасностью сывороточного гепатита. Заменные переливания, спасающие много новорожденных, можно использовать лишь при серьезных показаниях. Для их определения следят за уровнем непрямого билирубина, исследуют его прирост. У доношенных детей прирост, превышающий 5,2 мкмоль/л, а у недоношенных — 1,7 мкмоль/л, требует заменного переливания крови. Следует иметь в виду, что максимальный уровень билирубина при этой форме наблюдается на 3–4-й день болезни. Заменные переливания рекомендуются лишь при повышении уровня билирубина до 250-300 мкмоль/л. Используется кровь группы 0, совпадающая с резус-принадлежностью ребенка.
У доношенных новорожденных гемолитическая анемия, связанная с резус-несовместимостью, часто тяжелее, чем у детей, рожденных за 2-3 недели до срока. Это связано с меньшим количеством резус-антигена на поверхности эритроцитов у недоношенного ребенка. В отличие от резус-конфликта при болезни АВ0 никогда не прибегают к досрочному родоразрешению.
При нетяжелых формах гемолитической болезни новорожденного, связанной как с резус-несовместимостью, так и с несовместимостью по системе АВ0, можно использовать фенобарбитал, активирующий фермент глюкокуронилтрансферазу, необходимый для глюкуронирования билирубина. Иногда фенобарбитал назначают женщине в течение 2 недель до родов, но чаще лечение фенобарбиталом проводят новорожденному с нерезкой гипербилирубинемией в дозе 4 мг/(кг/сут.). В нетяжелых случаях гемолитической болезни новорожденного используется светотерапия. Электромагнитные волны видимой части спектра (420-460 ммк) переводят непрямой билирубин в безвредные, растворимые в воде соединения (дипиролы), которые легко выделяются из организма. Эффективность такой терапии невелика.
Симптомы гемолитической болезни новорожденных
Гемолитическая болезнь новорожденного и плода имеет три клинические формы: анемическая, желтушная и отечная. Среди них самая тяжелая и прогностически неблагоприятная — отечная.
Общие клинические признаки всех форм гемолитической болезни новорождённого: бледность кожных покровов и видимых слизистых оболочек в результате анемии, гепатоспленомегалия. Наряду с этим отёчная, желтушная и анемическая формы имеют свои особенности.
Отёчная форма
Наиболее тяжёлая форма гемолитической болезни новорождённого. Клиническая картина, помимо вышеперечисленных симптомов, характеризуется распространённым отёчным синдромом: анасарка, асцит, гидроперикард и т.д. Возможно появление геморрагий на коже, развитие ДВС-синдрома как следствие гипоксии, гемодинамические нарушения с сердечно-лёгочной недостаточностью. Отмечают расширение границ сердца, приглушённость его тонов. Часто после рождения развиваются дыхательные расстройства на фоне гипоплазии лёгких.
Желтушная форма гемолитической болезни
Это наиболее часто встречаемая форма гемолитической болезни новорождённого. Кроме общих клинических проявлений, к которым относят бледность кожных покровов и видимых слизистых оболочек, как правило, очень умеренное и умеренное увеличение селезёнки и печени, отмечают также желтуху преимущественно тёплого жёлтого оттенка. При рождении ребёнка могут быть прокрашены околоплодные воды, оболочки пуповины, первородная смазка.
Характерно раннее развитие желтухи: она возникает либо при рождении, либо в первые 24-36 ч жизни новорождённого.
По степени выраженности желтухи различают три степени желтушной формы гемолитической болезни новорождённого:
- лёгкую: желтуха появляется к концу первых или к началу вторых суток жизни ребёнка, содержание билирубина в пуповинной крови не превышает 51 мкмоль/л, почасовой прирост билирубина — до 4-5 мкмоль/л, увеличение печени и селезёнки умеренное — менее 2,5 и 1,0 см соответственно;
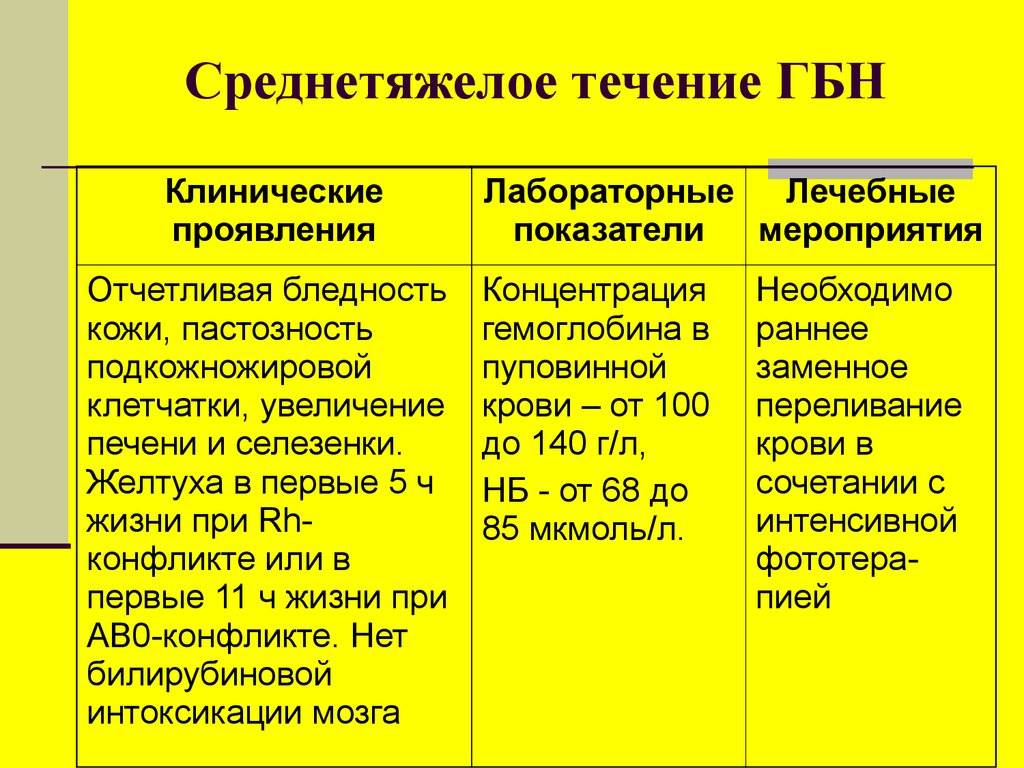
- среднетяжёлую: желтуха возникает сразу при рождении или в первые часы после рождения, количество билирубина в пуповинной крови превышает 68 мкмоль/л, почасовой прирост билирубина — до 6-10 мкмоль/л, увеличение печени — до 2,5- 3,0 см и селезёнки до 1,0-1,5 см;
- тяжёлую: диагностируют по данным УЗИ плаценты, показателям оптической плотности билирубина околоплодных вод, полученных при амниоцентезе, количеству гемоглобина и значению гематокрита крови, полученной при кордоцентезе. При несвоевременно начатом или неадекватном лечении желтушная форма может сопровождаться развитием следующих осложнений.
Ядерная желтуха
При этом отмечают симптомы, указывающие на поражение нервной системы. Сначала в виде билирубиновой интоксикации (вялость, патологическое зевание, снижение аппетита, срыгивания, мышечная гипотония, исчезновение II фазы рефлекса Моро), а затем и билирубиновой энцефалопатии (вынужденное положение тела с опистотонусом, «мозговой» крик, выбухание большого родничка, исчезновение рефлекса Моро, судороги, патологическая глазодвигательная симптоматика — симптом «заходящего солнца», нистагм и др.).
Синдром сгущения жёлчи, когда желтуха приобретает зеленоватый оттенок, печень несколько увеличивается по сравнению с предыдущими днями, появляется тенденция к ахолии, увеличивается насыщенность окраски мочи.
Анемическая форма гемолитической болезни новорождённых
Наименее распространённая и наиболее лёгкая форма заболевания. На фоне бледности кожных покровов отмечают вялость, плохое сосание, тахикардию, гепатоспленомегалию, возможны приглушённость тонов сердца и систолический шум.
Наряду с изменениями в организме плода, имеются изменения и в плаценте. Это выражается в увеличении ее массы. Если в норме соотношение массы плаценты к массе плода составляет 1 : 6, то при резус-конфликте — 1 : 3. Увеличение плаценты происходит в основном за счет ее отека.
Но этим не ограничивается патология при резус-конфликте. Кроме перечисленного, при резус-конфликте отмечаются антенатальная (дородовая) гибель плода и повторные самопроизвольные прерывания беременности.
Причем при высокой активности антител самопроизвольные аборты могут наступать в ранние сроки беременности.
У женщин, перенесших резус-конфликт, чаще развиваются токсикозы беременности, анемия, нарушается функция печени.
Виды заболевания
Гемолитическая болезнь новорожденных возможна только в том случае, если у ребенка резус-фактор Rh+, а у его матери он является отрицательным.
Вид и тяжесть патологии напрямую зависит от того, какой количественный состав антител матери проник в организм младенца. В связи с этим выделяют следующие разновидности ГБН.
| Вид гемолиза |
Клиническая характеристика и особенности |
| Врожденная | Одна из самых тяжелых форм гемолитической болезни у детей новорожденного возраста. Развивается в первые дни самостоятельной жизни. Характеризуется острой формой течения с обширным внутрисосудистым гемолизом эритроцитов. Считается, чем раньше появятся признаки желтушности кожных покровов, тем тяжелее будет течение болезни и клиническая симптоматика ее проявления. Пик гемолиза красных кровяных телец достигается спустя 3-4 дня от момента рождения ребенка. Все это время грудничок находится под круглосуточным наблюдением врачей. |
| Желтушная | Одна из самых распространенных разновидностей гемолитической болезни новорожденных. Встречается в 90% случаев конфликта резус-фактора матери и ребенка. В процессе быстрого гемолиза эритроцитов происходит образование избыточного количества билирубина. Это вещество распространяется по всем тканям и внутренним органам ребенка. Развивается цитотоксический эффект, тяжесть которого зависит от количества антител матери, проникших в кровь новорожденного ребенка. В зоне поражения оказываются клетки головного мозга, сердца, почек, печени, надпочечников, иммунной системы. Билирубин, образующийся в результате гемолиза эритроцитов, является веществом, которое не растворяется в воде. Поэтому вся нагрузка его выведения возлагается на ткани печени. Большая концентрация билирубина в крови грудничка приводит к снижению выработки инсулина тканями поджелудочной железы. Данная реакция организма ребенка может привести к резкому повышению сахара в крови и наступлению гипогликемической комы. Основной признак гемолитической болезни желтушного вида – это изменение цветового оттенка кожного покрова и слизистой оболочки. |
| Постнатальная | Данный вид заболевания проявляется в первые часы после рождения ребенка, либо же спустя несколько дней. Отличается более низкой иммунной реакцией организма и в большинстве случаев протекает без острой симптоматики. Возникновение гемолитической болезни постнатального типа свидетельствует о том, что в кровь грудничка попало небольшое количество антител от резус-отрицательной матери. Этот вид заболевания также требует госпитализации ребенка в условия стационара и наблюдения со стороны медицинского персонала. |
| Анемическая | Эта разновидность болезни встречается в 20% случаев развития процесса гемолиза. Сопровождается выраженной бледностью кожных покровов и может проявляться без признаков желтушности. Во время обследования ребенка обнаруживается систолический шум и нарушение ритмической активности сердечной мышцы. По мере повышения билирубина в крови происходит снижение уровня гемоглобина. Дети становятся вялыми, снижаются или полностью пропадают физиологические рефлексы, а также простейшие психофизиологические реакции на внешние раздражители. В связи с резким снижение красных кровяных телец возникают признаки анемии, тяжесть которой зависит от концентрации антител в крови ребенка. При наличии гемолитической болезни анемического типа основной задачей врача является стабилизация биохимического состава крови ребенка и стимуляция повышения уровня гемоглобина. |
| Отечная | Данный вид заболевания характеризуется образованием множественных отеков слизистой оболочки и эпителиальных тканей ребенка. Эта реакция организма развивается в комплексе с повышением в уровня билирубина и снижением в крови концентрации гемоглобина. Основная опасность гемолитической болезни отечного типа заключается в большом риске внезапного возникновения тяжелого цитотоксического эффекта. В таком случае не исключается развитие отека Квинке и наступление удушья. |
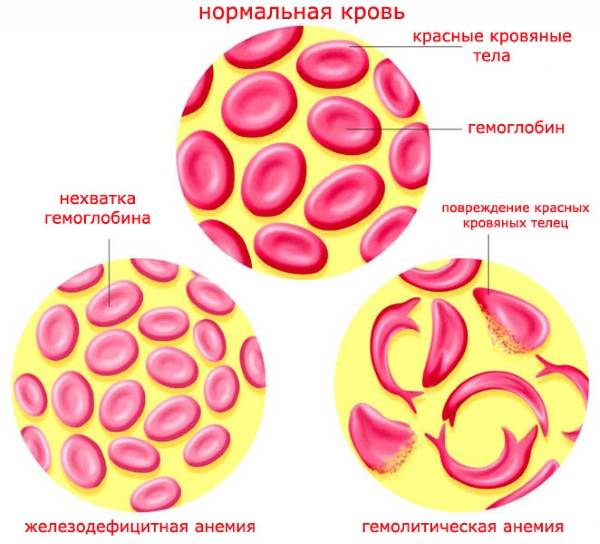 Гемолитическая болезнь анемия у новорожденного
Гемолитическая болезнь анемия у новорожденного
Гемолитическая болезнь новорожденных – это патология биохимического состава крови, которая сопровождается неконтролируемым разрушением красных кровяных телец. Определение разновидности заболевания осуществляется по результатам диагностического обследования.
Лечение механических гемолитических анемий
Включает терапию, а также плазмаферез, трансфузии больших доз свежезамороженной плазмы, в случае необходимости — эритроцитарной массы. Разрабатывают новые методы с применением высоких доз внутривенно вводимого Ig (400 мг/кг/сут и более) и ингибиторов апоптоза.
Методом выбора, которым будет проводиться лечение гемолитической анемии является спленэктомия в возможно более ранние сроки, что не ликвидирует заболевания, но приводит к исчезновению или облегчению клинических симптомов. В периоды приступов показаны постельный режим, «печеночный» стол, симптоматическая терапия, гемотрансфузии только при снижении уровня гемоглобина до 70 г/л. При арегенераторных кризах — ежедневное введение эритроцитной массы (7 мл/кг), преднизолон внутрь (1 — 1,5 мг/кг в сутки), 5 — 10% раствор глюкозы с инсулином и витаминами С, B1, B2 внутривенно, витамины B12 (100 — 200 мкг/кг) и В6 (15 — 50 мг/сут) внутримышечно. Стимуляция эритропоэза проводится до появления ретикулоцитарной реакции.
Прогноз: при правильном и своевременном лечении прогноз благоприятный.
Симптомы. Течение. Клиническая картина гемолитической болезни новорожденных.
Клинически различают три формы гемолитической болезни новорожденных: отечную, желтушную и анемичную.
Отечная форма является наиболее тяжелой. Для нее хахарактерны выраженные отеки с накоплением жидкости в полостях (плевральной, брюшной), бледность кожных покровов и слизистых оболочек, значительное увеличение размеров печени и селезенки. У некоторых новорожденных наблюдаются небольшие кровоподтеки и петехии.
Большие изменения наблюдаются в составе периферической крови. У таких больных количество гемоглобина снижено до 30-60 г/л, число эритроцитов часто не превышает 1×1012/л, выражены анизоцитоз, пойкилоцитоз, полихромазия, нормо- и эритробластоз; общее число лейкоцитов увеличено, отмечается нейтрофилез с резким сдвигом влево. Анемия у таких детей бывает настолько выраженной, что в сочетании с гипопротеинемией и повреждением стенки капилляров приводит к развитию сердечной недостаточности, которая и считается основной причиной смерти до рождения ребенка или вскоре после него.
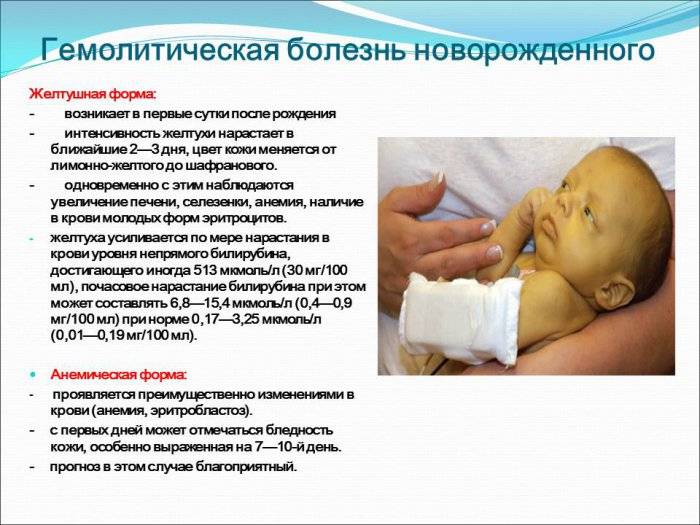
Желтушная форма является самой частой клинической формой гемолитической болезни новорожденных. Первым симптомом заболевания является желтуха, возникающая на 1-2-й день жизни. Интенсивность и оттенок желтухи постепенно меняются: вначале апельсиновый, потом бронзовый, затем лимонный и, наконец, цвет незрелого лимона. Отмечается желтушное прокрашивание слизистых оболочек, склер. Увеличиваются размеры печени и селезенки. Внизу живота наблюдается пастозность тканей. Дети становятся вялыми, адинамичными, плохо сосут, у них снижаются рефлексы новорожденных.
При исследовании периферической крови выявляются анемия разной степени выраженности, псевдолейкоцитоз, который возникает за счет увеличения молодых ядросодержащих клеток красного ряда, воспринимающихся в камере Горяева как лейкоциты. Значительно увеличивается количество рети- кулоцитов.
Для желтушной формы гемолитической болезни новорожденных характерным является повышение уровня непрямого билирубина в крови. Уже в пуповинной крови его уровень может быть выше 60 мкмоль/л, а в дальнейшем он достигает 265-342 мкмоль/л и более. Четкой связи между степенью желтушности кожи, тяжестью анемии и выраженностью гипер- билирубинемии обычно не бывает, но считается, что желтуш- ность ладоней свидетельствует об уровне билирубина 257 мкмоль/л и выше.
Тяжелыми осложнениями желтушной формы гемолитической болезни новорожденных являются поражение нервной системы и развитие ядерной желтухи. При возникновении этих осложнений у ребенка вначале появляются нарастающая вялость, снижение мышечного тонуса, отсутствие или угнетение рефлекса Моро, срыгивания, рвота, патологическое зевание. Затем появляются классические признаки ядерной желтухи: мышечная гипертония, ригидность затылочных мышц, вынужденное положение тела с опистотонусом, негнущимися конечностями, сжатыми в кулак кистями, резкий «мозговой» крик, гиперстезия, выбухание родничка, подергивание мышц лица, судороги, симптом «заходящего солнца», нистагм, симптом Грефе; периодически возникает апноэ.
Другим сравнительно частым осложнением является синдром сгущения желчи. Его признаками являются обесцвеченный стул, насыщенный цвет мочи, увеличение печени. При исследовании крови обнаруживают повышение уровня прямого билирубина.
Анемическая форма наблюдается у 10-15% больных гемолитической болезнью новорожденных. Ранними и постоянными симптомами ее следует считать общую выраженную вялость и бледность кожных покровов и слизистых оболочек. Бледность отчетливо выявляется к 5-8-му дню после рождения, так как в первое время она маскируется небольшой желтухой. Наблюдается увеличение размеров печени и селезенки.
В периферической крови при этой форме содержание гемоглобина снижено до 60-100 г/л, количество эритроцитов находится в пределах 2,5×1012/л-3,5×1012/л, наблюдается нормобластоз, ретикулоцитоз. Уровень билирубина нормальный или умеренно повышенный.
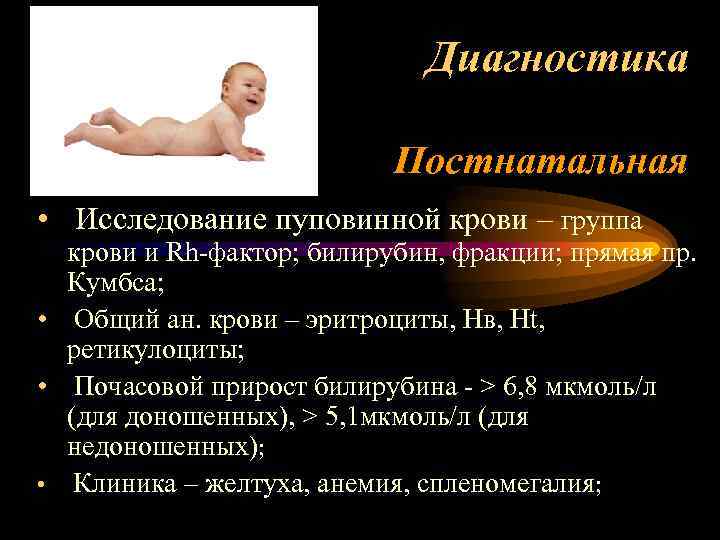
Диагноз гемолитической болезни новорожденных основывается на данных анамнеза (сенсибилизация матери за счет предшествующих гемотрансфузий; рождение детей в данной семье с желтухой, смерть их в периоде новорожденности; указания матери на бывшие у нее ранее поздние выкидыши, мертворождения), на оценке клинических симптомов и на данных лабораторных исследований. Последние в диагностике заболевания имеют ведущее значение.
Прогнозы
Некоторое время назад кормить грудью не разрешалось, если у матери с ребенком резус-конфликт. Потом врачи пересмотрели ситуацию и разрешили начинать кормление малыша спустя 2 недели с момента рождения. Такую отсрочку рекомендовали, поскольку считали, что в молоке содержатся антитела, потенциально способные навредить новорожденному.
Каким будет прогноз для новорожденного с гемолитической болезнью – зависит от тяжести ее развития. При самом плохом развитии событий ребенок будет страдать задержкой развития, потенциально возможно проявление ДЦП. Если патология развивается не в столь тяжелой форме, то ребенок будет склонен к аллергическим реакциям, особенно на вакцинирование. Также в некоторых случаях развивается косоглазие и проблемы с органами слуха.
Диагноз
Предположение о возможности развития Гемолитической болезни новорождённых должно возникнуть при обследовании беременной в женской консультации. Резус-отрицательная кровь у матери и резус-положительная у отца, указания в анамнезе матери на переливание крови без учета резус-фактора должны вызвать предположение о возможности Г. б. н. у ожидаемого ребенка. Наличие отягощенного акушерского анамнеза (мертворождения, самопроизвольные выкидыши, рождение детей с Г. б. н., отставание в психическом развитии старших детей) заставляет подумать о возможности более тяжелого течения Г. б. н. у ожидаемого ребенка, т. к. последующие беременности ведут к усилению сенсибилизации у изоиммунизированных женщин.
В таких случаях можно до рождения ребенка исследовать на антитела околоплодные воды, полученные с помощью амниоцентеза (см.). Наличие неполных антител в околоплодных водах говорит о конфликте средней тяжести или тяжелом, но отрицательный результат анализа не исключает возможности развития Г. б. н.
Ранний диагноз Г. б. н. и оценка тяжести заболевания должны быть проведены сразу после рождения ребенка. Наличие резус-отрицательной крови у матери и резус-положительной крови у новорожденного (при групповой несовместимости — наличие 0(I) группы у матери и А(II) или B(III) — у ребенка) и наличие резус-антител в сыворотке крови матери указывают на возможность развития Г. б. н. Для выяснения тяжести заболевания необходимо определить титр резус-антител (при высоком титре — начиная с 1 : 16 и выше — чаще имеют место тяжелые формы заболевания ребенка). При групповой несовместимости следует учитывать наличие высокого титра иммунных а- и (3-агглютининов (см. Группы крови). Как правило, в случае тяжелого течения диагноз не вызывает затруднений даже при отсутствии анамнестических данных: околоплодные воды и родовая смазка окрашены в желтый или зеленый цвет, ребенок отечный, желтушный или бледный, увеличены печень и селезенка. В неясных случаях имеет значение клин, анализ крови новорожденного, особенно пуповинной, т. к. изменения со стороны крови при Г. б. н. выявляются значительно раньше, чем другие клин, признаки заболевания. Диагностическое значение имеет снижение гемоглобина ниже 16,6 г%, наличие в крови нормобластов и эритробластов (больше чем 10 на 100 лейкоцитов), содержание билирубина в пуповинной крови выше 3 мг% по Ван-ден-Бергу, положительная проба Кумбса (см. Кумбса реакция) при резус-конфликте (при конфликте по системе AB0 — проба Кумбса отрицательная).
Рис. 2. Таблица Полачека для определения показаний к обменному переливанию крови в соответствии с динамикой билирубина у детей в первые дни жизни при гемолитической болезни новорожденных. При содержании билирубина выше верхней кривой показано обменное переливание крови, нише нижней кривой — обменное переливание крови не показано. При содержании билирубина, соответствующем промежутку между верхней и нижней кривыми, обменное переливание крови производится в зависимости от клинических данных.
Трудно бывает поставить диагноз, если Г. б. н. вызвана другими антигенами. В таких случаях проводят исследования сыворотки крови на наличие антител и определение их титра. Ранняя диагностика Г. б. н. имеет значение для срочного проведения заменного переливания крови. Если же сразу при рождении сложно решить вопрос о тяжести Г. б. н., то можно провести оценку по таблице Полачека (К. Polacek) (рис. 2) или вычислить почасовой прирост билирубина по формуле В. А. Таболина:
Bt = (Bn2 — Bn1) / (n2-n1) мг%,
где: Bt — почасовой прирост билирубина; Bn1 — уровень билирубина при первом определении; Bn2 — уровень билирубина при втором определении; n1 — возраст ребенка в часах при первом определении билирубина; n2 — возраст ребенка в часах при втором определении билирубина.
Дифференциальный диагноз: надо исключить затянувшуюся физиологическую желтуху новорожденных (см. Желтуха, у детей), транзиторную негемолитическую гипербилирубинемию (см.), наследственные гемолитические анемии — сфероцитарную Минковского — Шоффара и несфероцитарную (см. Гемолитическая анемия, Энзимопеническая анемия), желтухи вследствие дефицита глюкуронилтрансферазы или семейную негемолитическую гипербилирубинемию с ядерной желтухой — так наз. синдром Криглера — Найярра (см. Гепатозы), желтуху и анемию при сепсисе (см.), цитомегалии (см.), токсоплазмозе (см.), врожденном сифилисе (см.) и других инфекционных заболеваниях, анемии при кровотечениях и кровоизлияниях и др.