Лечение дорсопатии у ребенка
Почему искажается изображение после алкоголя
Алкоголь пагубно влияет на все органы организма, и в том числе на зрительную систему. Даже небольшие дозы, особенно при частом употреблении приводят к плачевным результатом.
Связь между пагубной привычкой и зрительным восприятием самая прямая. После принятия спиртного, алкоголь начинает двигаться по сосудам, вызывая их сужение. Этот процесс затрагивает и сосуды глазодвигательных мышц, зрительных нервов, кровоснабжение глаз ухудшается.
Поставка кислорода к зрительной системе замедляется, это приводит к ощущению, что вокруг потемнело. Человек начинает приглядываться, ему хочется включить дополнительное освещение.
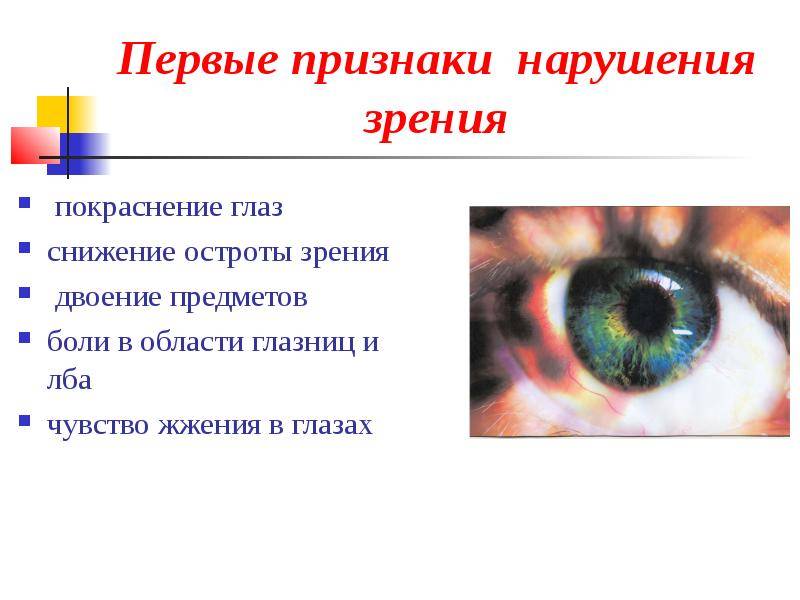
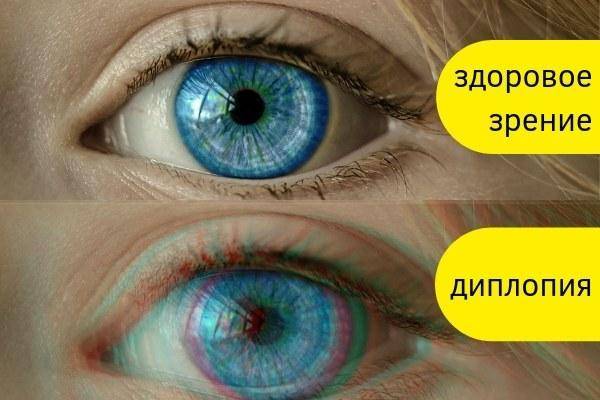
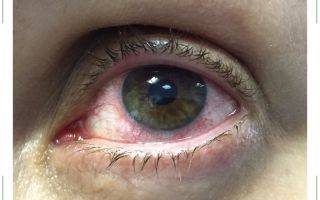
Сужение кровеносных сосудов ведет к повышению в них кровяного давления. Мелкие сосудики лопаются, происходят микроскопические кровоизлияния. Это приводит к покраснению глаз, зуду, жжению. Нередко после алкоголя появляется двойственность видимой картинки.
Токсическое воздействие спиртного ведет к торможению в глазодвигательной части мозга, что и ведет к тем или иным расстройствам, глазные мышцы начинают работать несогласованно. Здесь очевидно, что для восстановления нормального видения мира, необходимо перестать употреблять алкоголь. Иногда этого достаточно, если выяснится, что процессы в зрительной системе еще обратимы. Когда двоение сохраняется длительное время, только специалист поможет в решении данной проблемы.
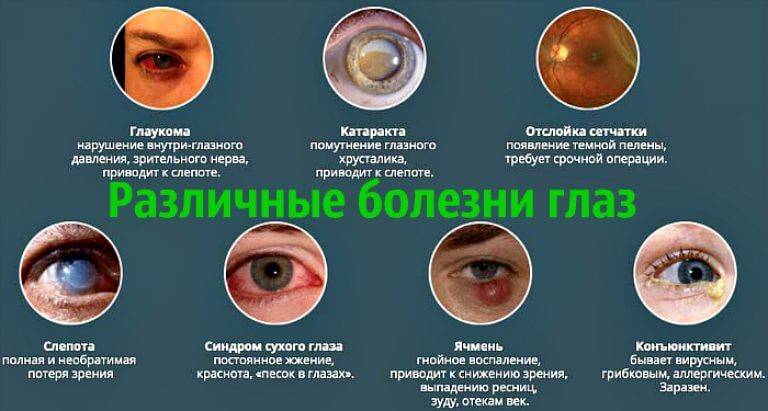
Заболевания радужки, склеры, роговицы
На внешнюю оболочку зрительного аппарата постоянно воздействуют негативные факторы, которые вызывают развитие патологических процессов:
- Иридоциклит – воспаление роговой оболочки. Проявляется как осложнение после гриппа, кори и диабета.
- Склерит. Воспалительный процесс, затрагивающий склеру. Возникает на фоне аутоиммунных и воспалительных патологий. Симптоматика: тупая боль, краснота, падение остроты зрения.
- Эписклерит. Острое воспаление в материях, расположенных между слизистой оболочкой и склерой. На начальной стадии наблюдается покраснение глаза, болевые ощущения, непереносимость яркого света.
- Склерокератит. Осложнение, развивающееся при неправильном лечении склерита. Сопровождается острыми болями и может привести к слепоте. Требует экстренного хирургического вмешательства.
- Кератит. Помутнение роговой оболочки, развивающееся в результате воспаления, инфекции или повреждения зрительного аппарата. Глаз краснеет, возможно изменение его формы и развитие блефароспазма.
- Кератомаляция. Результат недостатка витамина А в течение длительного времени. В итоге конъюнктива пересыхает. Требуется срочное лечение.
- Кератоконус. Изменение тканей роговой оболочки, приводящее к ее истончению. В группу риска входят пациенты от двадцати до сорока лет. Заболевание сопровождается резким падением остроты зрения на одному глазу, искажение восприятия.
| Редкая врожденная аномалия поликория характеризуется присутствием на радужке два зрачка. Причем один из них, доминирующий, имеет больший размер. При переломе костей черепа и лица у пациента диагностируют синдром очков. |
Патология может иметь и нетравматическое происхождение. В этом случае она сопровождается воспалением в мускулатуре, мелких сосудах. Помимо синеватой отечности под глазами на кожных покровах появляется сыпь.
Перечень причин
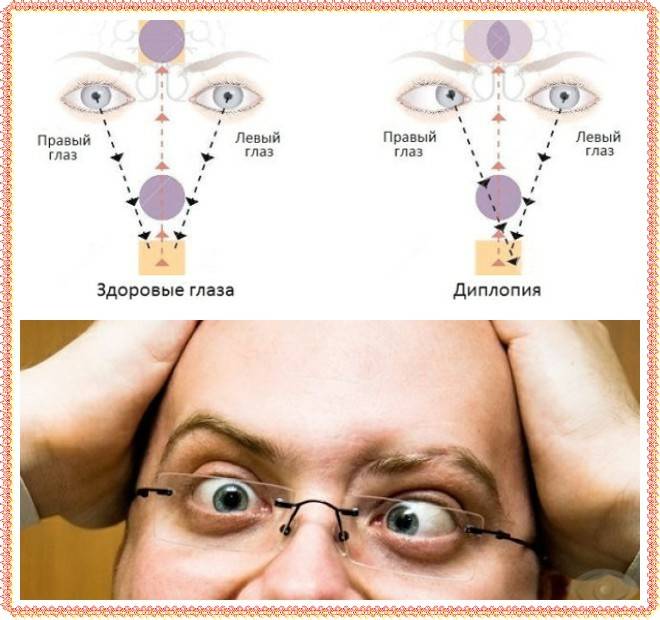
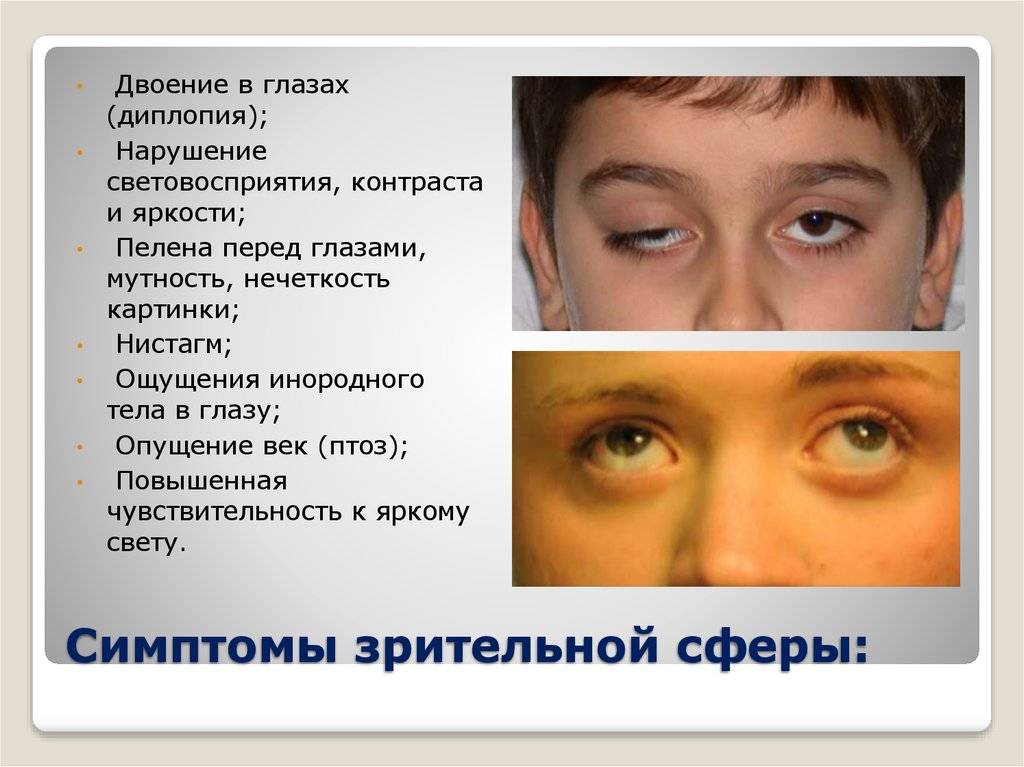
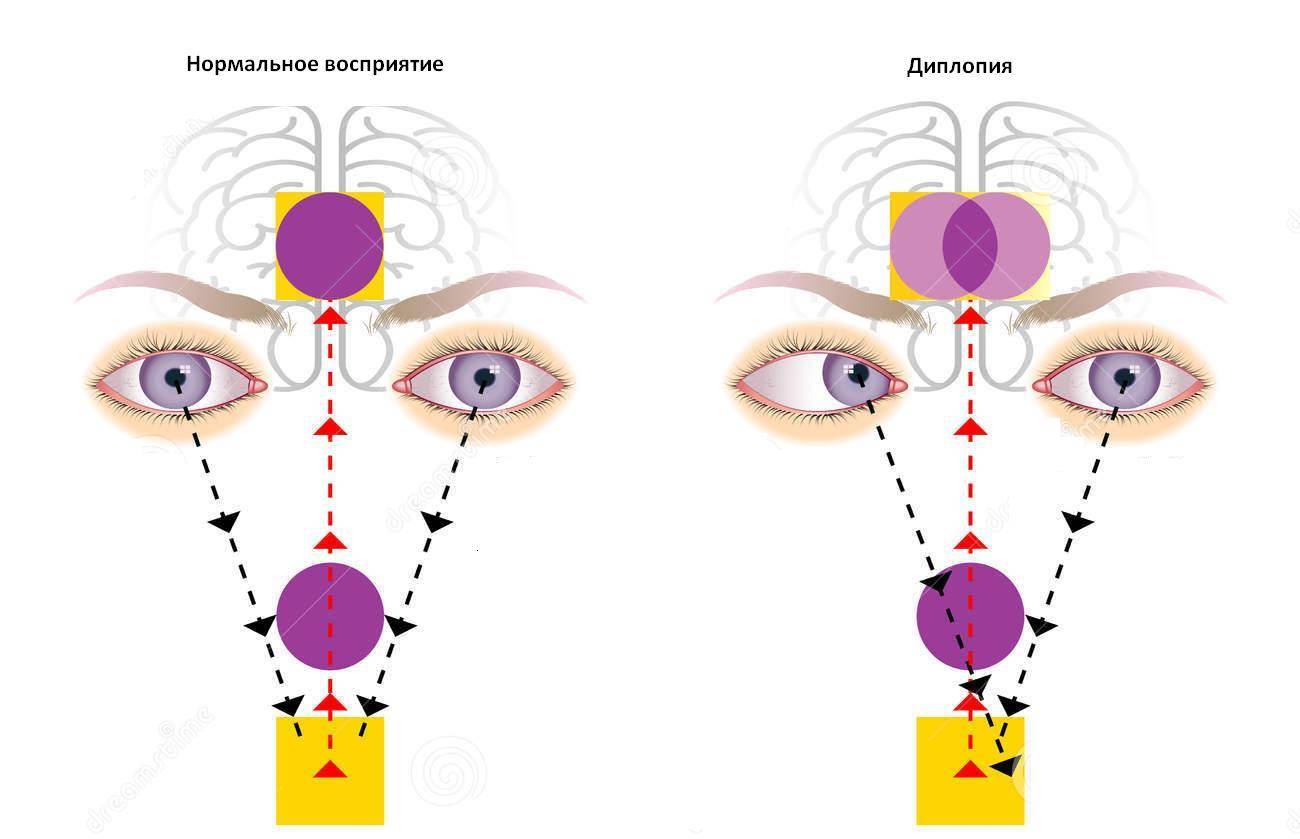
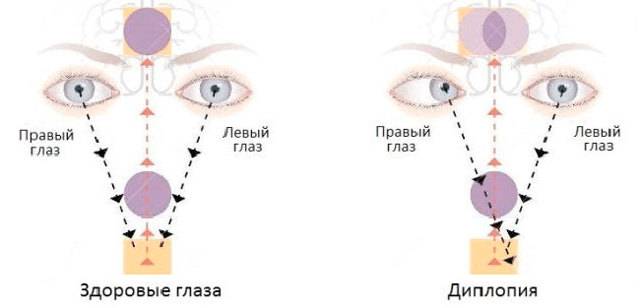
Когда у человека возникает двойственное видение предметов, это означает, что его один глаз не фиксирует фокус на объекте синхронно с другим.
Причины диплопии таковы:
- Слабость или паралич мышц, участвующих в движении глаз.
- Глазной нерв поражен аневризмой.
- Травмы головы, приведшие к п.1 и п.2.
- Опухоли и гематомы, из-за которых глазные яблоки не могут свободно двигаться.
- Интоксикация лекарственными препаратами или алкоголем.
- Психические неврозы.
- Последствия хирургического лечения головного мозга или глаз.
Состояние, когда двоится в одном глазу, может быть постоянным или временным. Во втором случае симптомы исчезают самостоятельно. Обычно это происходит после злоупотребления лекарствами или спиртными напитками.
Кровоизлияние
Чаще наблюдается у пожилых людей. Кровоизлияние связано с уплотнением сосудов и тромбозами центральной вены ретины.
Данное состояние относится к сосудистым патологиям, приводящим к ухудшению остроты зрения и отслойке ретины.
Дорсопатия шейного отдела позвоночника у детей
Народные средства
Фото: edapoleznaia.ru
Лечение амблиопии в домашних условиях может принести пользу лишь в сочетании с терапией и физиопроцедурами, назначенными офтальмологом. Без консультации лечащего врача применять народные средства не рекомендуется.
В домашних условиях лечить амблиопию можно молодой крапивой. Из нее делают салат или принимают в виде сока. Принято считать, что хорошо лечит амблиопию сок из черной смородины, который «поднимает» зрение. Благотворно влияет на зрение и черничный сок, который также можно приготовить в домашних условиях.
Для примочек используют цветы василька, настой из которых способствует скорейшему восстановлению зрительного аппарата.
В народной медицине для лечения амблиопии применяют следующие рецепты:
Смешиваются сухая трава грыжника и сухая очанка, все это заливается кипятком. Настой выдерживают и пьют перед приемом пищи.
В домашних условиях также легко приготовить настой петрушки. При этом измельченная сухая зелень заливается водой, употребляют такой настой несколько раз в день.
Для лечения амблиопии можно воспользоваться и целительными свойствами женьшеня, который принимают очень малыми дозами несколько раз в день (непосредственно перед приемом пищи).
Также отлично зарекомендовали себя и специальные упражнения, которые служат для тренировки глазных мышц. Полный перечень подобных упражнений можно узнать у офтальмолога, мы же приведем лишь некоторые примеры:
Нужно встать у окна, взяв в руки листок с напечатанным текстом. Закрывается тот глаз, который видит лучше, а к слабовидящему глазу медленно подвигается листок с текстом (пока написанное не начнет расплываться), затем листок отодвигается до момента его читаемости.
В домашних условиях удобно использовать настольную лампу с надетым на нее черным бумажным колпаком. При этом нужно смотреть на лампу примерно тридцать секунд, после чего взгляд переводится на белый лист, прикрепленный рядом. Следует всматриваться в него, пока на листе не «появится» образ лампы.
Существуют и другие упражнения для лечения амблиопии светом. Снова используется лампа с черным колпаком, в котором прорезано небольшое отверстие. На расстоянии сорока сантиметров от лампы помещается красный лист бумаги, который закрывает нашу лампу. При этом мы смотрим ослабленным глазом на красный листок, и каждые три секунды источник света необходимо выключать. Все упражнения, связанные со светолечением, следует проводить в затемненной комнате.
Ну а самые простые упражнения можно выполнять практически в любых условиях:
Например, офтальмологи советуют пациентам смотреть на кончик носа или на переносицу сразу двумя глазами, а затем вращать глазными яблоками в разные стороны.
Также можно смотреть прямо перед собой, затем перевести взгляд влево, вправо, вниз (мигать при этом нельзя). Сигналом для прекращения этого упражнения является начало слезотечения, его следует выполнять не чаще одного раза в день.
Диагностика недуга
Прежде чем назначить необходимое для заболевания тромбоз глубоких вен нижних конечностей лечение, симптомы необходимо правильно диагностировать.
Во время осмотра врача фиксируется наличие признаков, характерных для данной патологии:
- Симптом Пратта. У пациента наблюдаются выступающие подкожные вены, глянцевость поверхности.
- Симптом Ловенберга. Отмечается болезненный дискомфорт в конечности, пораженной недугом, при попытке закачать воздух в манжету, обернутую вокруг голени, прибора для измерения давления. Неприятные симптомы возникают уже при 80 мм рт.ст.
- Симптом Пайра. При надавливании на внутреннюю область лодыжки появляется иррадиирующая боль в икроножной мышце.
Врачебный осмотр, ощупывание конечностей позволяют оценить только внешние проявления недуга. Для более точного диагностирования понадобятся следующие исследования:
- МНО крови. Анализ определяет свертываемость крови.
- Ультразвуковое дуплексное сканирование. Исследование дает представление о просвете вены, степени сужения. Анализ определяет наличие флотирующего тромба.
- Флебография. Обследование подразумевает ввод в вену контрастного вещества, после чего делается рентген. Такое исследование уточняет диагноз, если был заподозрен подвижный тромб.
- МР-флебология. Анализ основан на передаче сигнала от движущейся по венам крови. При наличии тромба с пораженного сегмента звук не подается.
Лечение
Базисная терапия будет полностью зависеть от поставленного диагноза. Почему двоится в глазах у ребёнка или взрослого можно сказать точно только после обследования.
В зависимости от первопричинного фактора, лечение может быть как консервативное, так и хирургическое.
Медикаментозное лечение этого нарушения может включать в себя следующее:
- антибиотики;
- противовоспалительные;
- глюкокортикоидные;
- для стабилизации артериального давления.
Если причиной двоения в глазах стало новообразование, то в первую очередь осуществляется хирургическое удаление опухоли или гематомы. В таких случаях требуется последующий период реабилитации.
Целенаправленные методы профилактики, в этом случае, выделить невозможно, так как это неспецифический симптом определённого патологического процесса.
Все ли корректно в статье с медицинской точки зрения?Ответьте только в том случае, если у вас есть подтвержденные медицинские знания
Да
Нет
Что делать при появлении миопии у школьника
В случае, если своевременно не принять мер, то близорукость прогрессирует, что может привести к серьёзным необратимым изменениям в глазу и значительной потере зрения. И как следствие — к частичной или же абсолютной утрате трудоспособности.
При выявлении утраты ребёнком зрения его срочно следует отвести к офтальмологу. Доктор спрогнозирует близорукость, её характер возникновения и минус зрения. Специалист подберёт метод корректировки миопии и по необходимости назначит терапию.
При назначении курса окулист учтёт имеющиеся осложнения и прогрессирование близорукости. После диагностики и обследования врач-офтальмолог может предложить вам коррекцию зрения с помощью контактных линз или очков с диоптриями.
Разберёмся, что лучше носить при близорукости: контактные линзы или очки? При средней и выраженной миопии, особенно в сочетании с астигматизмом, самым лучшим способом коррекции зрения являются контактные линзы. Подобрать очки при этом заболевании часто очень затруднительно.
Жёсткие линзы хорошо защищают повреждённый хрусталик, одновременно нормализуя остроту зрения. При появлении проблем с органами зрения необходима скорая консультация офтальмолога. Адекватная коррекция зрения способствует его стимуляции, возвращает радость жизни и трудоспособность.
ВНИМАНИЕ! Следует знать, что полностью избавиться от близорукости невозможно. Одной из важнейших функций терапии это остановка прогрессирования данной патологии или прекращение её прогрессирования. Большое внимание следует уделить миопии в школьном возрасте
Чем быстрее вы начнёте лечение, тем большое количество шансов будете иметь для сохранения зрения
Большое внимание следует уделить миопии в школьном возрасте. Чем быстрее вы начнёте лечение, тем большое количество шансов будете иметь для сохранения зрения
Гимнастика для глаз
Специалисты рекомендуют проводить гимнастику для глаз как взрослым, так и детям. Особенно полезными данные упражнения будут для тех, кто много времени проводит за компьютером или другой техникой.
Рассмотрим гимнастические упражнения для глаз:
- Часто поморгайте в течение 6-7 секунд. Сделайте небольшой перерыв в 10 секунд, а затем повторите упражнение два раза;
- Сядьте и зажмурьте глаза на 4-6 секунд, а затем глаза следует держать открытыми то же время — 4-6 секунд. Повторить следует 7-8 раз;
- Медленно переведите взгляд с потолка на пол, затем повторите в обратном направлении. Упражнение следует делать без движений головой, которая должна быть зафиксирована в неподвижном положении. Выполните 8-12 раз.
- Произведите движение глаз по диагонали сначала из левого нижнего угла в правый верхний, после чего переведите взгляд вверх по прямой линии. Аналогичное движение произведите и в противоположном направлении. Выполните не менее 6 раз;
- Ппримите исходное положение сидя. Поднимите глаза наверх, сделайте ими круговые движения против часовой стрелки, а затем по часовой стрелке. Число повторов: 5-6 раз.
- Очертите взглядом воображаемый прямоугольник, обводя его стороны глазами: сверху, справа, снизу, слева. Поморгайте. Выполните упражнение в другую сторону. Повторить 6-8 раз.
- Открытыми глазами медленно и плавно рисуйте цифру 8 в пространстве по горизонтали, по вертикали и по диагонали. Количество повторов: 10-12 раз.
Указанные гимнастические упражнения для глаз рекомендуется выполнять через каждые 40-50 минут после работы за компьютером. Продолжительность однократной тренировки равна 3-5 минут.
Елена Малышева. Лечение близорукости:
https://youtube.com/watch?v=mxnjqco5bGI
Полезные продукты
При близорукости рацион питания должен быть разнообразным, питательным, богатым огромным количеством минералов, витаминов (особенно группы А и D), макро- и микроэлементов(например, цинком, медью, хромом и магнием).
Необходимо повышать иммунитет, так как если он ослаблен, то миопия прогрессирует, если же иммунитет крепкий, то миопия остаётся неизменной.
Для близорукости следует принимать в пищу:
- яйца;
- кисломолочные продукты (сыр, сметана, творог, кефир, йогурт, сливки);
- хлеб серый, чёрный и с отрубями;
- крупы: тёмные макароны, овсянка, гречка;
- свежие фрукты и ягоды (чёрная и красная смородина, дыня, рябина, черника, облепиха, мандарины, апельсины, грейпфруты, абрикосы, персики);
- овощи: свежая и квашеная капуста, капуста морская и цветная, брокколи, сладкий перец (особенно жёлтый и красный), тыква, свёкла, горошек ( молодой зелёный);
- рыба, мясо (птица, говядина, кролик, морские продукты, баранина);
- сухофрукты (курага, инжир, изюм, чернослив);
- растительные жиры (масло горчичное, оливковое и льняное).
Необходимо придерживаться дробного питания. Кушать нужно до 6 раз в день, но не менее 4.
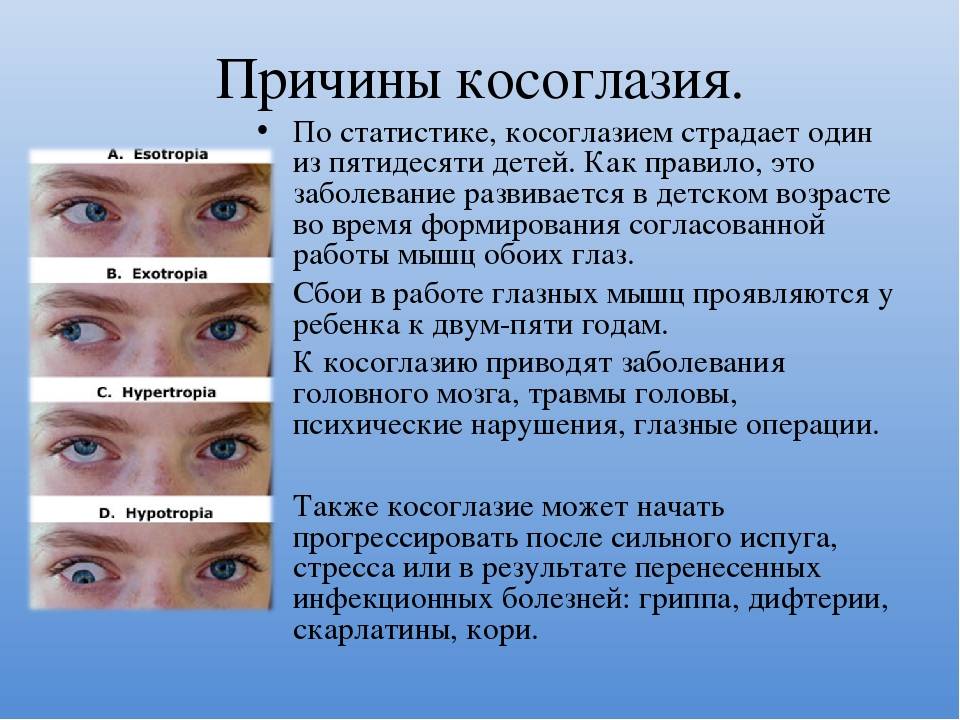
Бинокулярная и монокулярная патология
Второй вид проявляется так: раздвоенная картинка есть лишь в одном глазу. И она не пропадает и при закрытии второго.
А ее причинами являются:
- Опухоли в зоне глазницы.
- Неврологические патологии.
- Сосудистые нарушения.
- Сбои работы глазодвигательной мускулатуры.
- Травмы и ушибы.
- Резкий подъем или снижение внутричерепного давления.
Также она возникает, когда человек болен:
- патологиями нервной системы, например, менингитом или склерозом рассеянного типа;
- инфекционными недугами, примеры – краснуха, дифтерия, грипп;
- ретинопатией на основе диабета;
- васкулитом.
- эпилепсией, опухолью мозга.
Когда двоится в одном глазу, могут быть аномалии его роговицы, тканей сетчатки или хрусталика. Часто на такое состояние жалуются пациенты с эффектом сухого глаза.
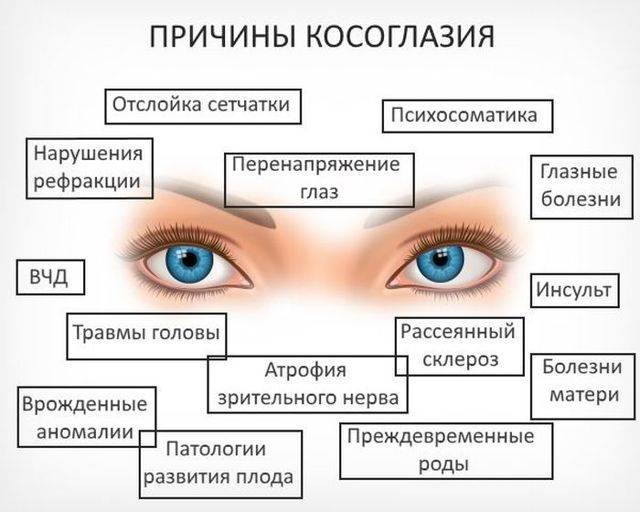
Причины
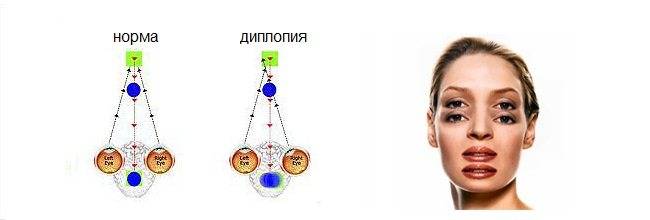
Задаваясь вопросом «почему двоится в глазах?», каждый из пациентов сможет получить от врача однозначный ответ лишь с точки зрения физиологии процесса. Во время двоения в глазах мозг человека не может согласовать сигналы, одновременно поступающие от каждого из глаз, что свидетельствует о мышечных нарушениях или о пагубных процессах неврологического характера.

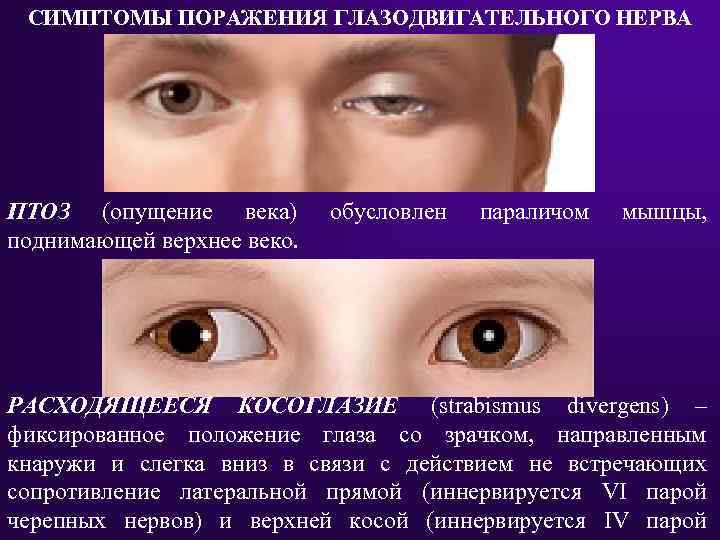
Неврология связывает диплопию с дефектами иннервации мышц 3-мя черепными нервами:
- глазодвигательным;
- блоковым;
- отводящим.
Непосредственные причины диплопии проявляются из-за ряда факторов:
- физиологическая обусловленность: вследствие излишне близкой фокусировки или при восприятии предмета ближе, чем он расположен на самом деле;
- интоксикация организма: присутствие в нем высоких доз лекарственных средств, седативных препаратов, психоактивных веществ (алкоголь, опий);
- масштабные кровоизлияния, препятствующие нормальному движению глаз;
- травмы головы легкой формы, когда диплопия носит временный характер;
- воспалительные процессы глазницы (орбиты);
- аномалии рефракции глаза;
- травмы костей лицевого черепа (перелом скулы, орбиты и т.п.).
В ходе врачебной практики многие узкопрофильные специалисты с легкостью вспоминают пациентов, жалующихся на симптом «двоится в глазах». При каком заболевании это происходит наиболее часто, может отстаивать свою точку зрения как офтальмолог, так и невролог, ревматолог, онколог, эндокринолог и т.д.
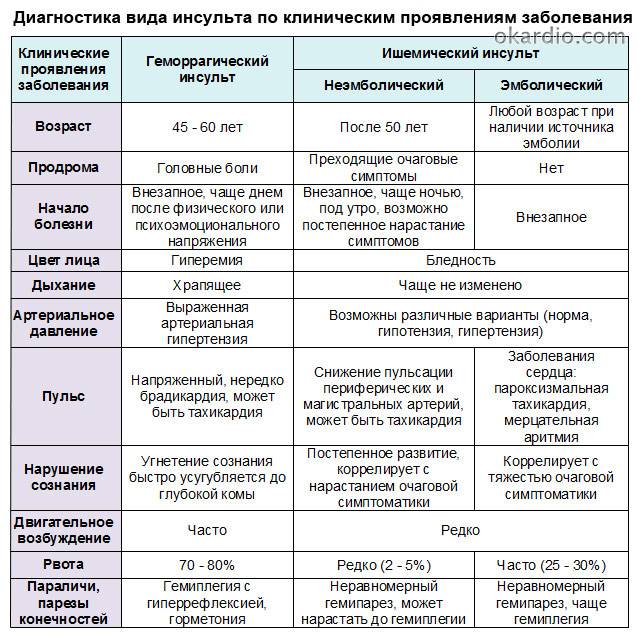
Наиболее часто диплопия присутствует при:
- инсульте;
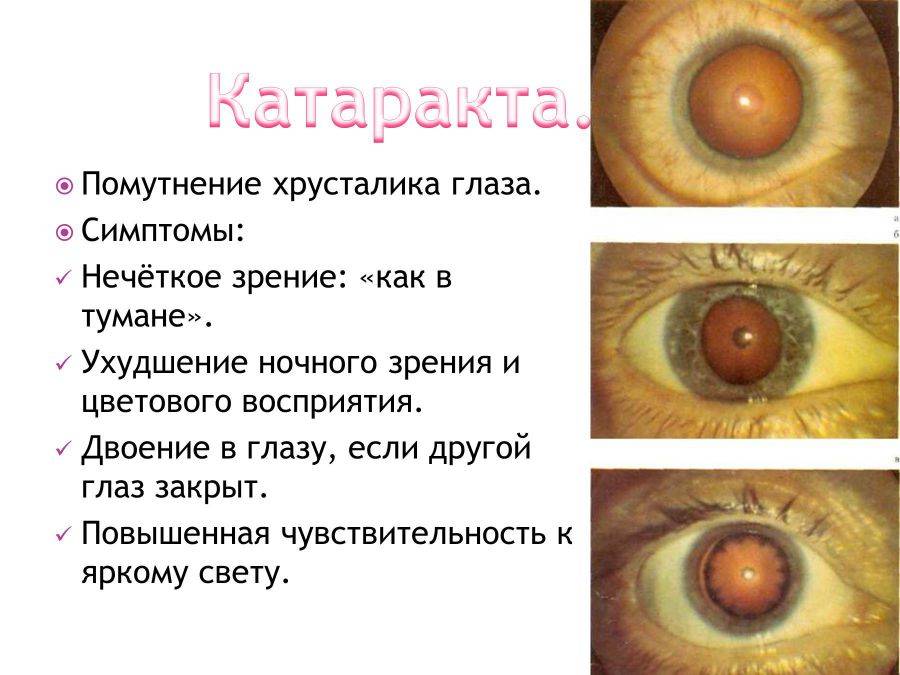
- катаракте;
- остеохондрозе области шеи;
- сахарном диабете или рассеянном склерозе (наступает мононевропатия – функциональное нарушение отдельного периферического нерва);
- опухоли головного мозга;
- инфекционных заболеваниях (краснуха, дифтерия, ботулизм);
- при орбитальном миозите и многих других заболеваниях.
Причины возникновения
Все состояния, которые могут потенциально приводить к развитию диплопии, специалисты-офтальмологи и невропатологи разделяют на:
- нарушения, возникающие в работе центрального звена зрительного анализатора – патологические процессы, затрагивающие кору головного мозга и проводящие пути зрительного нерва
- нарушения тонуса мышц, обеспечивающих содружественную работу глазных яблок – эти состояния могут приводить к смещению одного глаза в сторону от центральной оси или к изменению его подвижности
- патологические процессы, возникающие в глазнице – они приводят к изменению нормального положения глазного яблока
- травмы глаза.
Среди всех этих причин чаще всего диплопию провоцируют нейрогенные и мышечные заболевания, приводящие к развитию пареза или паралича глазодвигательных нервов – в этом случае нарушается содружественное и согласованное движение глаз.
К таким болезням относятся глазная миастения (выраженная мышечная слабость) или рассеянный склероз (патология, при которой разрушение нормального строение нервного волокна нарушает нормальную передачу нервного импульса по волокнам нервов).
Значительно реже диплопия может развиваться на фоне:
- травм лицевого черепа, которые сопровождаются переломом нижней стенки глазницы и сопутствующим ущемлением глазодвигательных мышц
- опухолевых процессов, локализованных в области лицевого черепа и сопровождающихся прорастанием стенок глазницы, ограничением подвижности, а затем и полной фиксацией глаза на стороне поражения
- травм головы, осложненных повреждением глазодвигательного нерва
- нарушения строения и патологии сосудов (аневризм внутренней сонной артерии), приводящих к ущемлению глазодвигательного нерва
- заболеваний мягких тканей глазницы – гематом, нагноений
Кроме того, необходимо помнить, что появление признаков диплопии может свидетельствовать о поражении структур ствола головного мозга – отделов, в которых располагаются ядра черепно-мозговых нервов, отвечающих за движения глаз.
В этом случае необходимо проведение комплексного обследования, которое позволит подтвердить или опровергнуть наличие у пациента инфекций, поражающих ЦНС (краснуха, паротит, дифтерия, столбняк, ботулизм), опухолей ствола мозга, различных интоксикаций (в том числе лекарственной и алкогольной).
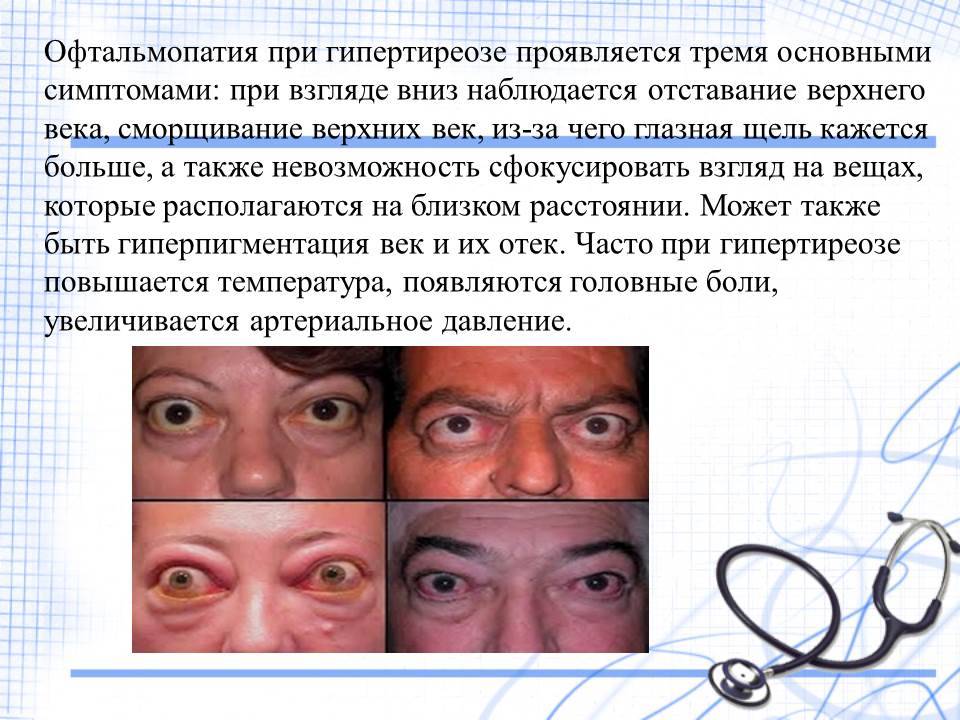
Возможно развитие диплопии (двоения зрения) на фоне тяжелого течения эндокринных заболеваний – тиреотоксикоза и сахарного диабета.
Преходящая диплопия может быть одним из симптомов истерии, истерического психоза и других психических заболеваний.
Особенности ретробульбарного неврита
Интрабульбарный неврит (папиллит) — расстройство зрительного нерва от сетчатой оболочки до решетчатой пластины глазной склеры (головки рассматриваемого нерва). Врач детально может отследить течение болезни, так как эта часть диска нерва наиболее доступна при офтальмоскопии. Все нарушения фиксируются, а по результатам обследования назначается лечение.
Поражение зрительного нерва в таких случаях происходит, как уже отмечалось, из-за попадания в организм бактериальной инфекции. Нередко причинами изменений диска нерва бывают возбудители малярии, оспы, тифа, дифтерии, сифилиса, гонококковых поражений, бруцеллеза.
Таким образом, воспалительный процесс при интрабульбарном неврите всегда вторичный. При возникновении болезни консультация терапевта обязательна.
Предлагаем ознакомиться Проблема с однодневными линзами
Как правило, начало болезни всегда острое. Возможно частичное и полное заболевание нерва. Если такое поражение наблюдается по всей длине нерва, то зрение падает практически до сотых долей. Нередки появления в зрительном поле скотом (в виде овала, арки, круга). При осмотре цвет глазных оболочек и нервов почти всегда несколько измененный.
При этом наступает его дегенерация, после чего следует и тотальная слепота. Болезнь таит в себе большую опасность, так что лечить ее надо очень тщательно.
Папиллит
Эта болезнь характеризуется наличием воспалительного процесса от яблока и до хиазмы. Причины болезни те же, что и при ретробульбарном неврите. Однако в последнее время такая патология встречается как следствие демиелинизирующих изменений в ЦНС.
Существует несколько форм такого заболевания:
- Периферическая форма. Если развивается такой неврит зрительного нерва, симптомы его проявляются в виде болей в глазу. Боковые границы зрения незначительно сужаются.
- Аксиальная разновидность бывает достаточно часто. Центральное зрение падает довольно резко. Формируются центральные скотомы.
- Самой тяжелой является трансверсальная форма заболевания. Проявляется резким снижением зрения, вплоть до слепоты. Это объясняется тем, что воспалительные явления затрагивают всю ткань. Функции глаза при этом значительно нарушаются.
Клиническая картина заболевания
Указанное заболевание требует госпитализации. До того как будет обнаружена причина поражений глаза, терапевтические меры направляются в основном на то, чтобы снизить интенсивность инфекционных процессов и воспалительных явлений. Проводится дегидратация, десенсибилизация, коррекция иммунитета.
Лечение неврита зрительного нерва зависит от причины, вызвавшей его. На практике установить точную причину патологии можно быстро не всегда. Любые болезни зрительного нерва требуют тщательной и внимательной терапии.
В качестве терапии подходят следующие средства и способы:
- Прием антибиотиков преимущественно пенициллинового ряда. Стрептомициновые антибиотики применять нежелательно.
- Сульфаниламиды.
- Противогистаминные препараты.
- Проводится местная гормональная терапия (в запущенных случаях она должна быть общей).
- Антивирусное лечение проводится, если заболевания зрительного нерва связаны с проникновением в организм вирусов. Применяются такие препараты, как «Ацикловир», «Ганцикловир», «Полудан», «Пирогенал» и другие.
- Показана и симптоматическая терапия — например, прием глюкозы, «Реополиглюкина». Полезны и витаминные комплексы, в состав которых входят витамины С и группы В.
- На поздних стадиях назначаются спазмолитические препараты («Трентал», «Серминон», «Ксантинол» и другие).
По каким признакам можно определить неврит зрительного нерва
Неотложное лечение включает в себя:
- прием 30%-ого раствора этилового алкоголя (около 100 мл) с повторением каждые 2 часа введения половины дозы;
- промывание желудка бикарбонатом натрия;
- другие меры, связанные с лечение острого отравления.
Профилактика заболевания включает в себя:
- отказ от употребления алкогольных напитков;
- отказ от курения;
- прохождение профилактических медицинских осмотров у офтальмолога;
- своевременное лечение вирусных и бактериальных инфекций.
Другие болезни зрительного нерваРазные разновидности неврита зрительного нерва отрицательно сказываются на состоянии глаз. Хотя прогноз такой болезни в общем благоприятный, все же существует опасность развития дистрофических изменений глаза и утраты зрения.
Чтобы такого не произошло, необходимо внимательно относиться при неврите зрительного нерва к лечению, всегда выполнять требования офтальмологов по профилактике — все это поможет сохранить зрение.
Предлагаем ознакомиться Виды глаукомы — какие симптомы и методы лечения