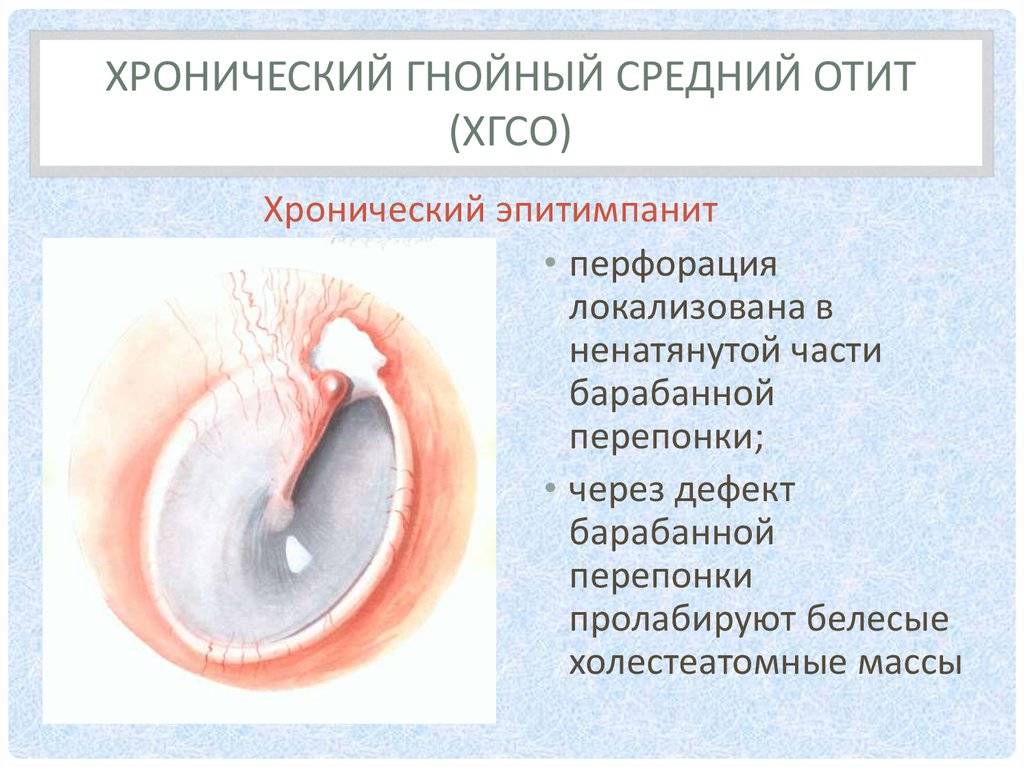
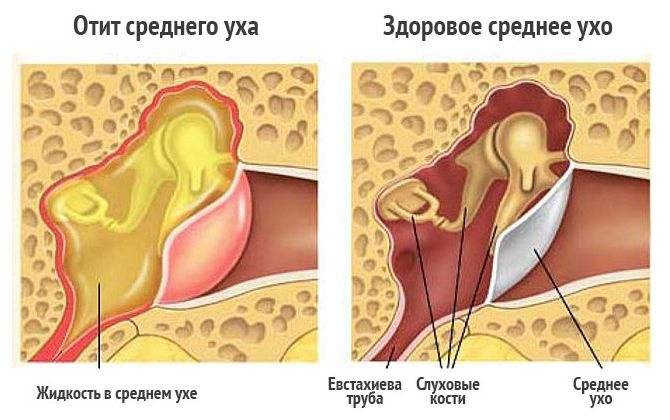
Средний отит Н65 – Н66
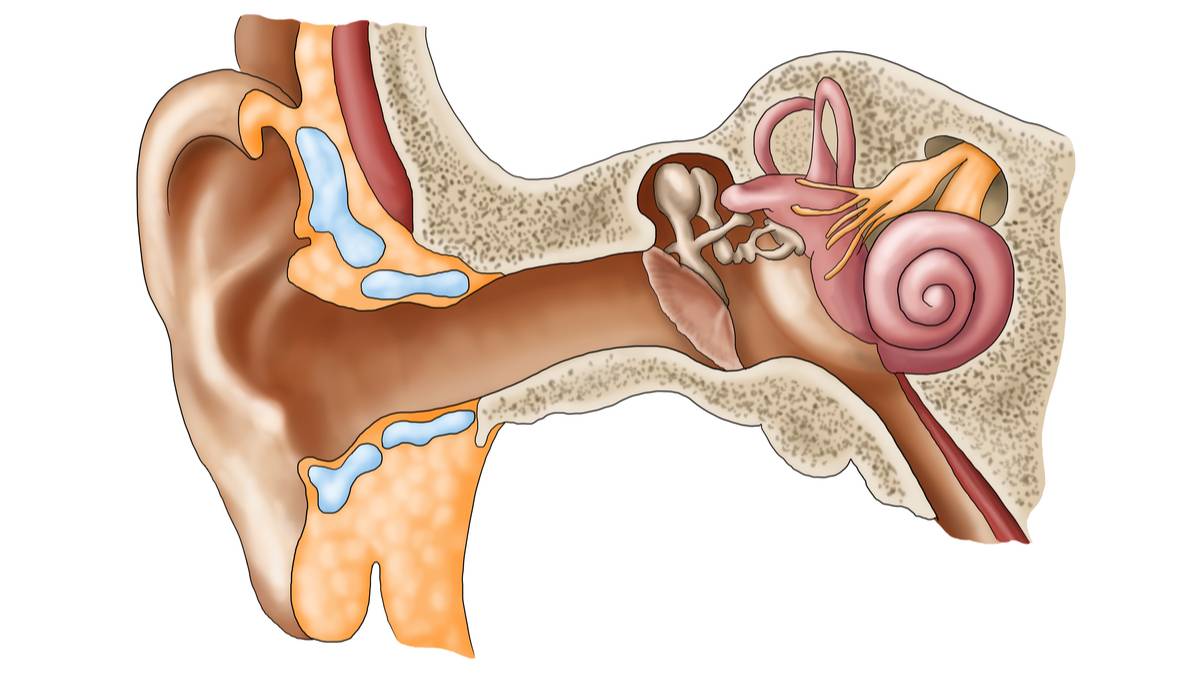
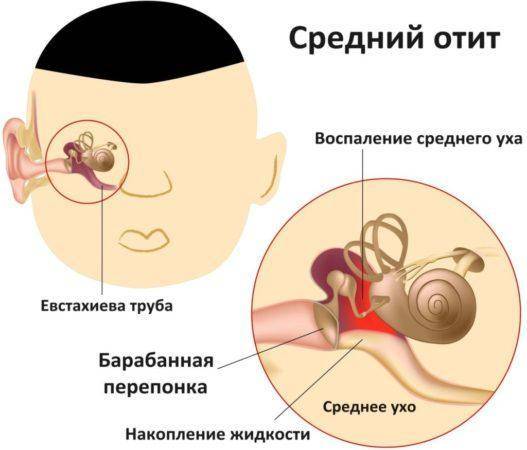
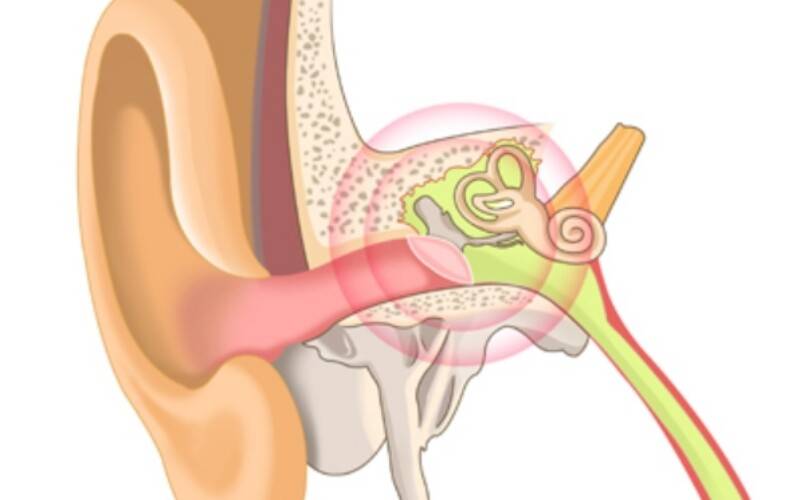
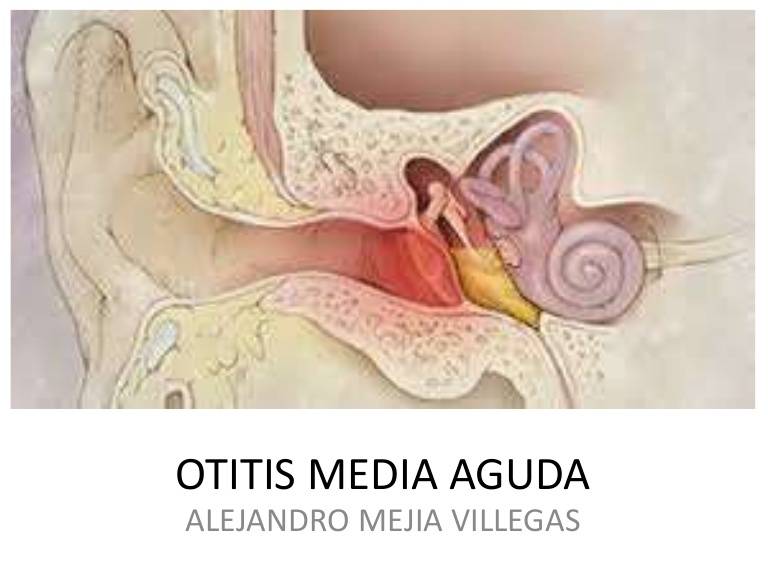
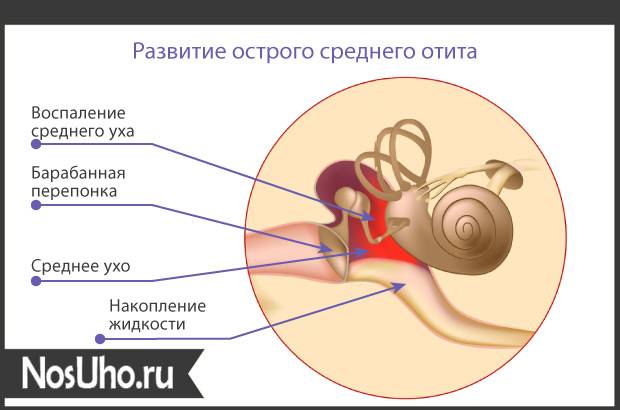
Воспаление среднего уха называется «средний отит». Оно затрагивает пространство между барабанной перепонкой (мирингой) и внутренним ухом. Главные патогены – Streptococcus pneumoniae (пневмококки). Следовательно, антибиотикотерапия – основополагающий способ лечения. Определяющими факторами здесь и есть вирусы, а именно, респираторно-синцитиальные. Заболевание, действительно популярно для детского и подросткового возрастов, но не является исключительным условием. Интересно, что распространенность среднего отита увеличивается зимой по сравнению с учащением случаев внешнего отита (нарыв фурункулезом наружного слухового прохода) летом.
Классификация учитывает все виды среднего отита, различны по этиологии, состояниям, происхождению, клиническому течению, морфологическому варианту (строению), проблемам функционирования, последствиям и фундаментальным методам воздействия на недуг.
Острый средний отит, в основном, протекает легко. Больной жалуется на умеренную боль в ухе, повышается температура тела, интоксикация организма отсутствует. Однако в некоторых случаях клиника выраженная, состояние больного ухудшается уже в первые часы с момента появления первых симптомов.
 Средний отит Н65 – Н66.
Средний отит Н65 – Н66.
Постановка диагноза
К отоларингологу больные с этим недугом приходят по причине прогрессирования снижения слуха, неприятного шума в ушах. Выявить это заболевание довольно трудно, так как оно напоминает многие болезни среднего уха.
Для установления диагноза проводят следующие исследования:
- Сначала ЛОР врач выясняет информации о течении заболевания у больного. Выясняет, на что он жалуется.
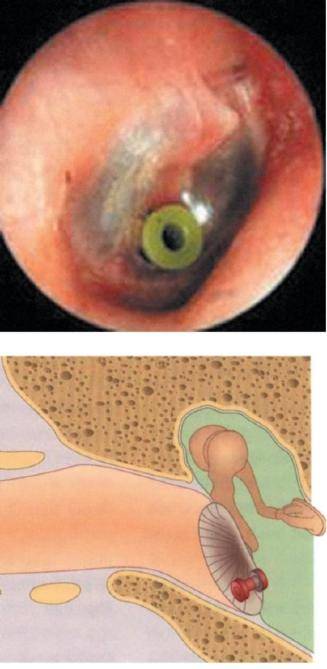
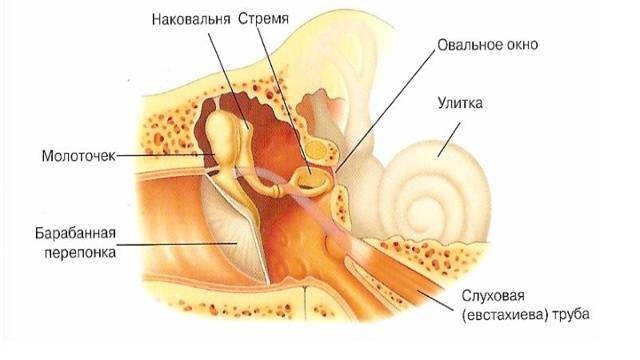
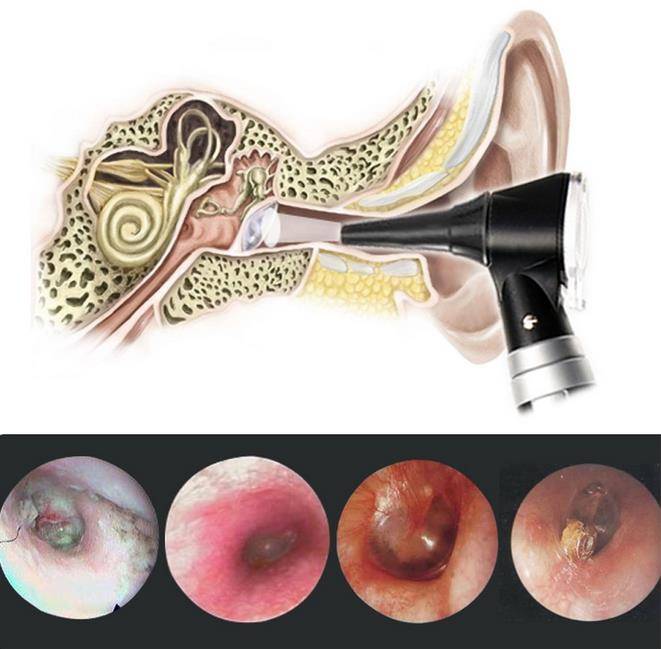
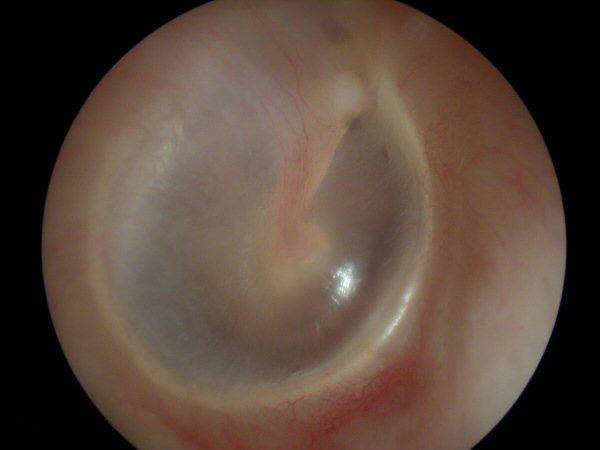
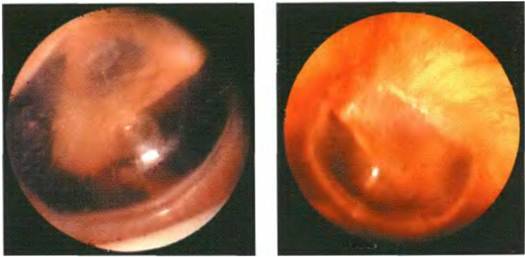
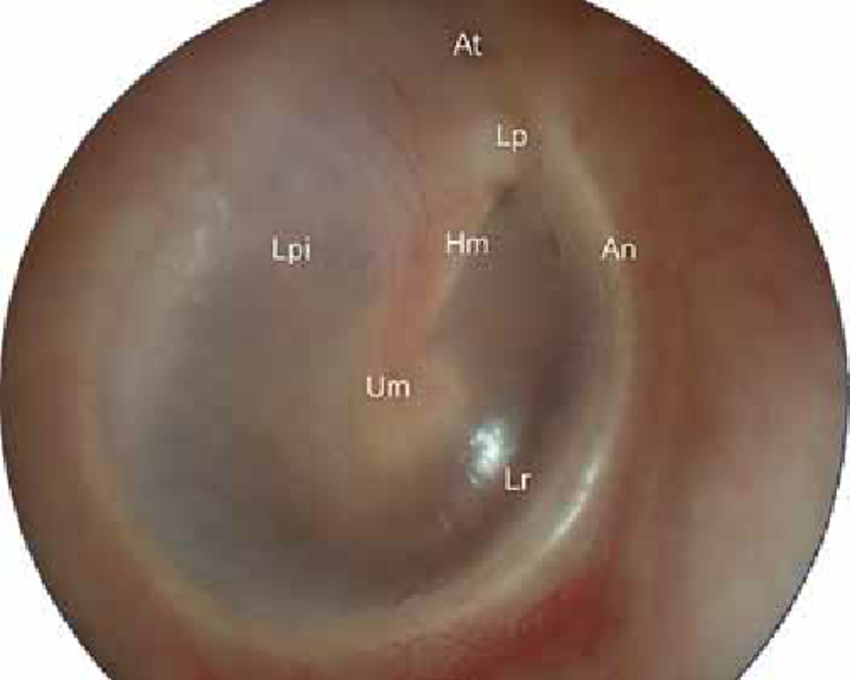
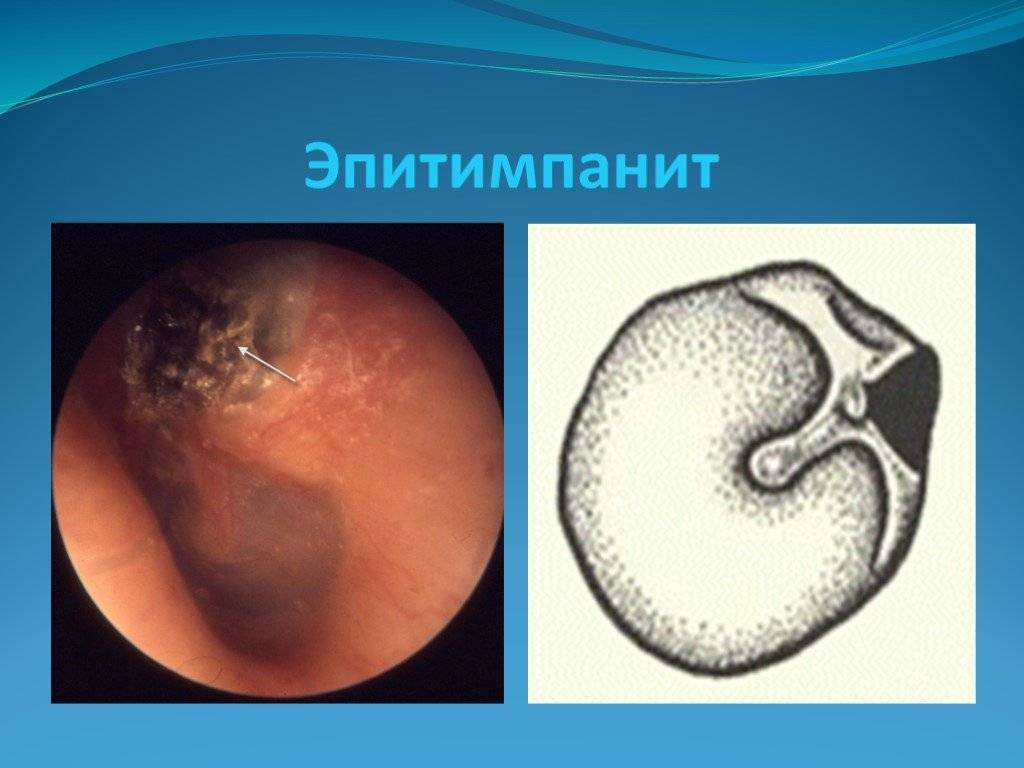
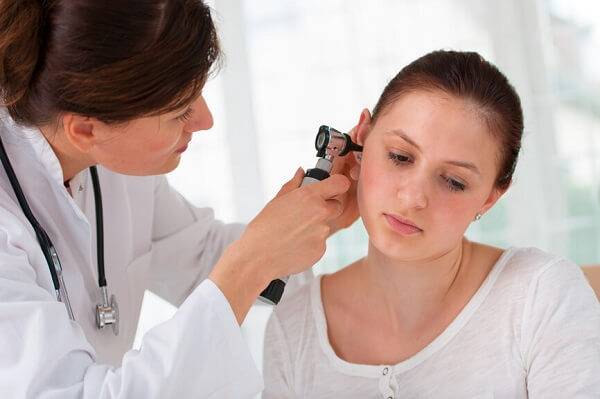
- Затем он осматривает больного. Для подробного осмотра уха используется отоскоп. Врач определяет степень деформации барабанной перепонки и степень ее втягивания в барабанную полость. Наблюдаются помутнение мембраны, ее рубцовое перерождение.
- Для исследования степени снижения слуха применяется аудиометрия.
- С помощью акустической импедансометрии исследуется эластичность барабанной перепонки. При этой патологии процесс рубцевания в среднем ухе лишает барабанную перепонку возможности свободного смещения внутри и снаружи. Она теряет возможность колебаться. Тимпаометрией проверяют подвижность барабанной перепонки.
- Для уточнения диагноза проводят эндоскопическую катетеризацию. Если при ней улучшения нет, то это подтверждает диагноз – адгезивный отит.
- Затем проверяют проходимость слуховой трубы с помощью эндоскопа, проводят диагностическое продувание по Полицеру.
Для уточнения поражения среднего уха и прилежащих структур производят КТ или МРТ исследование височной области.
Критерии для постановки диагноза:
- резкое втягивание мембраны;
- ее деформация;
- тимпаническая мембрана утолщена, мутная;
- на барабанной перепонке определяются известковые отложения;
- ограничение подвижности слуховых косточек;
- нарушение звуковосприятия.
Дифференциальная диагностика проводится с похожими по клинической картине заболеваниями среднего уха.
К ним относят:
- катаральный отит;
- неврит слухового нерва;
- отосклероз;
- врожденные аномалии развития слуховых косточек;
- травматический вывих этих образований;
- болезнь Меньера.
Особую трудность представляет установление диагноза при сочетании заболеваний.
Когда оперировать
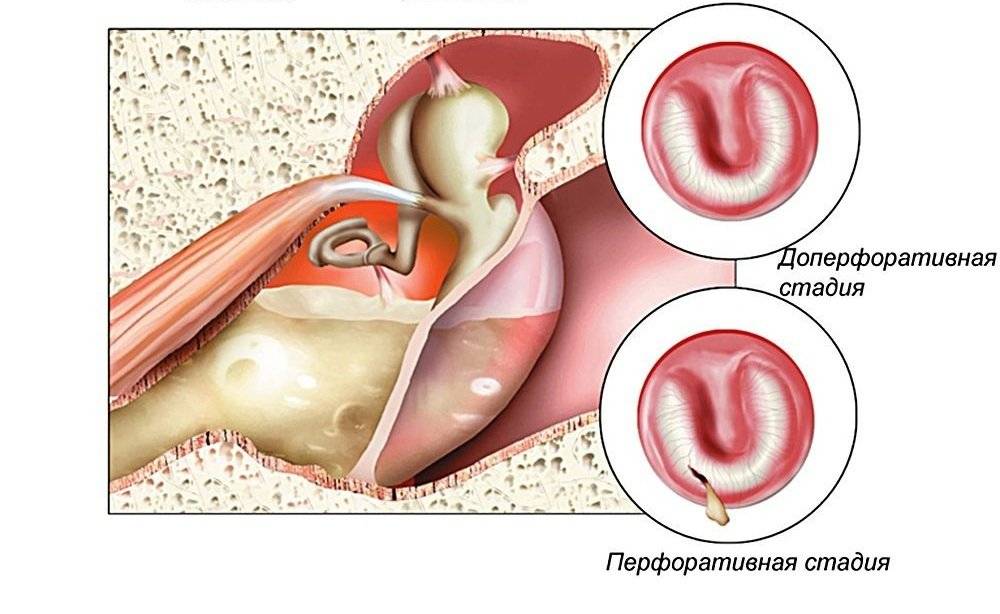
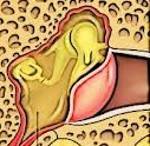
Если методы консервативной терапии не принесли желаемого результата, то применяют хирургическое лечение. Парацентезной иглой в задненижних квадрантах перепонки делают рассечение и вставляют шунт из тефлона, керамики или силиконовый. Последний может иметь форму катушки или трубки. Через него вводят в среднее ухо лекарственные препараты и извлекают патологическое содержимое. Оставляют до выздоровления от нескольких недель до двух лет. Иногда шунт может выпадать или проваливаться в барабанную полость.
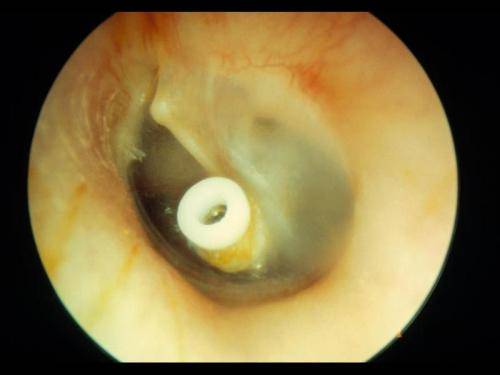
Шунт, введенный в барабанную полость
Введение шунта можно осуществлять не через разрез барабанной перепонки, а сквозь задненижний отдел слухового прохода. Специальным бором делают отверстие на латеральной стенке аттика, вставляют шунт. Трубка подшивается к коже шелковой нитью.
Если процесс распространился на клетки сосковидного отростка и эффект от шунтирования отсутствует, то показана антромастоидотомия. Удаляют пораженные участки и дренируют полость среднего уха. У детей исполняют антропункцию.
Наряду с шунтированием барабанной перепонки необходимо проводить комплексное лечение, направленное на все звенья как этиологических факторов, так и патогенетических.
При наличии склеротических, адгезивных изменений в среднем ухе назначают хирургическое вмешательство (тимпанопластику), иногда с заменой слуховых косточек на импланты.
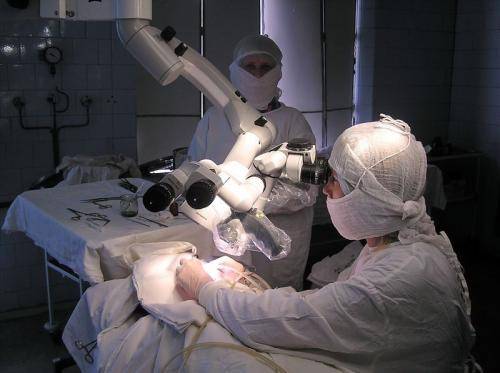
Операция тимпанопластики
Двусторонний экссудативный или адгезивный средний отит, усложненный сенсоневральной тугоухостью (поражением клеток слухового нерва), является показанием к слухопротезированию.
Лечебная тактика
Эффект лечения зависит от того, на каком этапе развития заболевания оно началось. Остановить хронический средний отит можно на любой стадии в том случае, если терапия комплексная и начата вовремя.
Исходя из того, что основная причина экссудативного хронического процесса – непроходимость слуховой трубы, то в первую очередь необходимо восстановить эту функцию. Санируют полость носа, околоносовые пазухи, глотку. Продувают уши по Политцеру через нос большой резиновой грушей. Осуществляют пневмомассаж барабанной перепонки с использованием воронки Зигля.
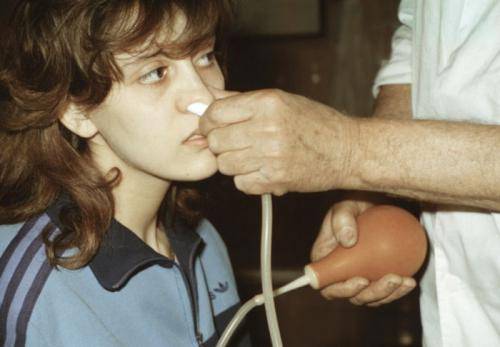
Продувание ушей по методу Политцера
С помощью катетера в барабанную полость через слуховую трубу вводят антибиотики, кортикостероиды, протеолитические ферменты. Применяют эндауральный электрофорез, фонофорез с лидазой и йодистым калием
С осторожностью (до 5 – 7 дней!) капают в нос препараты сосудосуживающего действия для снятия отека в носоглотке
Комплексное лечение среднего отита с хроническим течением включает:
- антибактериальную терапию (по поводу применения антибиотиков существуют различные мнения, считается, что в половине случаев имеется асептическое воспаление в барабанной полости);
- противоаллергическую (в случае присутствия аллергического компонента);
- противовоспалительную (использование нестероидных противовоспалительных препаратов);
- назначают иммунокорректоры, иммуностимуляторы;
- проводят мероприятия по восстановлению функционального состояния слуховой трубы, носовой полости.
Из антибактериальной терапии детям до 10 лет лучше использовать препарат в суспензии, начинать с группы макролидов и β – лактамных защищенных аминопенициллинов (Аугментин, Амписульбин). Макролиды 2-го поколения: Мидекамицин, Азитромицин, Кларитромицин. Также назначают цефалоспорины. Антибиотик можно вводить местно.
Из антигистаминных эффективны препараты 2–3 поколения: Телфаст, Эрриус, Семпрекс, Цетиризин, Гисминал, Лоратидин.
Нестероидные противовоспалительные препараты: Целебрекс, Вольтарен, Пироксикам.
Муколитики – Ацетилцистеин, Синупрет, Лазолван.
Адаптогены, иммуностимуляторы: настойка лимонника, эхинацея, женьшень, элеутерококк. Применяют витамины группы В.
Лечение дисфункции слуховой трубы:
- рефлексотерапия (иглоукалывание, электропунктура, лазероэлектропунктура);
- кинезотерапия – упражнения на мышцы слуховой трубы и неба в сочетании с вибрационным массажем специальными аппаратами;
- гелий – неоновая лазеротерапия носоглотки;
- сеансы гипербарооксигенации для аэрации тимпанальной полости и лечения проходимости слуховой трубы.
Все эти методы применяются постепенно, лечить нужно соответствующими циклами с перерывами, курсы подбираются индивидуально каждому больному.
Двусторонний экссудативный отит код по мкб

Для указания перфорированной барабанной перепонки используйте дополнительный код (H72.-)
Острый и подострый секреторный отит
Средний отит, острый и подострый:
- аллергический (слизистый) (геморрагический) (серозный)
- слизистый
- негнойный БДУ
- геморрагический
- серозно-слизистый
Исключены:
- отит в результате баротравмы (T70.0)
- отит средний (острый) БДУ (H66.9)
Хронический туботимпанальный катар
Хронический средний отит:
- слизистый
- секреторный
- транссудативный
Исключена: адгезивная болезнь среднего уха (H74.1)
Хронический средний отит:
- аллергический
- экссудативный
- негнойный БДУ
- серозно-муцинозный
- с выпотом (негнойный)
Средний отит:
- аллергический
- катаральный
- экссудативный
- слизеподобный
- секреторный
- серозно-слизистый
- серозный
- транссудативный
- с выпотом (негнойный)
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
источник
Острый отит – код по мкб-10 у взрослых и детей: хронический экссудативный
Отит – одно из самых непростых заболеваний, противостоять которому сложно как маленьким, так и взрослым пациентам.
Катаральный отит – часто встречаемая разновидность болезни, способная поражать слизистую оболочку барабанной полости среднего уха. Бороться с этим заболеванием нужно оперативно и очень интенсивно.
Кроме того, что отит приносит массу дискомфорта, он может перейти в более тяжёлую форму, что чревато опасными последствиями.
Хронический отит у ребенка
Одним из основных отличий ушного воспаления у ребенка заключается в том, что болезненный процесс развивается в недооформленном органе слуха, который ещё находится в состоянии непрерывного роста, пневматизации и дифференциации. Логично, что здоровое течение формировочного процесса в ухе и височной кости, как и во всем организме, предусматривает наличие определенных условий – в частности, ребенок должен нормально питаться, находиться в адекватной социальной и бытовой обстановке, у него должен быть налажен соответствующий обмен веществ. Разумеется, детский организм больше, чем взрослый, нуждается некоторых минеральных веществах, необходимых для построения костной системы. Неправильный минеральный обмен нарушает развитие костных элементов – в частности, сосцевидного отростка.
Доказано, что дети с нормальным физическим развитием легче переносят воспаление в ухе. Переход заболевания в хроническую форму чаще наблюдается у детей, которые отстают в весе, имеют слабый иммунитет, страдают от недостатка полезных веществ в рационе. Хронизация процесса наблюдается также при наличии болезней пищеварительной системы, инфекционных заболеваний, эндокринных расстройств, а также при условии неправильного кормления.
Характер воспалительной патологии, а также её течение могут зависеть также от типа среды, в которой начинается реакция – имеется в виду состояние слизистой ткани, наличие содержимого в среднем ухе, степень пневматизации височной кости, особенности ушной сосудистой системы. Перечисленные факторы имеют тенденцию к постоянному изменению по мере роста детского организма. Это необходимо учитывать при постановке диагноза и назначении терапевтической схемы.
У детей грудного возраста, в отличие от старших пациентов, практически не диагностируются изолированные патологии носоглотки – в большинстве случаев воспаление распространяется и на область среднего уха.
Код МКБ 10 – что такое
МКБ 10 представляет собой 21 раздел (категорию). Каждый из этих разделов включает в себя подразделы. В них указаны коды заболеваний и состояний. Как это применяется на практике, рассмотрим на примере диагноза «Отит».
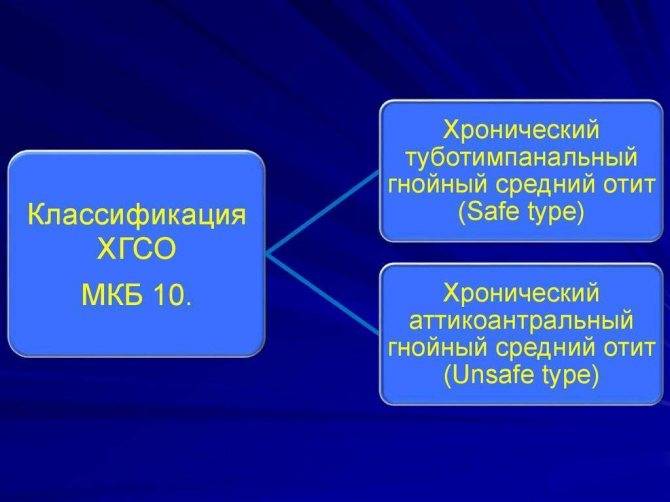
Итак, отит МКБ 10. В VIII разделе МКБ 10 (Н60 – Н95) содержатся диагнозы заболеваний уха и сосцевидного отростка. Но «отит» — очень обще. Это состояние может быть гнойным или негнойным. Различают острый или хронический вид. Имеет место разрыв (перфорация) барабанной перепонки или до этого не дошло. В документе закодированы характеристики недуга.
Для всех этих признаков есть определенный код. В случае с отитом учитывается даже латеральность – асимметричность. По этому признаку МКБ 10 дает четыре варианта. Применительно к внешнему отиту, «уху пловца», это выглядит так:
- Н 60.331 – ухо пловца, правостороннее;
- Н 60.332 – ухо пловца, левостороннее;
- Н 60.333 – ухо пловца, двустороннее;
- Н 60.339 – ухо пловца, неуточненное.
Однако не имеет значения, если отит обнаружен у ребенка. Здесь это не имеет значение. У детей, у взрослых код по МКБ 10 один и тот же. Несколько примеров классификации рассмотрим ниже.
Хронический отит при беременности
Хронические воспалительные процессы во время беременности возникают с той же частотой, что и в другие физиологические периоды. Однако отличие заключается в том, что особенное состояние беременной женщины предусматривает сильные ограничения в возможности приема лекарственных препаратов. Это относится ко всем болезням, и в том числе – к хроническому отиту, ведь медикаменты способны оказать негативное воздействие на развитие плода.
Воспалительный процесс в ухе может причинить женщине множество неудобств. Специфическое положение часто становится причиной того, что женщина становится чувствительной практически ко всем мелочам. При этом любой «стандартный» симптом хронического отита может стать причиной нервных расстройств.
Сам по себе воспалительный процесс не несет какой-либо опасности для беременной пациентки: опасными могут стать только гнойные формы заболевания. Хроническая форма может протекать годами, не причиняя беспокойства, и обостриться именно в период вынашивания малыша. А ведь обострение заболевания практически во всех случаях предполагает применение антибиотиков, которые далеко не всегда разрешены для лечения беременных. Однозначно в этом периоде противопоказаны:
- Анауран (препарат на основе полимиксина сульфата, неомицина и лидокаина);
- Ципрофлоксацин (фторхинолоновый антибиотик);
- Борная кислота (антисептик и дезитнфицирующее средство);
- Норфлоксацин (фторхинолоновый препарат).
Чтобы избежать неприятностей, лечение должен назначить только доктор. Современная фармакология на сегодняшний день обладает всеми потенциалами, чтобы справиться с хроническим процессом, в том числе, и во время беременности.
[], [], [], [], [], [], [], [], [], []
Диагностика
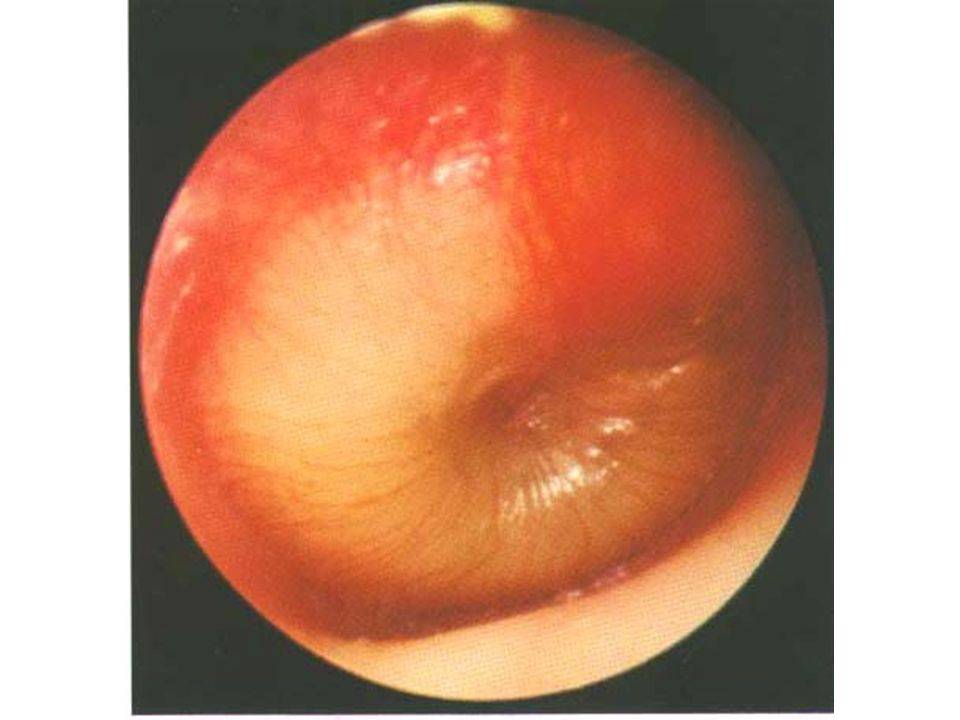
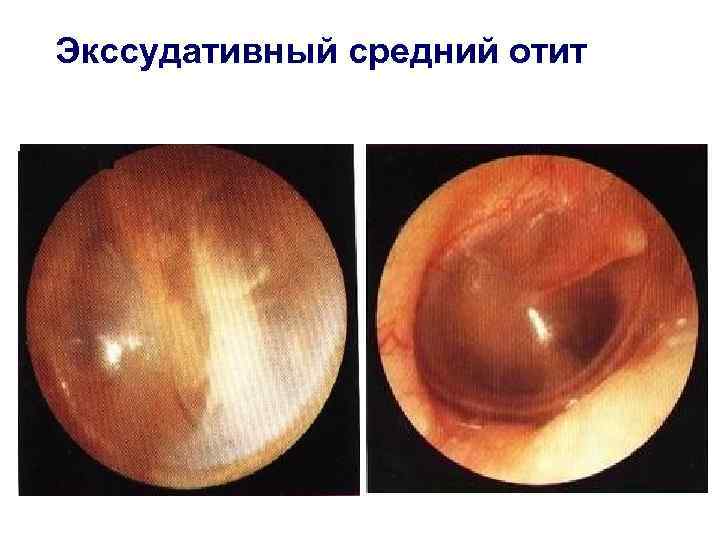
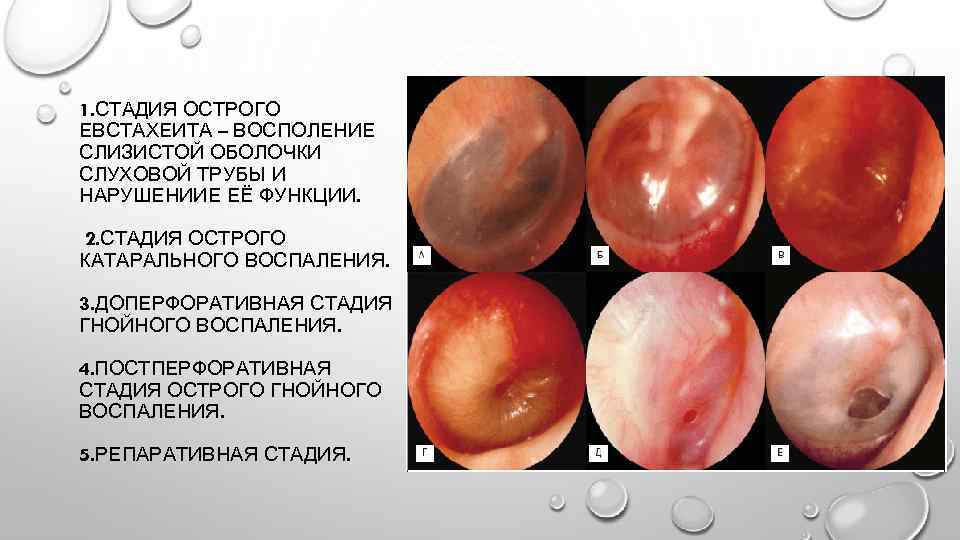
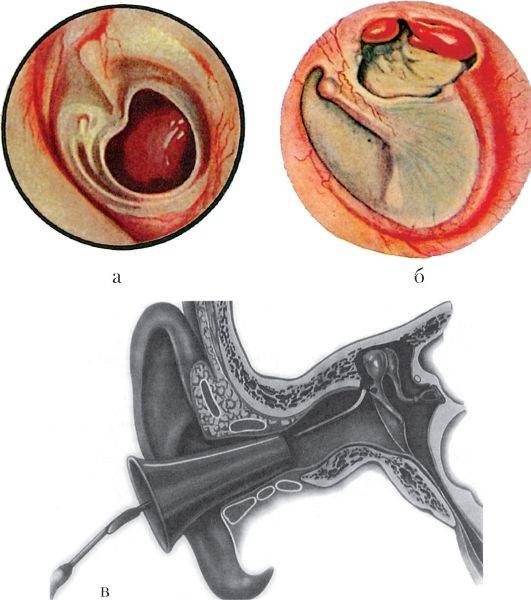
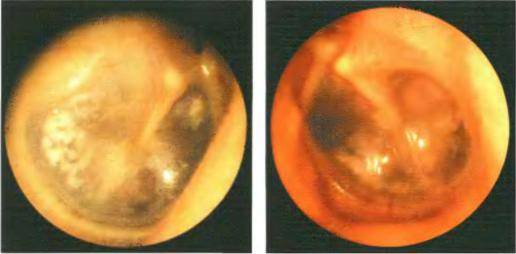
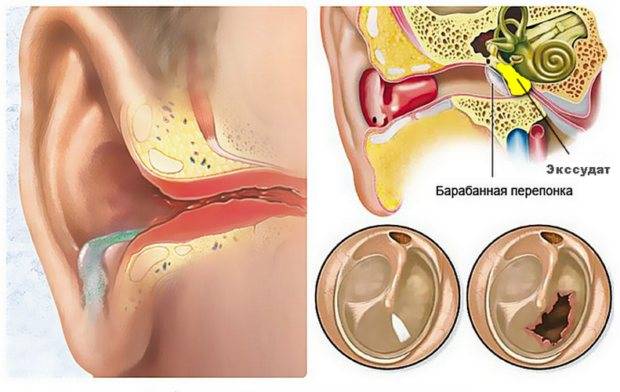
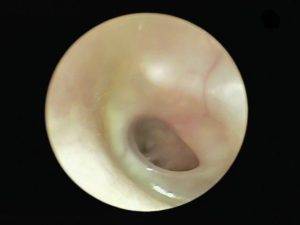
На основании жалоб пациента и данных анамнеза заболевания врач лишь предположит наличие воспалительного процесса в среднем ухе. Подтвердить или опровергнуть данный диагноз поможет отоскопия – визуальный осмотр барабанной перепонки при помощи специального прибора — отоскопа. Барабанная перепонка имеет вид, специфичный для каждой из стадий заболевания:
- на стадии острого тубоотита перепонка лишь немного втянута;
- экссудативная стадия характеризуется гиперемией (покраснением) и утолщением барабанной перепонки, причем гиперемия охватывает сначала ненатянутую ее часть, распространяясь затем на всю поверхность перепонки;
- доперфоративная стадия острого гнойного отита отоскопически проявляется яркой гиперемией и отечностью барабанной перепонки и выбуханием ее в полость наружного уха различной степени выраженности;
- на перфоративной стадии определяется наличие отверстия на барабанной перепонке, из которого выделяется серозно-гнойный, гнойный или с примесью крови экссудат;
- на репаративной стадии перфоративное отверстие закрывается рубцовой тканью, барабанная перепонка серого цвета, мутная.
С целью определения качества слуха проводят камертональное исследование, результаты которого на разных стадиях также варьируют.
Изменения в общем анализе крови неспецифичны — определяются признаки воспалительного процесса (лейкоцитоз, нейтрофилез (если имеет место бактериальная инфекция), повышение СОЭ).
Бактериоскопическое исследование экссудата, взятого из очага воспаления, позволит определить вид возбудителя и чувствительность его к антибактериальным препаратам.
Лечение
Лечебная тактика у пациентов, имеющих хронический экссудативный средний отит, заключается в устранении нарушений проходимости евстахиевой трубы, ликвидации воспалительных изменений в барабанной полости, восстановлении слуха и профилактике необратимых склеротических изменений. Лечить хронический экссудативный средний отит начинают с устранения вызвавших его причин, т. Е. С санации носоглотки и терапии воспалительных процессов в околоносовых пазухах, полости носа и глотки. С этой целью при необходимости производят аденотомию, тонзиллэктомию, эндофарингеальные инстилляции лекарственных средств, промывания околососовых пазух методом синус-эвакуации или методом «Кукушка», лечебные пункции или дренирование пазух. Устранить нарушение проходимости евстахиевой трубы, вызвавшее хронический экссудативный средний отит, позволяет катетеризация слуховой трубы, продувание по Политцеру, применение противоотечных средств, противовоспалительных и антигистаминных препаратов. Для разжижения скопившейся в барабанной полости жидкости пациентам, имеющим хронический экссудативный средний отит, назначают муколитики, эндоуральный фонофорез ацетилцестеина, внутриушной электрофорез протеолитических ферментов. Хороший противовоспалительный эффект получают при применении электрофореза глюкокортикостероидов. Применение антибиотиков в лечении хронического экссудативного среднего отита остается пока весьма дискутабельным, поскольку известно, что в половине случаев хронический экссудативный средний отит представляет собой асептический воспалительный процесс. При развитии осложнений или отсутствии результата от терапии консервативными методами, хронический экссудативный средний отит подлежит хирургическому лечению. В зависимости от клинической ситуации хронический экссудативный средний отит может стать показанием к проведению парацентеза барабанной перепонки, тимпанотомии или шунтирования барабанной полости. Оперативные вмешательства производятся с применением местной анестезии, а у детей младшего возраста требуют общих методов обезболивания.
Клиники для лечения с лучшими ценами
|