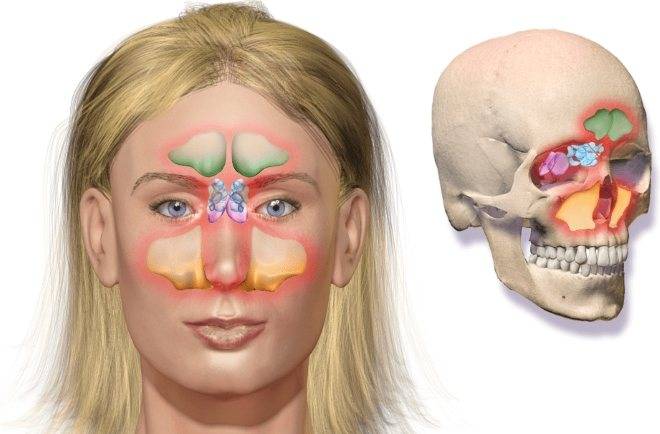
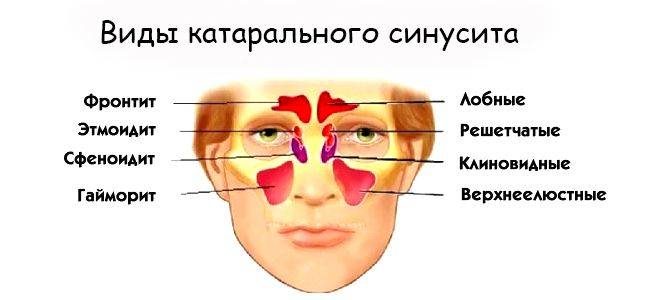
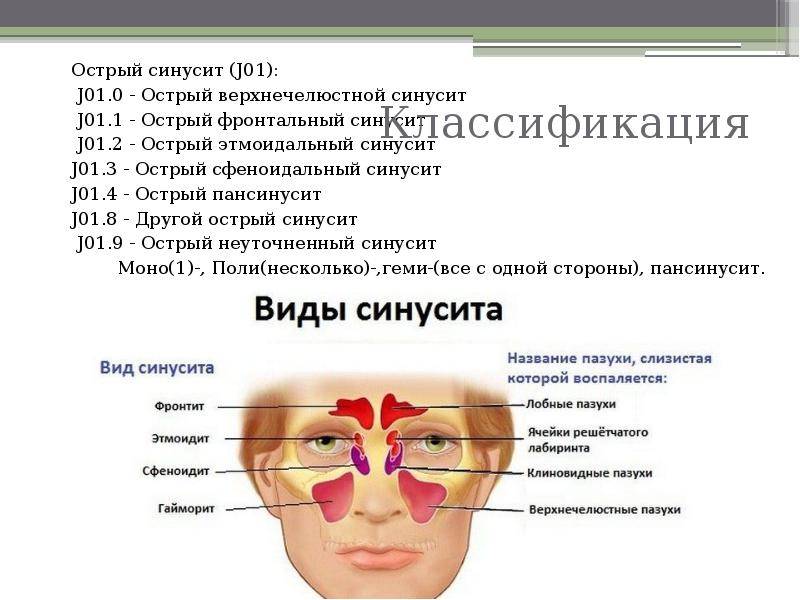
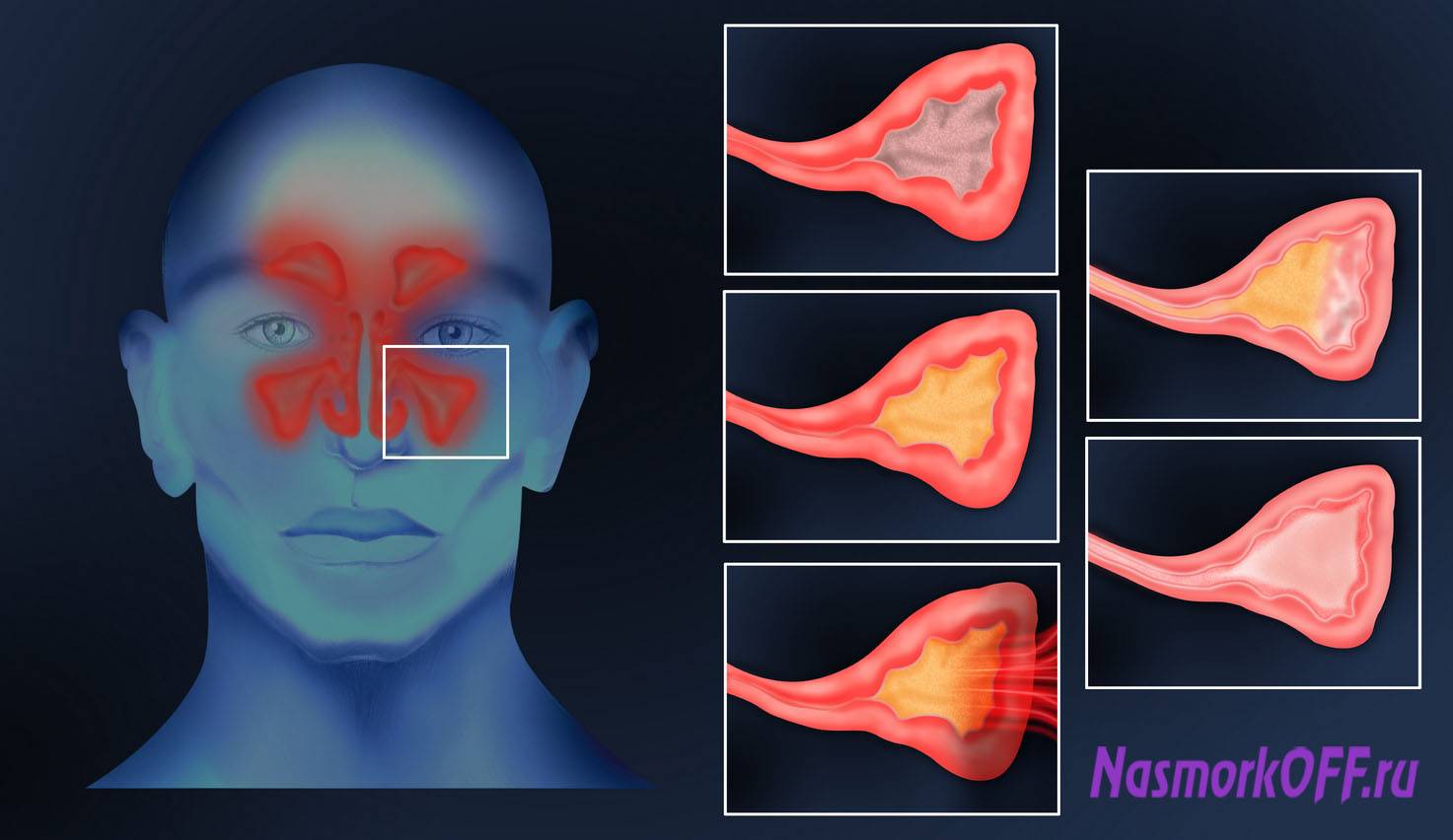
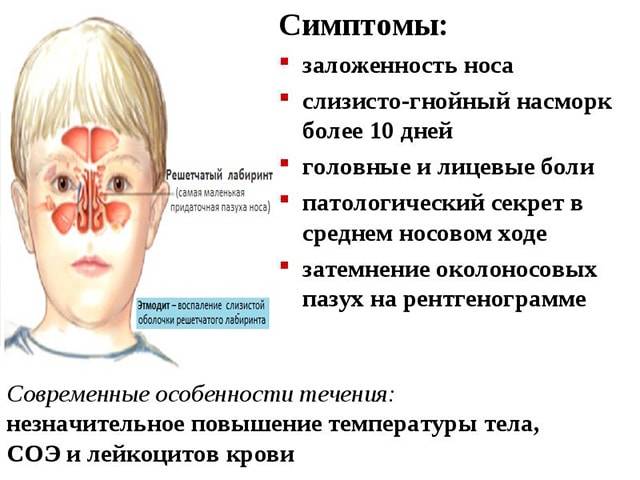
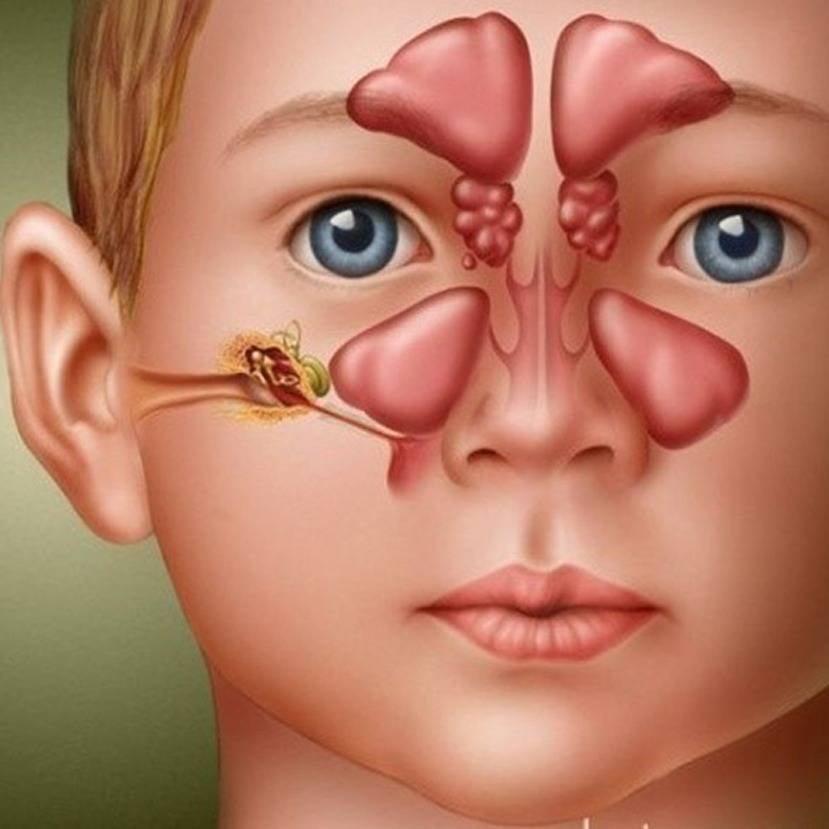
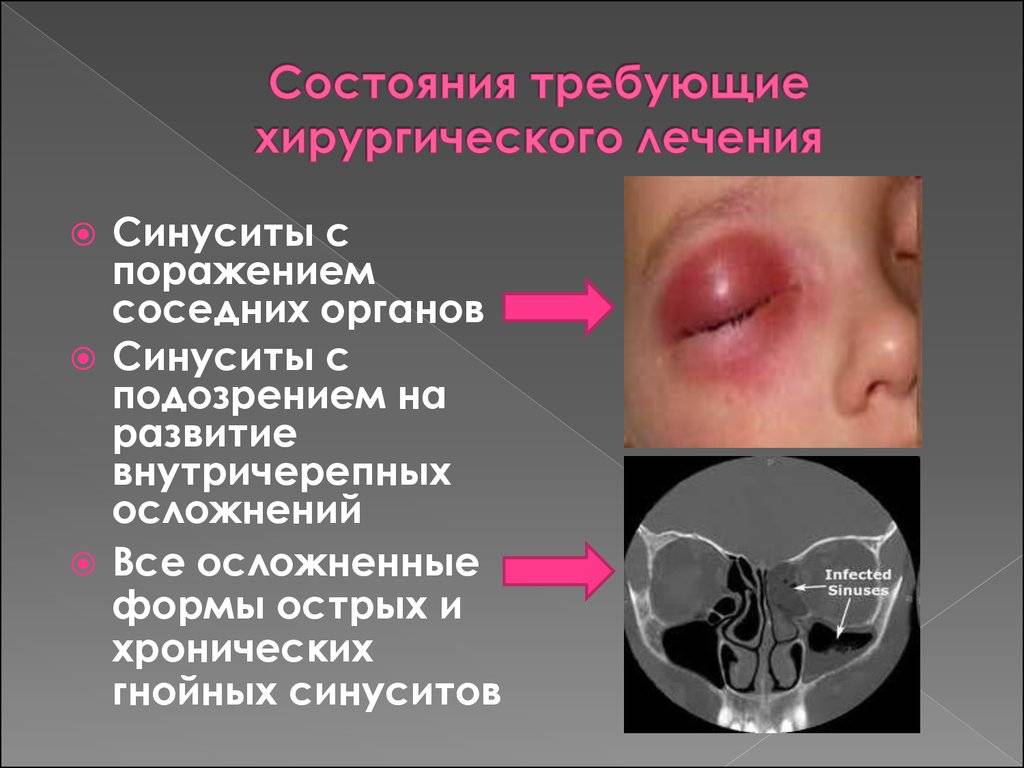
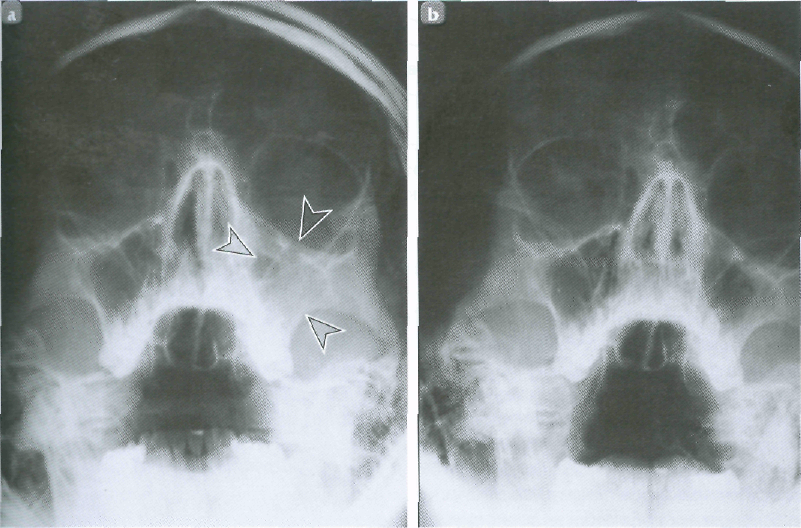
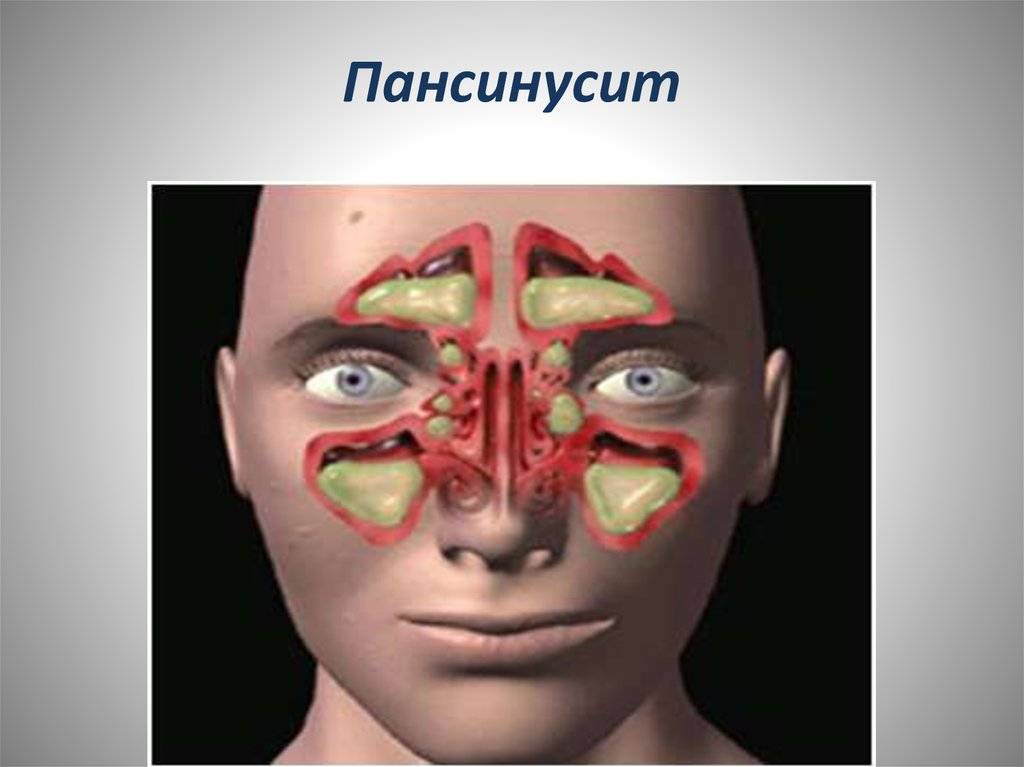
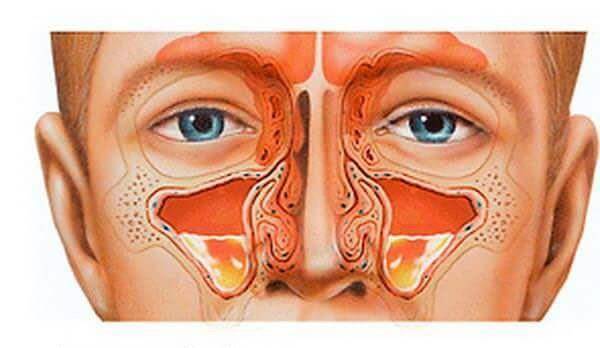
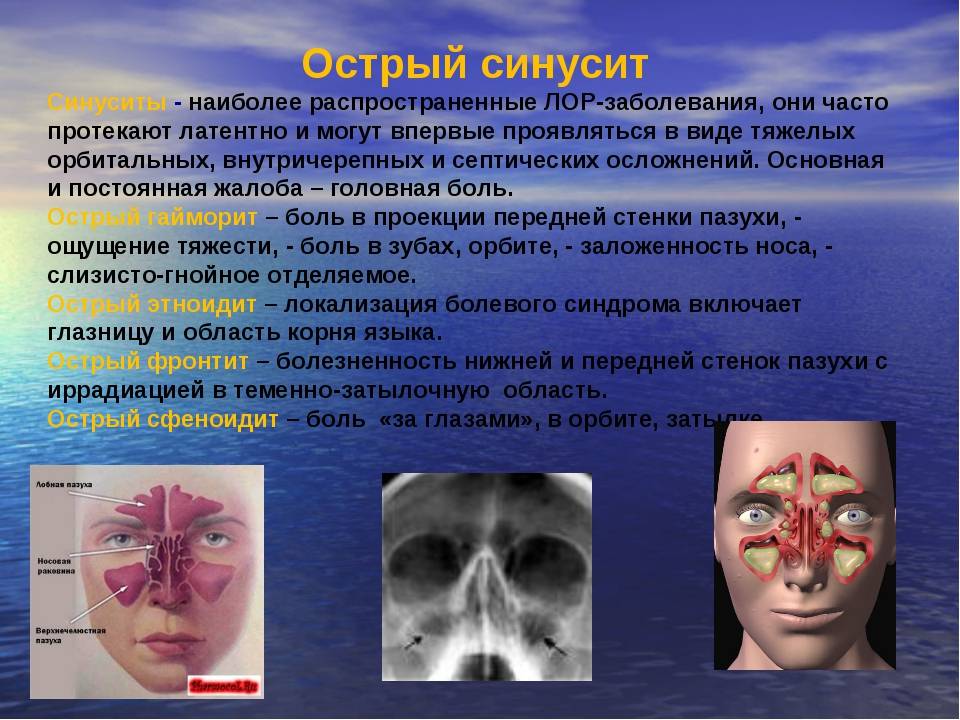
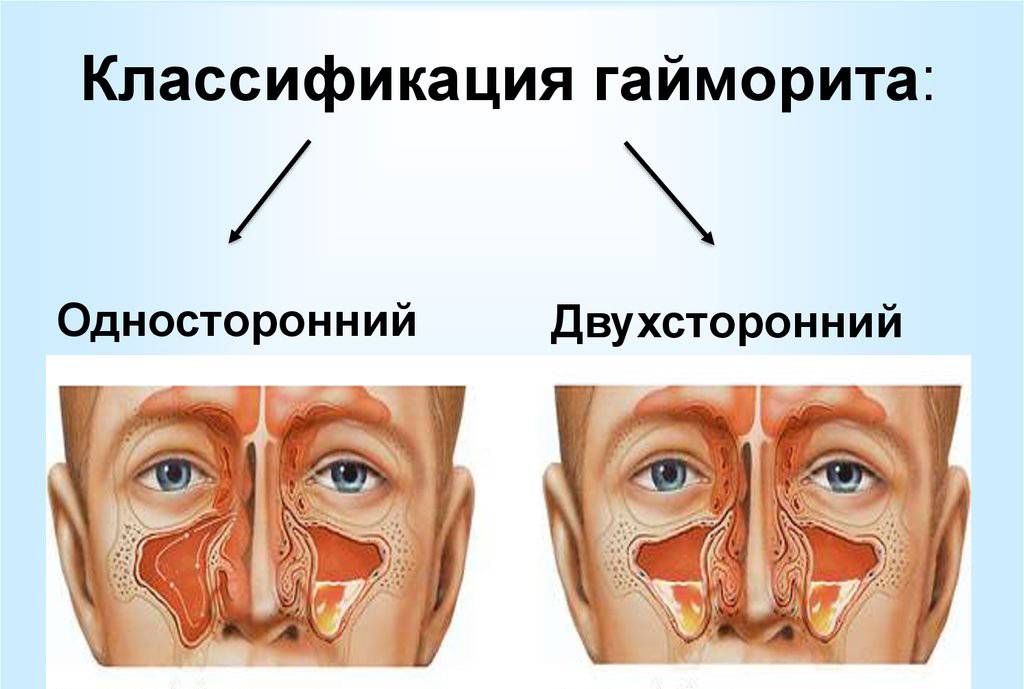
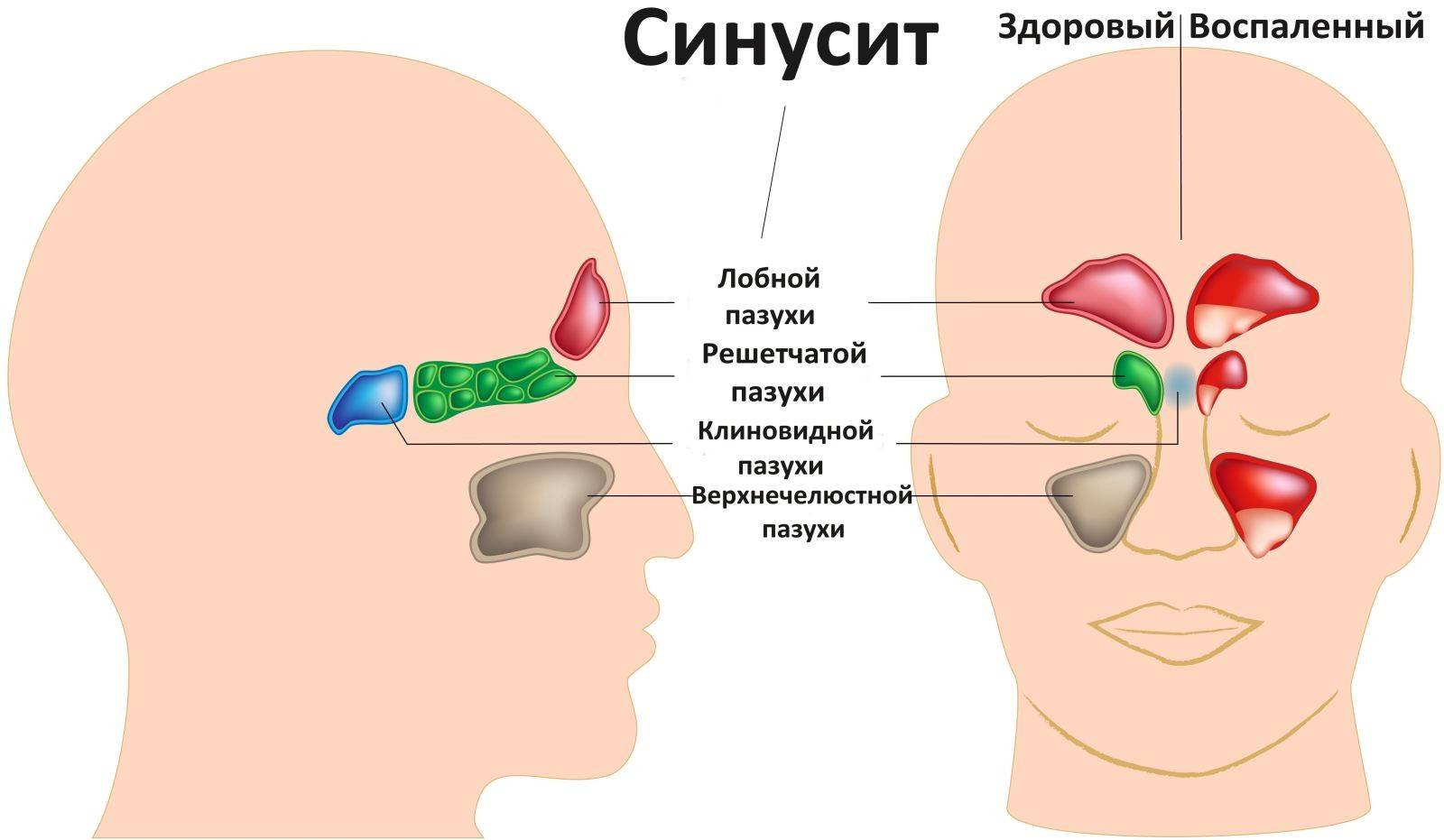
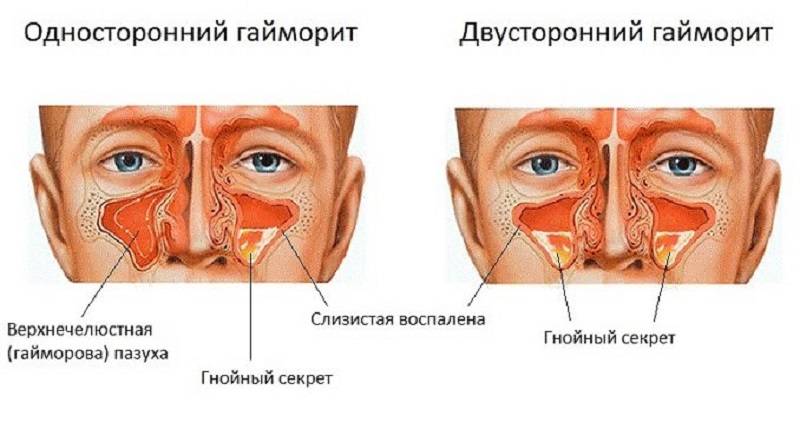
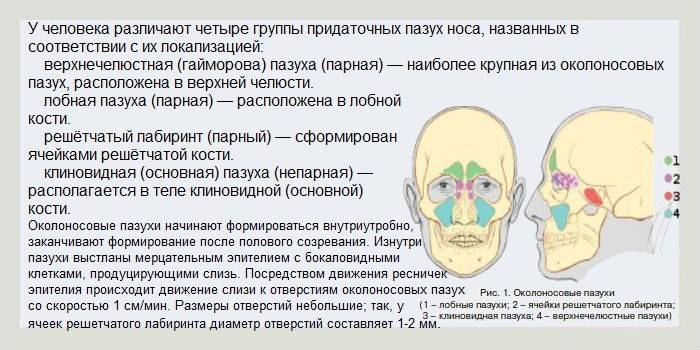
Разновидности
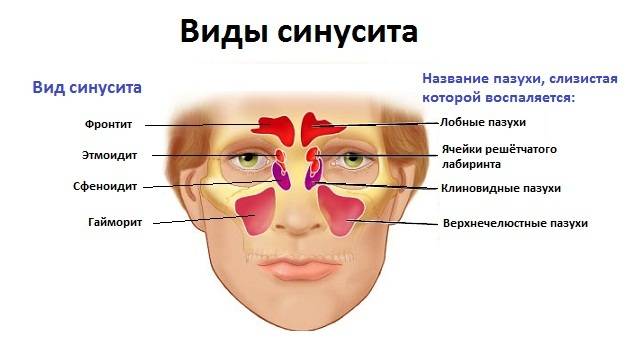
Заболевание в зависимости от причины возникновения делится на следующие виды:
- Риногенный. Причинами появления служат: грибковые или инфекционные расстройства, насморк. Заболевание начинается в области носа, затем воспаление переходит на верхнечелюстную часть.
- Гематогенный. Фактором формирования служит очаг воспаления. Инфекция проникает в нос вместе с потоком крови.
- Травматический. Возникает после перелома верхней челюсти.
- Вазомоторный. Нарушение реакции организма на переохлаждение, неприятный запах или другие раздражающие факторы.
- Одонтогенный. Влияние патологических микроорганизмов на пораженный участок верхней челюсти. Может являться осложнением после пломбирования или удаления зуба.
- Аллергический. Возникает вместе с аллергическим ринитом.
Классификация по характеру протекания болезни:
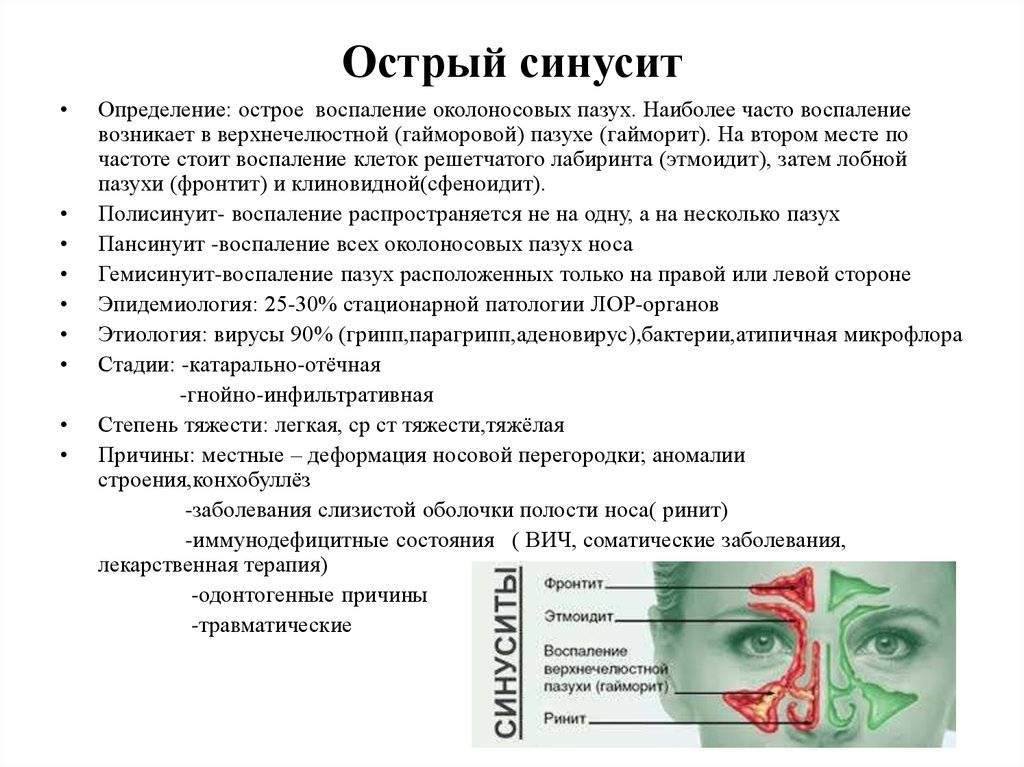
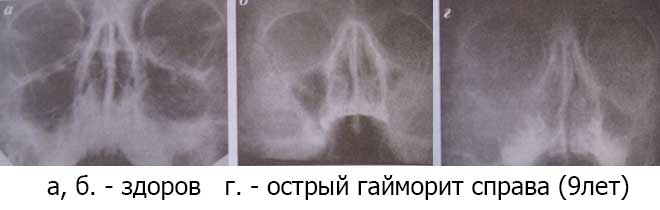
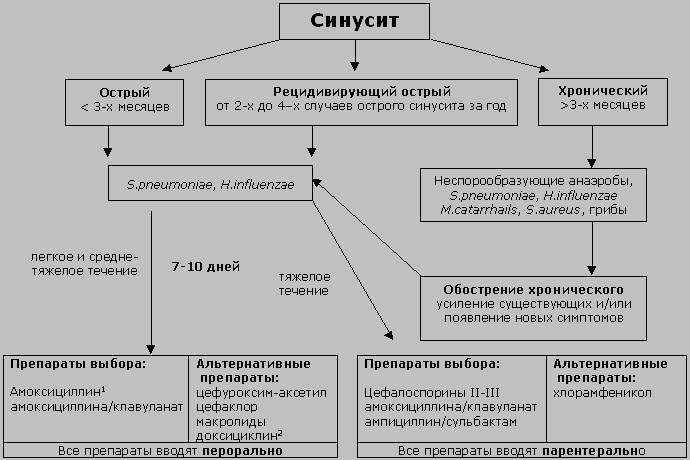
- Острый. Может развиваться в течение 8 недель (подразделяется на острый двусторонний и односторонний).
- Хронический. Имеет постоянный характер.
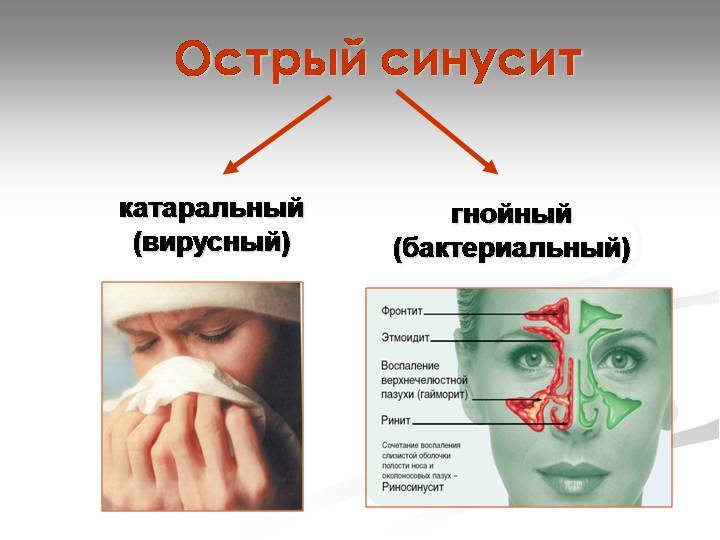
Острый гайморит делится на 2 вида:
- Катаральный (экссудативный). По симптомам схож с насморком. Выражается заложенностью носа и обильными выделениями. Заболевание либо завершается выздоровлением, либо переходит в гнойную стадию.
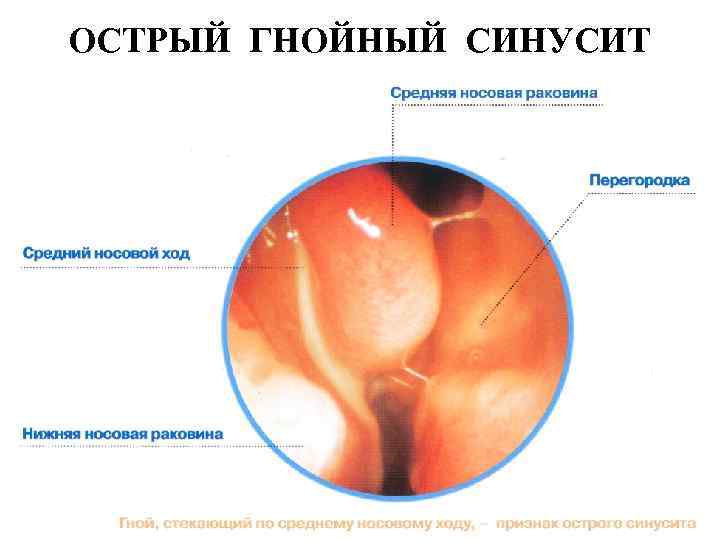
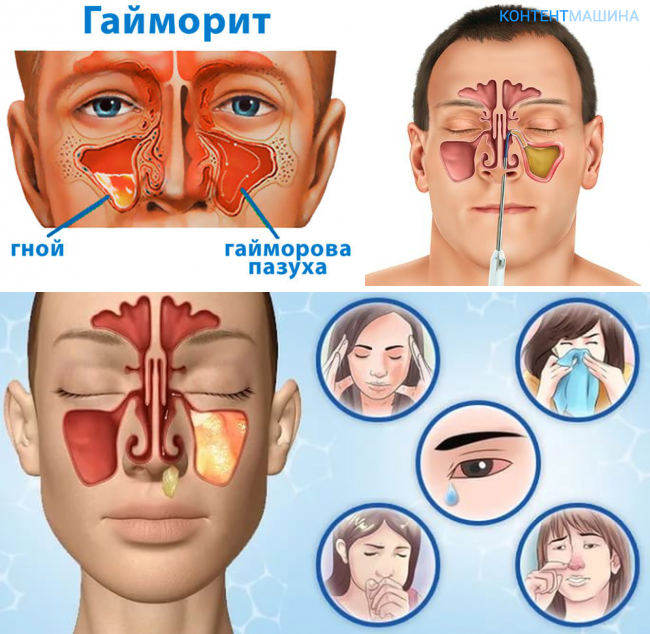
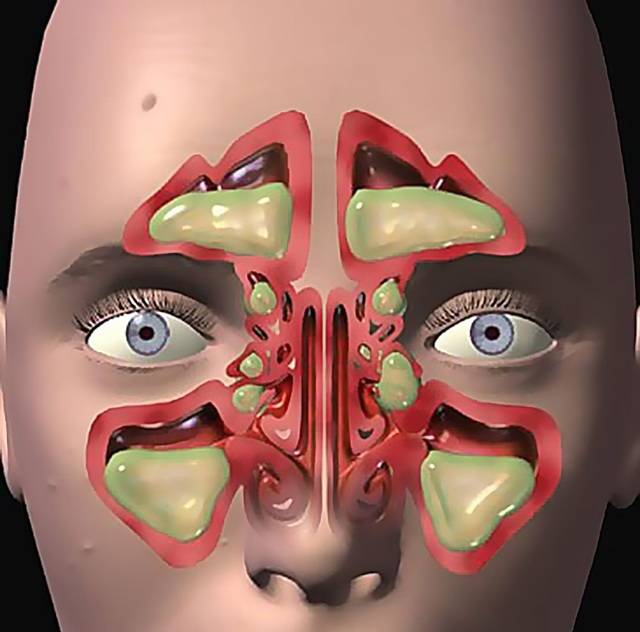
- Гнойный. Скопление гнойного содержимого в верхнечелюстных пазухах. Самочувствие пациента ухудшается (по сравнению с катаральной формой), возникают головные боли.
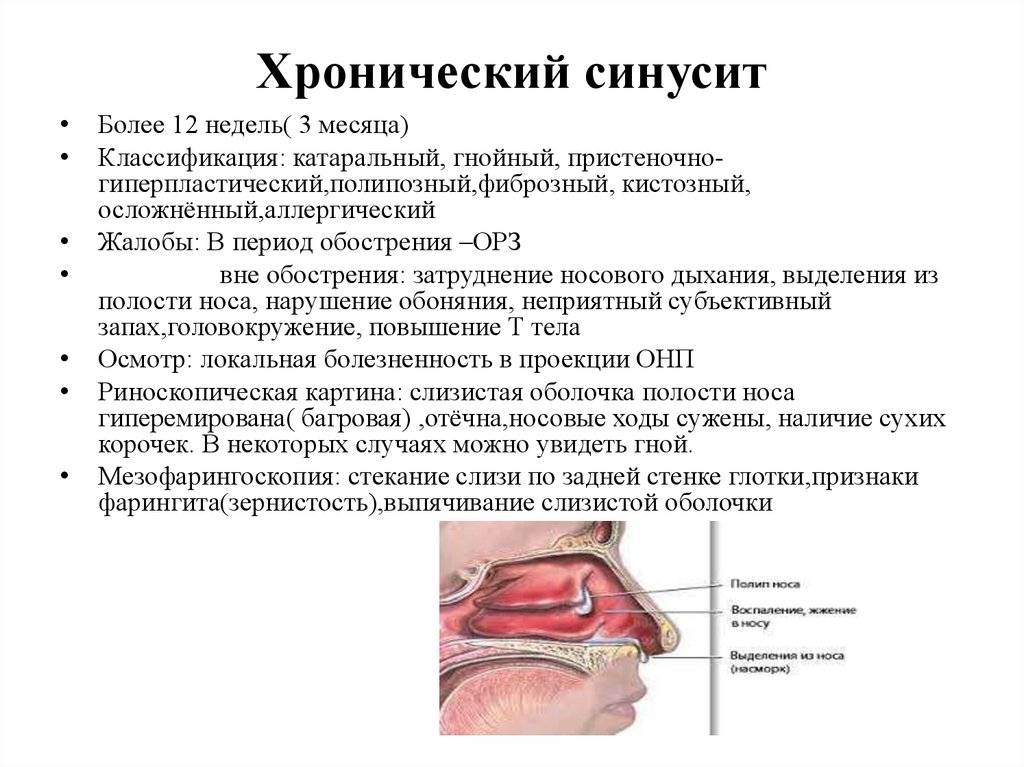
Классификация хронического синусита:
- Катаральный. Отечность слизистой гайморовых пазух.
- Полипозный. Разрастание полипов в пазухе.
- Кистозный. Возникает вследствие кистозных новообразований.
- Гнойный гайморит. Периодические обострения с гнойными выделениями.
- Смешанный. Проявление нескольких видов заболевания.
Хроническая форма болезни делится на 3 вида:
- двухсторонний верхнечелюстной синусит;
- правосторонний;
- левосторонний.
Например, правосторонний верхнечелюстной синусит развивается только в правой пазухе носа.
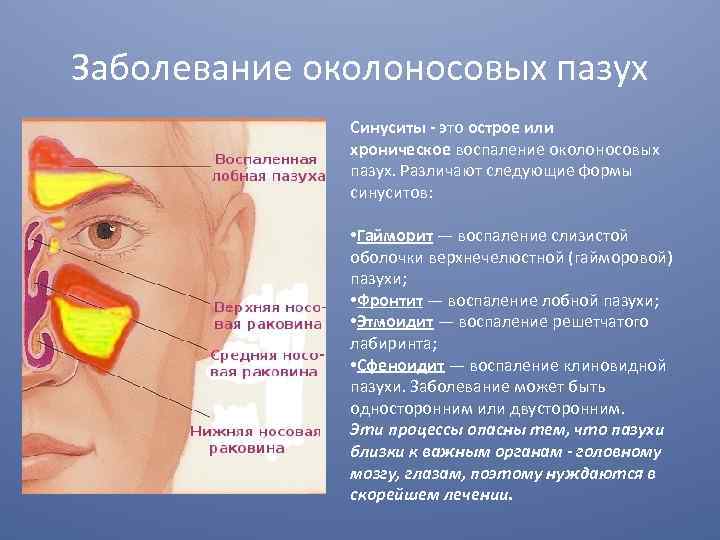
Острые и хронические синуситы – что это
Острые синуситы у детей провоцируются вирусами (90%). У взрослых воспаление верхнечелюстных пазух вызывается в большинстве случаев бактериальной флорой:
- Пневмококк;
- Гемофильная палочка;
- Золотистый стафилококк;
- Катаральная моракселла
Гнойный синусит провоцируется присоединением синегнойной палочки, протея. Форма развивается на месте разрушения тканей острым или хроническим процессом при ослаблении защитных систем.
Постоянная мутация вирусов приводит к персистенции в человеческой популяции новых возбудителей заболевания. При эпидемии гриппа среди детей резко повышается количество синуситов (верхнечелюстных, лобных).
Что такое риносинусит
Современные особенности течения воспалительных заболеваний верхних дыхательных путей редко сопровождаются моноформами. Инфицирование слизистых оболочек носоглотки, трахеи, горла, придаточных пазух приводит к формированию смешанной патологии – ларинготрахеит, трахеобронхит, риносинусит. Сочетание прослеживается чаще при вирусном поражении верхних дыхательных путей. Вирионы паразитируют во всех органах дыхания.
Учитывая нарастание патологии, Европейский меморандум четко определяет, что такое острый риносинусит – воспалительное заболевание слизистой оболочки носа и придаточных пазух носа с длительностью симптомов менее 12 недель и наличием более 2 признаков:
- Выделения из носа, назальная обструкция;
- Потеря обоняния, лицевая боль;
- Ночной кашель, бесцветное отделяемое из носовой полости.
На практике прослеживается увеличение частоты возникновения симптомов острого синусита у жителей стран с загрязненным воздухом и сырым климатом. В России значительно повышается частота заболевания в зимнее время
Исследования показали, что взрослый человек в среднем переносит 3-5 эпизодов вирусной инфекции, среди которых осложняется синуситом 0,5-2% случаев. Интерес для ученых представляет повышение заболеваемости гаймороэтмоидитом летом при купании людей.
В литературе постепенно накапливаются факты встречаемости воспалительных заболеваний придаточных пазух провоцируемых хламидиями. Возбудители выявляются при хронических ларинготрахеитах, аденоидитах с частотой около 20%.
Исследования продолжаются, но достоверных фактов относительно влияния данного патогена на развитие синусита не накоплено.
Хронический синусит – что это такое
Хронический синусит – это воспаление придаточных пазух носа продолжительностью более 12 недель с периодическими симптомами (при обострении).
Иммунологические изменения в организме при хламидийном синусите выявлены недостаточно. Есть информация относительно угнетения местного иммунитета в местах обитания возбудителей. Хламидии индуцируют иммунодефициты, которые способствуют длительному персистированию микроорганизма, присоединению к воспалению дополнительной флоры. Иммунодефициты при хламидиозе провоцируют генерализованные формы заболевания, при которых антибиотики малоэффективны.
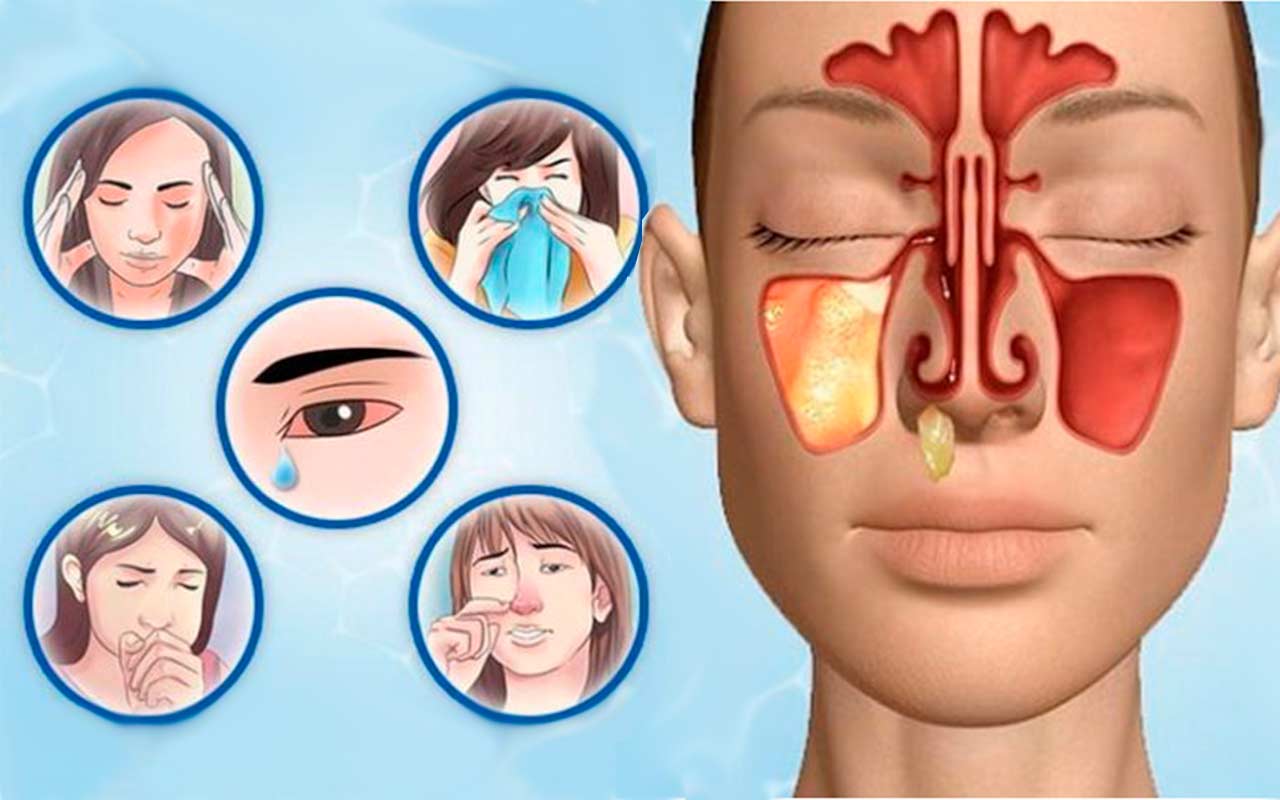
Симптомы и признаки двухстороннего синусита
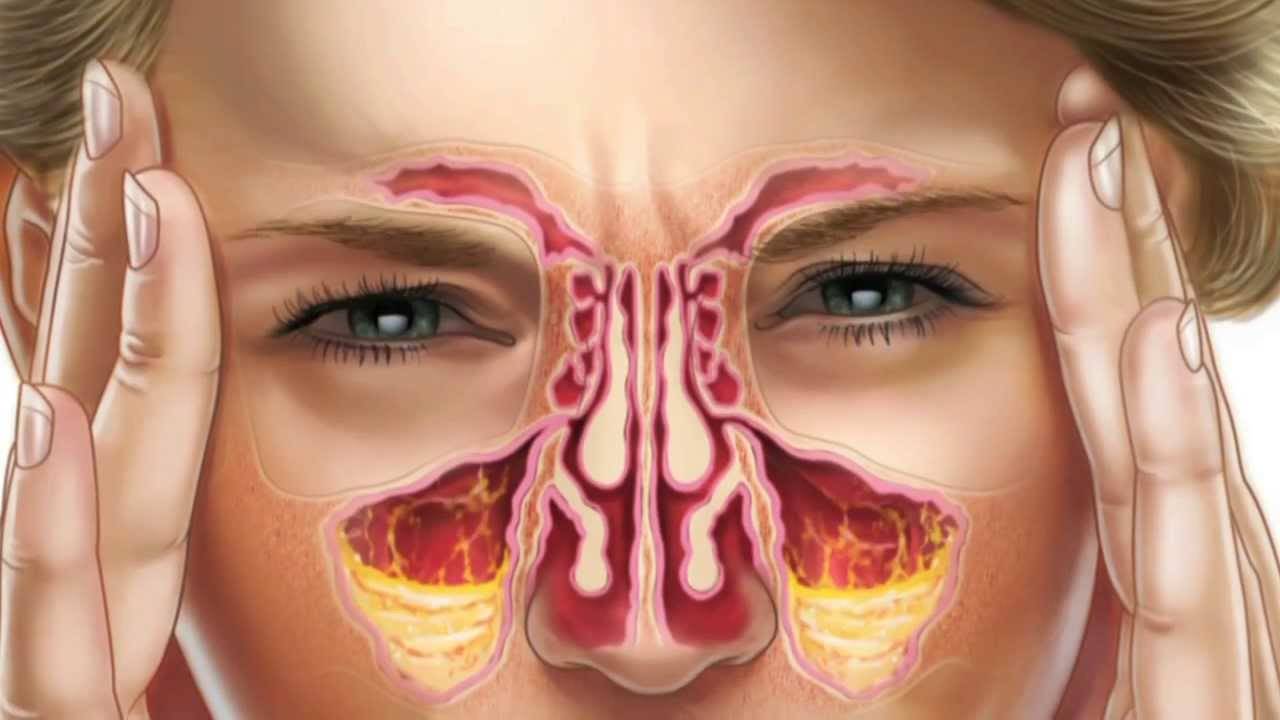
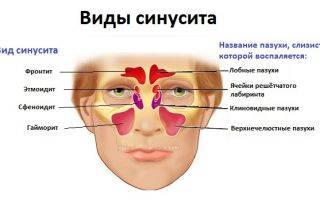
Симптомы двухстороннего синусита напрямую связаны с воспалением и скоплением слизи в пазухах. Человек жалуется на неприятные ощущения и боль в области лица (ее можно четко ощутить при дотрагивании к коже). При двухстороннем верхнечелюстном синусите наблюдается боль по обеим сторонам от носа, которая зачастую отдает в зубы. При фронтите боль локализуется над бровями и в висках, при сфеноидите – между глаз, а при этмоидите – в голове, глазах, затылке.
Вообще, головная боль – частый спутник любой формы синусита, так как пазухи расположены близко к мозгу.
Полезно: различить вирусное заражение от бактериального помогает длительность и тяжесть синусита. Симптомы при ОРВИ достигают своего пика примерно на 3 день, а к концу недели уже стихают. При бактериальном поражении облегчение не наступает, если не начать адекватную антибактериальную терапию.
К другим важным признакам двухстороннего синусита относятся:
- «забитый» нос;
- слизистые или гнойные выделения;
- ухудшение обоняния;
- отек и покраснение на лице.
Общее состояние больного – плохое. Присутствует усталость, слабость, потеря аппетита. Температура часто переваливает за 38°. Недуг может сопровождаться болью в горле и кашлем. При развитии осложнений страдает зрение и слух.
Аллергический синусит отличается чиханьем, зудом в носу, слезливостью глаз. Также наблюдаются ринорея, неприятные ощущения в носу и придаточных пазухах.
Профилактика острого синусита
Профилактику заболевания советуют начать с качественного лечения прочих недугов. Простуды, насморки и разновидности гриппа, пущенные на самотек, запускают процесс формирования острого синусита.
Кашель и насморк без проявления прочих симптомов достаточно лечить дома. Консультация с терапевтом по поводу методики лечения лишней тоже не будет.
Регулярный обследования у стоматолога обязательны. Стоматит и пульпит, вовремя не остановленные, являются угрозой для гайморовых пазух и чреваты воспалением последних.
Легкие признаки простуды, беспокоящие более двух дней – повод обратиться к лечащему врачу. Пускать болезнь на самотек нельзя.
Повышение иммунитета и состояния организма человека путем закалки, употребления в пищу овощей, фруктов, витаминных комплексов, понижает риск заболевания в целом и заболевания синуситом в частности.
Поход к ЛОРу при проявлении первых симптомов данного заболевания – самое мудрое решение.
Острый синусит – заболевание коварное. Невинная легкая форма легко поддается осложнениям. Чтобы вылечиться как можно быстрее, стоит узнать о недуге как можно больше. Это поможет предотвратить риски и сохранить здоровье.
Характерные причины
В основе гайморита могут лежать самые разнообразные причины.
Факторы риска
От данной патологии не застрахован никто. Однако некоторые люди значительно чаще сталкиваются с неприятным диагнозом — верхнечелюстной синусит.
Причины такой «избирательности» недуга сокрыты, по мнению медиков, в следующих предрасполагающих к возникновению болезни факторах:
- частые ОРЗ;
- аномалии строения структур носовой полости;
- снижение общего и местного иммунитета;
- хронические заболевания носоглотки;
- аллергическая настроенность организма;
- проблемы с зубами, обусловливающие частое лечение и удаление;
- вдыхание загрязнённого воздуха, вызванное профессиональной деятельностью.

К развитию синсита могут приводить проблемы с зубами
Причины возникновения
Говоря об источниках заболевания, врачи приводят следующий список патологий, которые способны лежать в основе его развития:
- Инфекции различного генеза (вирусные, бактериальные, грибковые);
- Воспалительные заболевания верхних зубов. Случайные повреждения стенки гайморовой пазухи при их лечении или удалении.
- Обострение воспаления в хронических очагах инфекции, в том числе аденоидит и тонзиллит.
- Травмы лица, с повреждением костей носа и стенок околоносовых пазух.
- Аллергические реакции различного происхождения (пищевые, респираторные, бытовые).

Обострение хронических болезней (например, ангины) может спровоцировать развитие синусита
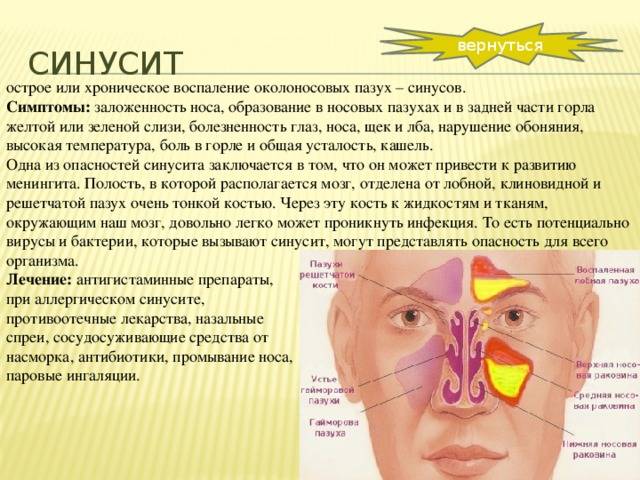
Лечение
Квалифицированное лечение может определить только опытный доктор-отоларинголог. Продолжительность курса терапии, а также назначение медикаментозных препаратов во многом зависит от возраста больного, сложности течения патологического процесса, а также многих других факторов.
Медикаментозная терапия подразумевает под собой применение местных сосудосуживающих препаратов, в частности, таких как Нафтизин или Санорин. При повышенной температуре применяются жаропонижающие лекарства. Если поражены две носовые пазухи болезнетворными микроорганизмами, то назначается антибактериальная терапия. При остром синусите дополнительно назначаются противоаллергические препараты.
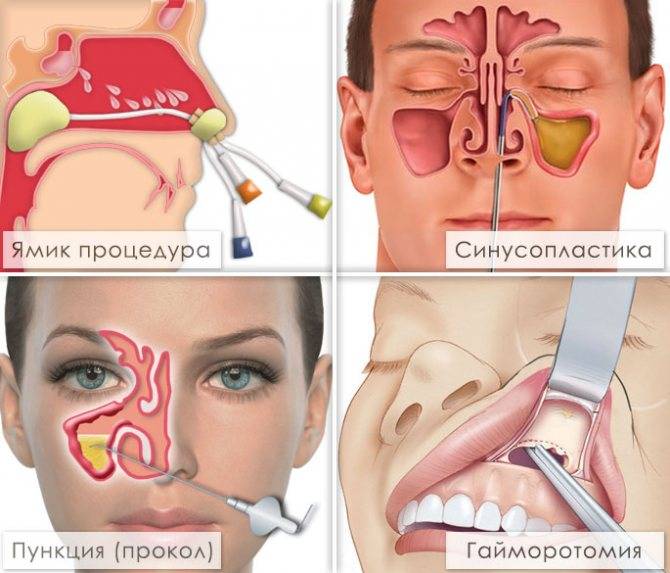
Если консервативные методы проведения терапии не принесли требуемого результата, то проводится лечение путем оперативного вмешательства. Оперативное вмешательство проводится путем прокола в условиях стационара.
Если прошла острая фаза болезни, то пациенту дополнительно назначаются методы физиотерапии. Также очень хороший эффект обеспечивает промывание носовых проходов. Для приготовления лечебного раствора потребуется достаточно теплая вода и небольшое количество соли. Хороший эффект дают растворы, изготовленные на основе морской воды.
В большинстве случаев при неосложненном течении патологического процесса больные могут проходить лечение на дому и периодически посещать доктора для проведения осмотров. Можно дополнительно проводить паровые ингаляции, понемногу добавляя в кастрюльку с горячей водой различные целебные ароматические масла. Очень хорошо помогает справиться с патологическим процессом и облегчить дыхание ментол, который дополнительно увлажняет пересушенную слизистую носа.
На ночь желательно делать теплые ножные ванночки. Для приготовления таких ванночек в теплую воду можно понемногу добавлять сухой горчичный порошок. Пропаривание ног помогает качественно устранить отечность слизистых носа и облегчить течение заболевания.
Как лечить хронический синусит –
Если у вас хронический верхнечелюстной синусит – лечение также нужно начинать с определения причины и источника инфекции. Пациенты, которые попадают на лечение с гнойным и полипозным синуситом, как правило, всегда тяжелые. Это пациенты с длительным опытом самолечения и применения антибиотиков. Многих из них потом приходится отправлять на радикальную гайморотомию в условиях стационара, но в ряде случаев могут быть использованы и более щадящие методики.
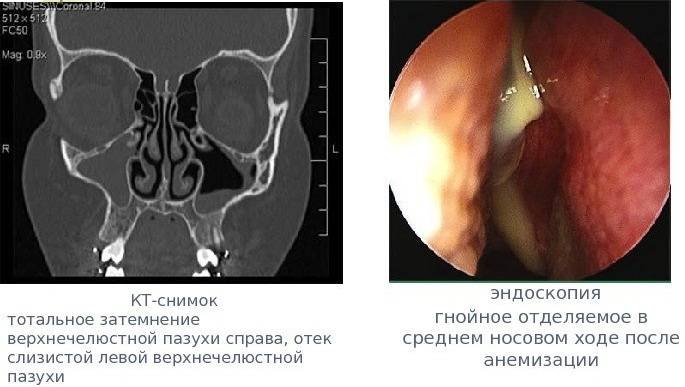
Современные методы диагностики хронического синусита – это КТ или эндоскопическая эндоназальная гаймороскопия. Что касается методов лечения – это по прежнему промывание пазух при помощи синус-катетера ЯМИК и антибиотикотерапия, которые в большинстве случаев дополнены хирургическими методиками – такими как эндоскопическая эндоназальная гайморотомия или радикальная гайморотомия.
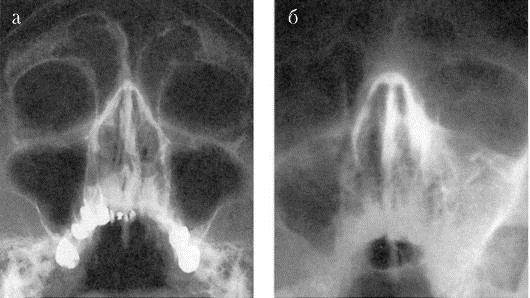
Компьютерная томография (КТ) – на диагностическом этапе важно сделать КТ и оценить состояние слизистой оболочки пазухи, есть ли воспалительные очаги у верхушек корней 5-6-7 верхних зубов с этой стороны, насколько качественно запломбированы корневые каналы в этих зубах. Иногда бывает, что верхушки корней расположены сразу под слизистой оболочкой гайморовой пазухи
В этих случаях инфекция из плохо запломбированных корневых каналов напрямую воздействует на слизистую оболочку пазухи, без образования традиционного воспалительного очага в области верхушки корня зуба.
Но в ряде случаев это может приводить и к развитию воспалительного очага в виде кисты, которая проникает в гайморову пазуху и заполнена гноем. Как мы говорили выше – диагностировать такие кисты можно только вне периода обострения (когда пазуха не заполнена гноем), при помощи КТ или эндоскопической гаймороскопии.
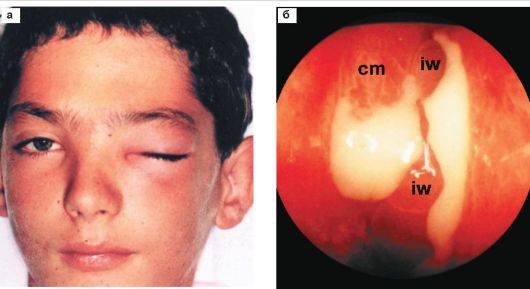
Эндоскопическая эндоназальная гаймороскопия – в ряде случаев важно сделать диагностическую эндоскопическую гаймороскопию – она делается через нос при помощи тонкого гибкого зонда с видеокамерой. Это позволяет посмотреть пазуху изнутри (определить наличие полипов и степень поражения пазухи, и т.д.), а также решить вопрос о необходимости расширения соустья между пазухой и полостью носа
В прайсе эта услуга может также называться «Диагностической эндоскопией гайморовых пазух», а ее стоимость в среднем составит около 2000 рублей за 1 пазуху.
Проведение эндоскопическую гаймороскопии:
Комментарий к видео – в пазухе хорошо визуализируются верхушки трех корней 7 зуба, которые просвечивают сквозь слизистую оболочку, а также киста размером до 1 см (имеющая округлую форму и желтый цвет), заполненная гноем. Эндоскопическая гаймороскопия проводится под местной анестезией.
Хирургические методики лечения (гайморотомия) –
1) Эндоскопическая эндоназальная гайморотомия – по результатам диагностической гаймороскопии (при наличии в пазухе полипов, инородных тел и т.д.) – назначается эндоскопическая щадящая гайморотомия с использованием аппарата «шейвер». Этот аппарат позволяет выскоблить полипозные разрастания из пазухи, предотвратив необходимость проведения полноценной гайморотомии в условиях стационара. В процессе этой операции также проводится и расширение соустий, которые улучшат отток из пазухи (это значительно снизит риск новых обострений хронического синусита). Операция проводится под общим обезболиванием.
2) Радикальная гайморотомия – проведение радикальной гайморотомии показано при поражении большей части слизистой оболочки верхнечелюстной пазухи (при ее необратимых изменениях). Если эндоскопическая гайморотомия делается через нос и является достаточно мягкой процедурой, то радикальная гайморотомия требует проведения разреза в полости рта и создание «окошка» в костной ткани в проекции корней 5-6-7 зубов. Через это окошко удаляется измененная необратимо-измененная слизистая оболочка, выскабливаются полипы, удаляются инородные тела (фрагменты зубов или пломбировочный материал).
При этом обратимые отечно-инфильтративные изменения слизистой оболочки пазухи – не являются показанием для ее радикального удаления. Т.е. при хроническом катаральном синусите, конечно, нет необходимости проводить радикальную гайморотомию. Вообще в настоящее время с появлением возможности проведения эндоскопических операций с использованием шейвера – необходимость проведения радикальной гайморотомии стала значительно ниже. Но эта радикальная методика действительно бывает необходима в сложных ситуациях, например, когда хронический синусит наблюдается на фоне ороантрального сообщения (свища между пазухой и полостью рта).
Лечение
В большинстве случаев лечение синусита у детей проводится амбулаторно. Подбор медикаментов для него осуществляется на основании результатов анализов, полученных ранее при комплексной диагностике малыша. Сама же терапия может включать медикаментозные средства, физ. процедуры, а в некоторых случаях и народные средства. Давайте рассмотрим их более детально.
Медикаментозным способом
Терапия при синусите у детей всегда проводится комплексно. При ней обычно назначают такие препараты:
- Антибиотики, если инфекция имеет бактериальную природу. Нередко в рамках терапии синусита используют антибиотики широкого действия, в том числе, Ампициллин и Аугметин, выпускаемый в виде сиропа. При болезнях вирусной природы такие средства не применяются.
- Сосудосуживающие средства, в том числе, детские капли и спреи для носа. Эта группа препаратов позволяет нормализовать дыхание ребенка.
- Антигистаминные препараты. Такие средства чаще всего назначают при подозрении на аллергическую природу синусита.
Также нередко при лечении такого недуга используют физ. терапию. Она может предусматривать сеансы УВЧ, специальные прогревания, а также ингаляции.
Сроки лечения синусита могут варьироваться, чаще всего они составляют несколько недель. Продолжительность терапии зависит от общего состояния ребенка, а также точности диагностики причины заболевания.
Народными средствами
Лечение синусита у детей народными средствами желательно проводить наряду с общей медикаментозной терапией. Такой подход поможет вам справиться с заболеванием, спровоцированным микробами, вирусами или аллергенами, а также избежать возможных осложнений при неправильном лечении. Наиболее же эффективными средствами при лечении синусита у детей будут:
- Дыхательная гимнастика и массаж лица. Эти методы дадут возможность прогреть носовые пазухи и обеспечат более легкий отход мокроты из пораженных пазух.
- Ингаляции. Проводить их можно с пятого дня заболевания. Для приготовления таких ингаляций лучше всего взять по одной столовой ложке шалфея, ромашки и календулы, залить все литром горячей воды, закипятить смесь и дать ребенку подышать ее парами 10-15 минут.
- Солевые полоскания. Это единственный вид полосканий при синусите, который можно проводить в домашних условиях. Готовить раствор для таких полосканий очень просто. Нужно добавить в стакан горячей воды ложку поваренной соли, проследить за тем, чтобы она полностью растворилась в воде, подождать, пока эта вода остынет, а затем промывать полученным раствором нос ребенку 3-5 раз в день.
- Прогревания. Этот метод следует использовать только по рекомендации врача и применять его только при тех формах гайморита, которые не сопровождаются отделением гноя. Для прогреваний можно использовать теплый рис, вареные яйца или же песок, их нужно будет подогреть и завернуть в плотную ткань, затем же приложить все это к коже возле носа.
Только так вы сможете вовремя предотвратить развитие осложнений и получить правильное лечение.
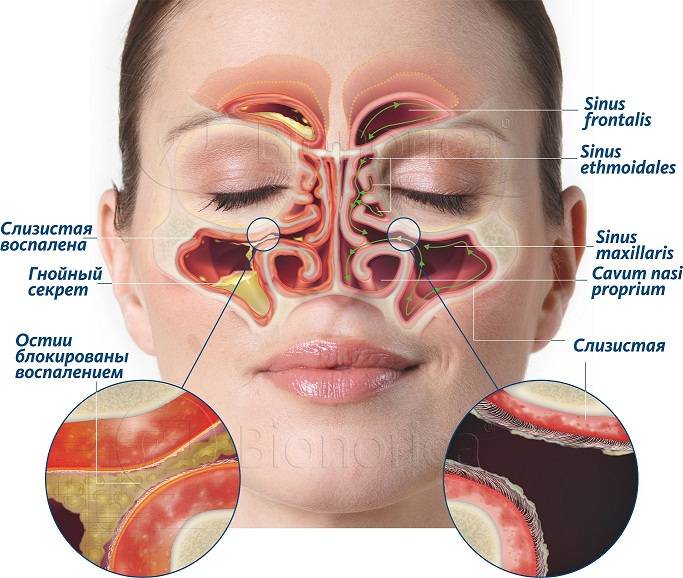
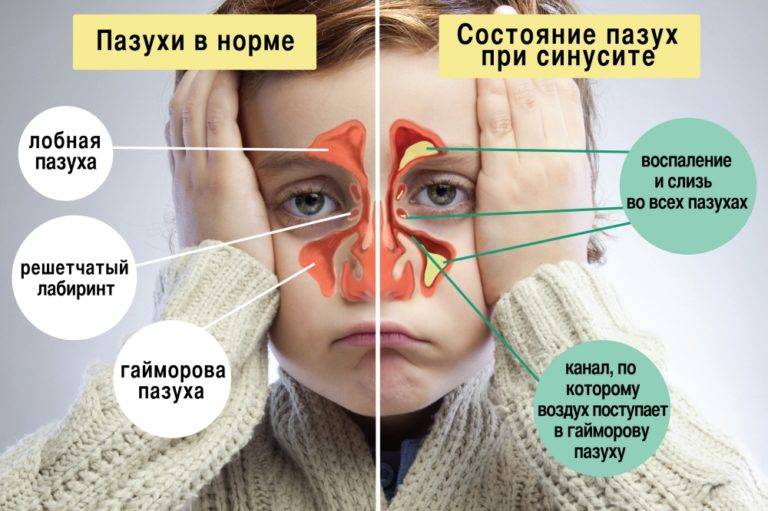
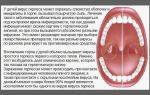
Симптомы синусита
Признаки
синусита
зависят от того, какая именно пазуха воспалена. В целом клиническая картина
всех синуситов состоит из нескольких постоянных и переменных симптомов.
- БольБоль может иметь разную
интенсивность в зависимости от остроты процесса и степени выраженности
воспалительного процесса. В некоторых случаях ощущается чувство тяжести,
распирания в области пораженной пазухи. При большинстве синуситов больные
жалуются на головную боль. При гайморите она может локализоваться в области
щеки или за глазницей, иррадиировать в верхнюю челюсть. При фронтите неприятные
ощущения сконцентрированы в области лба.
Для боли при синусите характерно
усиление при кашле, чихании. В положении лежа она, напротив, стихает. - Заложенность
носа
При острых синуситах затруднение
носового дыхания связано с воспалительным отеком, при хронических — с
гиперплазией слизистой, образованием полипов. При одностороннем процессе второй
носовой ход остается проходимым, при двустороннем синусите, поражении
нескольких пазух возможно попеременное закладывание носа. Заложенность носа
вызывает изменение голоса (ринофония), делая его «гнусавым». Длительное
снижение воздухообмена приводит к хронической гипоксии головного мозга. - Ринорея
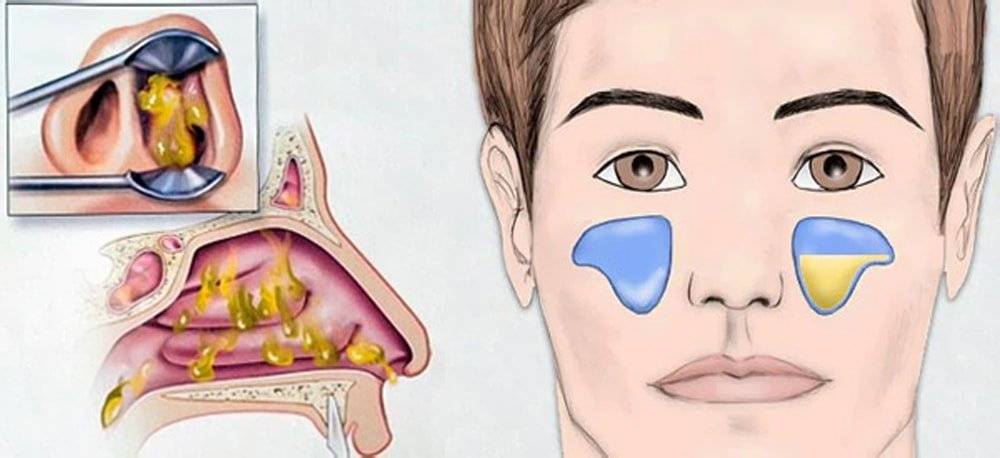
Отделяемое из носа может быть
довольно обильным, особенно при вирусных, аллергических синуситах, а может быть
скудным, что часто встречается при хронических процессах. Характер отделяемого
зависит от причины заболевания. При бактериальных инфекциях оно гнойное, при
вирусных и асептических — серозно-слизистое. При гнойном синусите в носу ощущается
неприятный запах, являющийся патогномоничным симптомом заболевания. - Лихорадка
При остром синусите повышение температуры тела
отмечается практически во всех случаях и может быть значительным. При хроническом синусите лихорадка
обычно субфебрильная или отсутствует вовсе. - Нарушение
самочувствия
Вялость, утомляемость, плохой
аппетит при синуситах связаны с общей интоксикацией, которой сопровождается
воспалительный процесс, а также с кислородным голоданием, возникающим из-за
затрудненного носового дыхания. - Кашель
и сухость в горле
Отделяемое из пазух носа стекает по
задней стенке глотки, особенно в положении лежа, то есть, во время сна. Это
вызывает рефлекторный кашель и чувство першения в горле. - Снижение
обоняния
Нарушения обоняния обычно происходит
при длительно протекающем хроническом
синусите из-за атрофии рецепторных клеток.
Острые и
хронические синуситы имеют разное течение и клинические
особенности. При остром симптоматика более выражена, хотя встречается латентный синусит, симптомы которого
практически незаметны (чаще в раннем детском возрасте). Особенно яркая
клиническая картина отмечается при остром гнойном синусите, симптомы которого не оставляют сомнений
в диагнозе. Симптомы
катарального синусита также довольно яркие, но обычно не вызывают столь
выраженного нарушения самочувствия.
Признаки
хронического синусита у взрослых имеют стертый характер,
на первый план выходят заложенность носа и симптомы хронической интоксикации.
Обострения хронического синусита выглядят так же, как и острое воспаление.
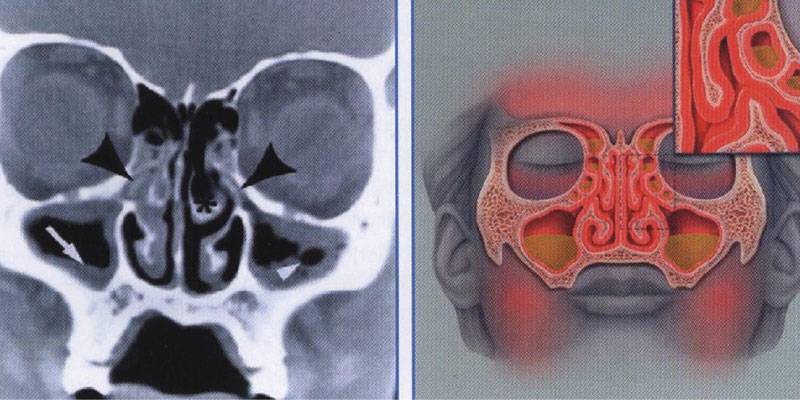
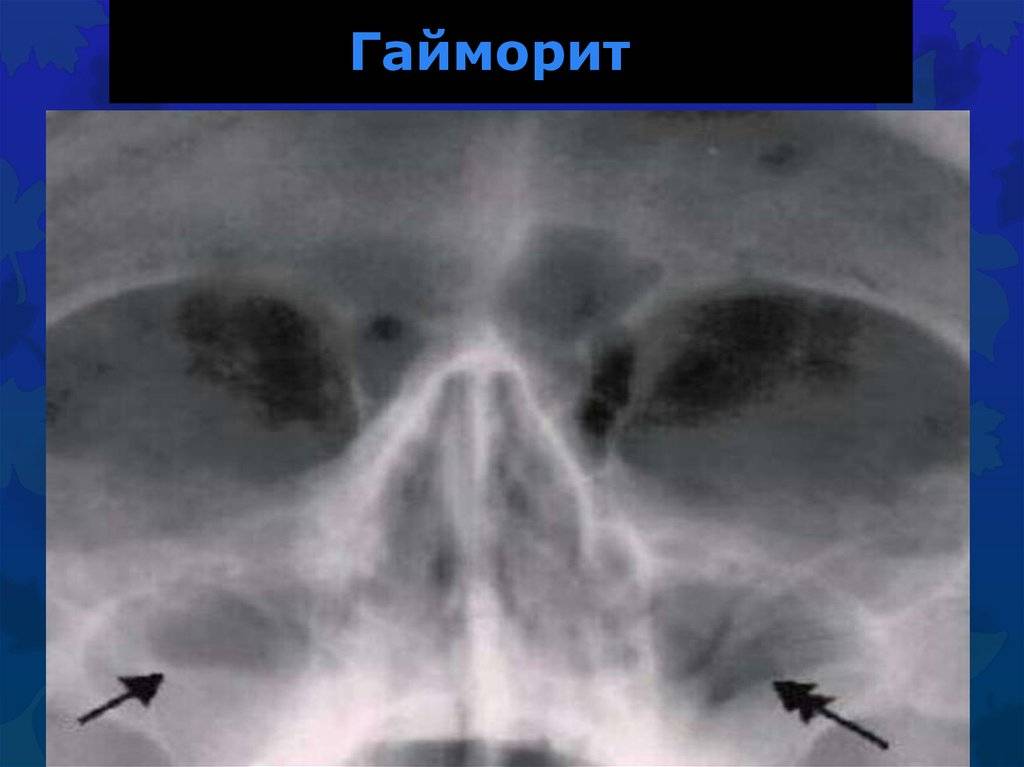
Диагностика синуситов верхнечелюстных пазух
Любой специалист-отоларинголог без труда способен определить гайморит, но для уточнения диагноза больному все-таки придется пройти несколько исследовательских процедур. Прежде чем направлять пациента на диагностику, врач ознакомится с его историей болезни и попытается найти причины болезни
Кроме того, для успешного лечения недуга немаловажно уточнить характер его течения – хронический или острый. Для этого выясняют степень интенсивности симптомов
Диагностика верхнечелюстного гайморита подразумевает использование инструментальных методов исследования:
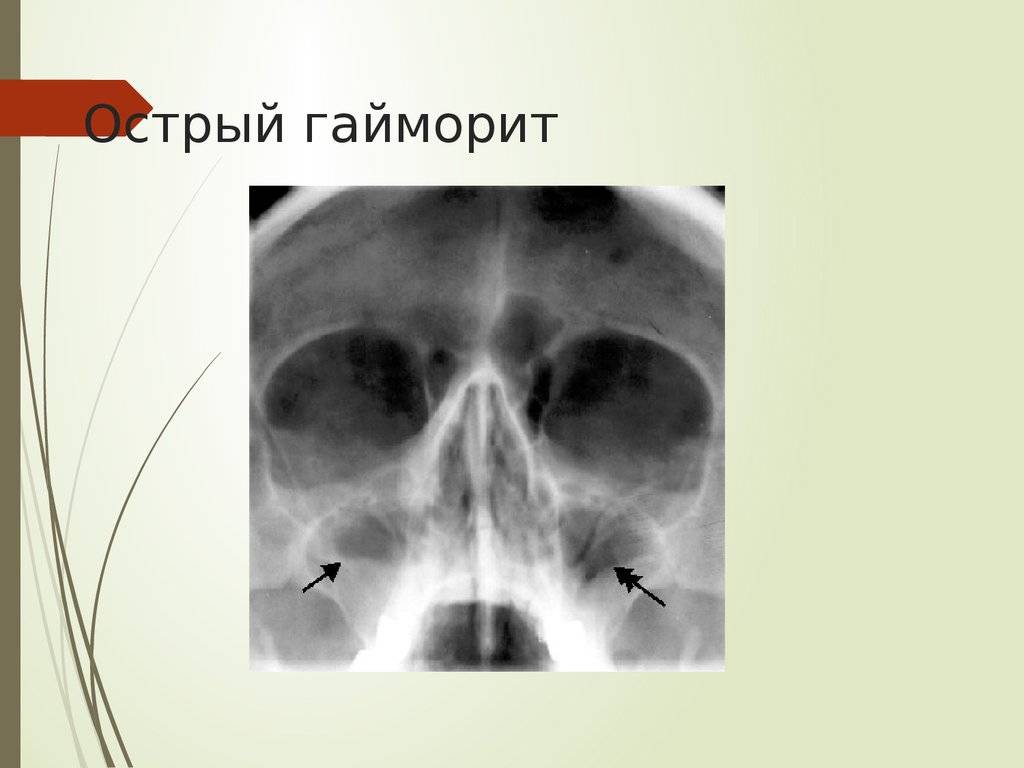
- рентгенография;
- магнитно-резонансная томография;
- риноскопия;
- эндоскопия носовой полости;
- УЗИ;
- пункция.
Помимо лор-обследования пациентам обычно рекомендуют получить консультацию стоматолога о состоянии верхней челюсти и зубов на ней. Лечение начинают только после результатов всех исследований, убедившись, что у больного именно острый верхнечелюстной синусит. В истории болезни врач расписывает оптимальную терапевтическую тактику, которая может подлежать корректировке в зависимости от индивидуальных особенностей организма и темпов выздоровления.