Этиология и патогенез
В качестве причины разрывов или трещин может выступать многократная форсированная рвота, сопровождающаяся повышением внутрижелудочного (или внутрибрюшного) давления, кардиоэзофагеальным спазмом. Предрасполагающие факторы: переполнение желудка; предшествующие хронические воспалительные заболевания верхнего отдела пищеварительного тракта (эзофагит, ХГ, язвы пищевода и кардиального отдела желудка); грубые диетические погрешности с употреблением алкогольных напитков.
Трещины и разрывы располагаются продольно, проникают глубоко, поражая в основном слизистую оболочку, реже — подслизистый и мышечный слои. Сопровождаются разрывом кровеносных сосудов и развитием острого пищеводно-желудочного кровотечения.
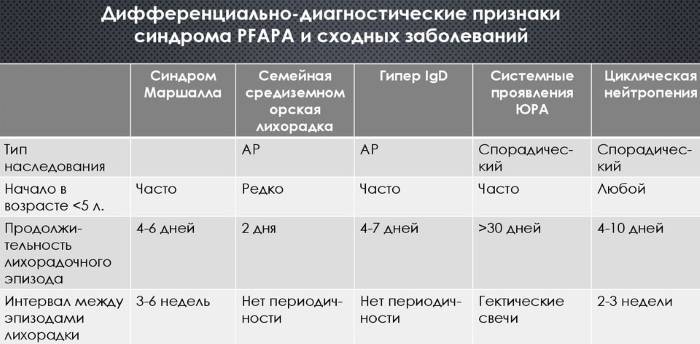
Признаки редкого синдрома Маршала у детей
Причины синдрома Маршала
Точные причины заболевания до сих пор неизвестны. Сейчас эту болезнь рассматривают как полигенный и мультифакторный недуг, основная роль в котором отводится генетически факторам, а также факторам среды и возможным особенностям реакции человека на инфекцию. У 10% больных синдромом Маршала наблюдается мутация гена MEFV, ответственного на продуцирование белка пирина. Как уже упоминалось, его функция сводится понижению воспалительного ответа посредством ингибирования активации и хемотаксиса нейтрофилов.
Вдобавок при этом недуге отмечается прирост сывороточных уровней интерлейкинов, в том числе и между приступами, что говорит о наличии перманентного вялотекущего субклинического воспаления. Но специфический агент, способный вызывать воспаление не выделен. Однако клинические исследования указывают на возможное участие таких патогенов:
- цитомегаловируса;
- вируса Эпштейн-Бара;
- вируса простого герпеса 1 и 2 типа;
- редких бактериальных агентов: микобактерии хелона, плазмодии, бруцеллы и боррелии.
 Микобактерии хелона – возможная причина синдрома Маршала
Микобактерии хелона – возможная причина синдрома Маршала
Причины
Даже при современном развитии медицины синдром Маршалла не изучен как следует. Причины этой патологии до сих пор точно не определены, поэтому предупредить недуг практически невозможно.
При этом заболевании у ребёнка периодически повышается температура тела до 40 градусов, наблюдается лихорадка и воспаление глотки, миндалин и полости рта. Болезнь проявляется периодично и человек может точно сказать, когда же будет следующий приступ. Однако предупредить такие приступы не представляется возможным, так как врачи прибегают только к симптоматическому лечению. Любая терапия, назначенная при синдроме Маршала, направлена на купирование симптомов болезни, но не способна предотвратить последующие приступы.
Хотя причины данной патологии до сих пор не известны, врачи выделяют несколько факторов, которые могут способствовать развитию болезни.
Латентная инфекция
Скрытая вирусная инфекция. Есть целый список вирусных латентных инфекций, которые долгое время никак себя не проявляют. Такие вирусы проникают в организм и накапливаются в особо чувствительных органах. Но данные инфекции обычно не проявляются периодически, так как развитие болезни провоцирует пониженный иммунитет или неблагоприятные условия окружающей среды.
К подобным вирусным инфекциям относят герпес. Носителем этого вируса является множество людей, но проявляется болезнь только при определённых условиях. Провоцирующими факторами могут стать – переохлаждение, снижение иммунитета или иная инфекция.
Хронический тонзиллит
Маленькие детки часто страдают ангиной. При ненадлежащем лечении болезнь быстро переходит в хроническую форму. Бактерии, которые населяют миндалины больного ребёнка, выделяют много токсических веществ, которые приводят к интоксикации организма. Высокая температура, воспаление слизистых и лихорадка могут быть ответом иммунной системы на воспаление.
Обострения хронического тонзиллита у деток дошкольников иногда протекают весьма тяжело. Наблюдается высокая температура, стоматит и гнойный налёт на гландах.
Сбой в работе аутоиммунной системы
Самой вероятной причиной синдрома Маршалла у детей называют аутоиммунные сбои. Болезни этой группы можно блокировать на какое-то время, но невозможно излечить. В таком случае иммунная система по неизвестным причинам начинает воспринимать свои клетки как чужие и борется с ними. Это приводит к стойкому повышению температуры и сильному воспалению. Что интересно, никаких видимых причин для такой реакции организма нет.
Осложнения

Синдром Маршала у детей обычно не влияет на умственное и физическое развитие. Если ребёнок регулярно наблюдается врачом и проходит соответствующее лечение, то осложнения бывают крайне редко. Но этот аутоиммунный недуг нередко сопровождается иными патологиями, которые тоже нарушают состояние ребёнка:
- Диарея. У маленьких детей лихорадка нередко протекает с сильной диареей и болями в животе. Это может быстро привести к обезвоживанию организма, при котором состояние малыша только усугубится.
- Нарушения состава крови. Чаще всего наблюдается нейтропения, при этом в крови значительно уменьшается количество нейтрофилов, что приводит к стойкому снижению иммунитета. Это не проявляется никакими симптомами, но на фоне такого состояния нередко развиваются грибковые и бактериальные инфекции. При тяжком течении нейтропении значительно повышается температура, нарушается работа сердца и наблюдается дрожание конечностей.
- Артрит. Это заболевание может развиться в том случае, если воспалительный процесс затронул суставы. Больному ребёнку тяжело двигаться, он становится раздражительным и плаксивым. Суставы у ребёнка могут покраснеть, стать отёчными и деформироваться. Артрит протекает с периодами обострения и ремиссии.
- Неврологические нарушения. Синдром Маршала нередко протекает с сильными головокружениями и обмороками. Такие расстройства могут быть как в период обострения, так и в период ремиссии.
При часто повторяющихся приступах иммунитет сильно понижается, что проявляется частыми болезнями. Дети с синдромом Маршала обычно имеют бледный и нездоровый вид.
Методы терапии
Методики лечения синдрома Маршала до сих пор являются острым предметом споров. Поскольку заболевание затрагивает маленьких детей, которые впоследствии его перерастают, то для коррекции состояния малышей применяются в основном консервативные, медикаментозные методы лечения. Хирургическое вмешательство практикуется нечасто, только в особо сложных случаях.
Медикаментозные способы лечения
Поскольку терапия антибактериальными, противовирусными и антигистаминными средствами неэффективна, а нестероидные противовоспалительные препараты дают краткосрочный жаропонижающий эффект, их не применяют. Неплохо себя проявляют следующие медикаментозные средства.
- Кортикостероиды. Как показывает практика, 2 дозы преднизолона и 1 доза бетаметазона в течение нескольких часов купируют приступ лихорадки. Для устранения другой симптоматики нужно несколько больше времени. Стероиды применяются сугубо во время приступов, хотя рекомендованные дозировки и не имеют токсического действия. Глюкокортикостероиды способны сократить интервал между эпизодами лихорадки и не предотвращают рецидивов болезни.
- Колхицин. Данный тип препарата может быть результативен для прекращения частых приступов лихорадки, хотя на сам по себе на ее течение не влияет. Вдобавок побочным действием данного медикаментозного средства можно назвать расстройства со стороны ЖКТ.
- Циметидин. При назначении этого лекарства, около 25% больных сообщало о полном избавлении от лихорадки и еще треть пациентов указывала на частичное действие препарата – снижалась частота и тяжесть приступов.
- Анакирна. Это экспериментальное лекарство, представляющее собою рекомбинантный антагонист рецептора интерлейкина. На фоне приема этого медикамента у всех больных наблюдалось улучшение состояния и понижения концентрации цитокинов в крови.
Оперативное вмешательство
Хирургическую операцию по удалению миндалин называют тонзиллэктомией. Она является радикальным методикой лечения, которая тем не менее приводит к полному излечению от патологии. Однако тонзиллэктомия должна назначаться только в случае неэффективности лекарственной терапии либо при непереносимости применяемых в лечении заболевания препаратов
Такая осторожность объясняется определенными рисками, связанными с инвазивным вмешательством (например, осложнения после анестезии или риск кровотечения). Поэтому не все специалисты воспринимают этот метод лечения в однозначном положительно ключе
 Оперативное вмешательство – метод лечения синдрома Маршала
Оперативное вмешательство – метод лечения синдрома Маршала
Методы лечения
Синдром Маршала у детей требует комплексной терапии после проведения обследования. Назначаются лекарственные препараты, которые рекомендуется строго принимать по составленной схеме, во избежание возникновения побочных эффектов или осложнений.
Тактику лечащий врач подбирает, опираясь на состояние пациента и результаты комплексной диагностики. В тяжелых ситуациях проводится оперативное вмешательство.
Лекарственные препараты
Медикаменты подбирает врач педиатр, опираясь на результаты комплексного обследования и состояние маленького пациента
Важно строго придерживаться назначений, чтобы снизить вероятность появления побочных эффектов
Синдром Маршала у детей предусматривает применение следующих средств:
| Группа лекарств | Название |
Применение |
| Глюкокортикоиды | Преднизолон, Бетаметазон | Препараты облегчают состояние ребенка при лихорадке. Лекарство рекомендуется принимать внутрь, запивая достаточным количеством жидкости. Детская дозировка составляет 0,14-2 мг/кг 1 раз в сутки. Рассчитанное количество лекарства следует принимать 3-4 раза в день. |
| Нестероидные противовоспалительные средства | Ибупрофен, Парацетамол | Лекарства применяются для снижения высокой температуры тела. Детям назначают по 20-40 мг/кг в сутки. Рассчитанную дозировку следует разделить на 3-4 приема. |
Дополнительно при синдроме Маршала детям назначаются витаминные комплексы, чтобы повысить защитные силы организма. Антибиотики применяются, если подтвердился диагноз вторичного инфицирования организма.
Существует также определенная группа препаратов, которая используется врачами при синдроме Маршала:
| Название | Применение | Противопоказания |
| Колхицин | Анальгезирующий препарат, который обладает противовоспалительным действием. Лекарство следует принимать внутрь, проглатывая таблетку целиком, запивая достаточным количеством воды. Пациентам назначают по 0,5-1,5 мг 1 раз в сутки. |
|
| Анакинра | Селективный блокатор интерлейкиновых рецепторов, который уменьшает болезненные ощущения и воспалительный процесс. Лекарство вводится подкожно. Рекомендуемая дозировка для пациентов составляет 100 мг 1 раз в сутки. Инъекцию делают в живот или область бедра. |
|
| Циметидин | Лекарство следует принимать перед или во время еды. Дозировка зависит от состояния пациента. В большинстве случаев назначают по 0,2 г 3 раза в сутки и перед сном 0,4 г. Курс лечения продолжается 4-6 недель. |
|
Лекарства вызывают различные побочные эффекты, поэтому без назначения врача их нельзя принимать самостоятельно
Важно также придерживаться установленной схемы, которую подобрал специалист
Прочие методы
Синдром Маршала у детей не всегда удается вылечить лекарственными препаратами. Отсутствие положительной динамики после медикаментозной терапии или при появлении осложнений у пациента требует проведения оперативного вмешательства.
Ребенку показана тонзилэктомия. В большинстве случаев после удаления миндалин, лихорадка ребенка больше не тревожит. Но к проведению оперативного лечения прибегают в экстренных ситуациях, когда эффективность медикаментозной терапии полностью отсутствует.
Есть дети, у которых присутствует полная непереносимость лекарственных компонентов, поэтому также назначается хирургическое вмешательство.
Тонзилэктомия не проводится в период обострения лихорадочного состояния. Оперативное вмешательство помогает в 70% случаев предупредить вторичное появление синдрома.
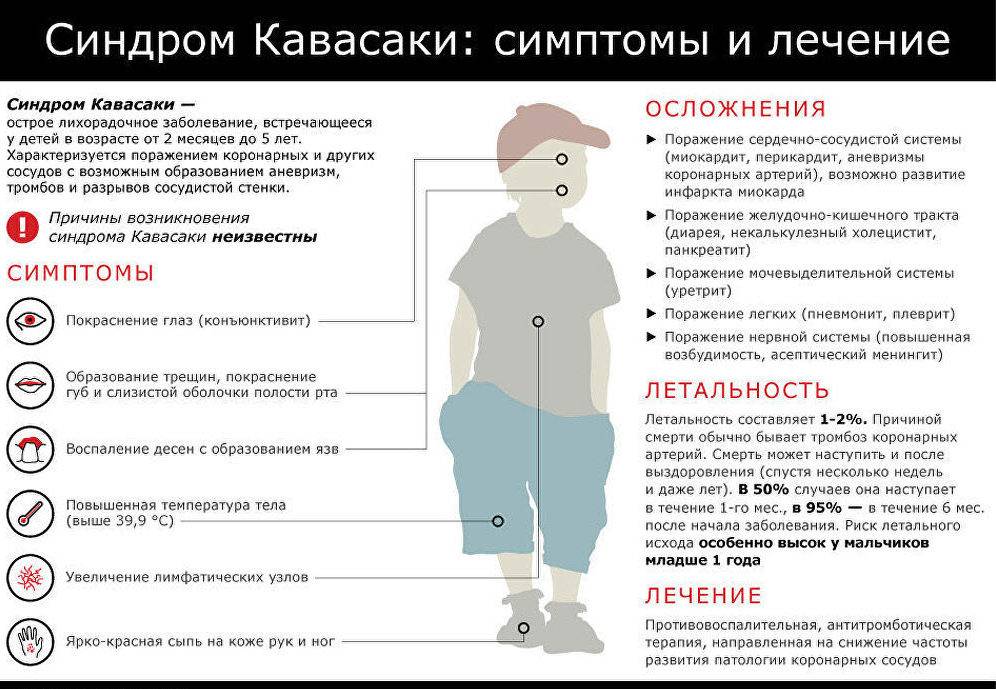
Симптомы и проявления
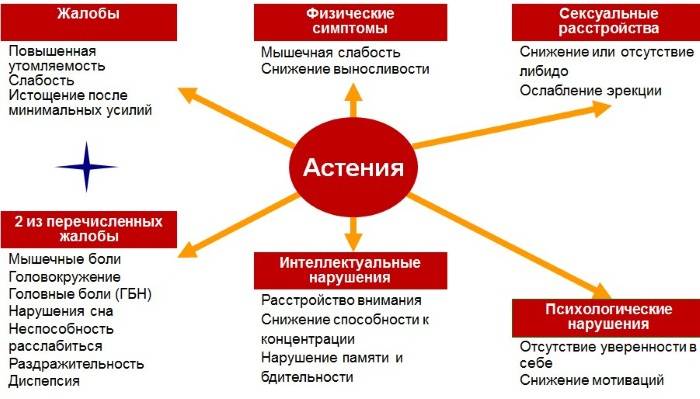
Основной клиническийсимптом недуга – периодические приступы лихорадки, повторяющиеся каждые 2-12 недель (средний цикл 28 дней). Температура в таких случаях подскакивает внезапно и стремится к критическим показателям в 40-41°C. Порой накануне повышения температуры может проявляться общая ослабленность, астения, ухудшение аппетита.
Позже к симптоматике добавляется стоматит с характерными язвочками на слизистой рта и фарингит, с типичной для него болью в горле и покраснением глотки. Нередко проявляется и шейный лимфаденит с увеличением шейных лимфаузлов, которые становятся также довольно болезненными.
В 45% случаев наблюдается вся вышеуказанная симптоматика, но в 55% отмечается лишь стоматит. Довольно редко больных беспокоит:
- дрожь;
- головная боль;
- ослабленность;
- вздутие живота;
- тошнота и рвота;
- излишняя агрессивность;
- боль в мышцах, суставах и костях.
Как правило, через 4-5 дней температура приходит в норму и воспалительные процессы затихают. Хотя поначалу интервалы между приступами составляют от 2 до 7 недель, но постепенно они увеличиваются. Особенностью синдрома Маршала можно назвать тот факт, что при довольно высоких температурных показателях во время лихорадки состояние детей можно назвать вполне удовлетворительным.
Хотя определенная симптоматика недуга весьма напоминает проявления простудных заболеваний, тем не менее никакие иные признаки инфекций не наблюдаются. Изредка у некоторых малышей может отмечаться покраснение слизистых глаз, а также излишняя слезоточивость, заложенность носа и выделения из него, а также кашель. Что же до нервных расстройств и аллергических реакций, то они не отмечались.
При этом между лихорадочными атаками у малышей нормализуется аппетит и возвращается изначальный вес. Также не страдает рост и психоэмоциональное состояние детей. Течение болезни можно назвать, скорее, доброкачественным и приступы зачастую пропадают в подростковом периоде. Тем не менее описание случаев возникновения синдрома Маршала у взрослых актуализирует изучение данного недуга не только педиатрами.
Лечение
Немедикаментозное лечение. После купирования пищеводно-желудочного кровотечения назначают диета №1а по Певзнеру. Пища не должна быть очень холодной или горячей. Рекомендуется 4-5-разовый прием пищи, в процессе еды следует медленно и тщательно пережевывать пищу. Больным необходимо избегать переедания, горизонтального положения тела после приема пищи, а также предпочтителен сон в полусидячем положении. Диета расширяется постепенно.
Медикаментозное лечение. Используется кровоостанавливающая и кровозаместительная терапия. Основной целью является стабилизация АДсист. Абсолютное показание к переливанию крови — гемоглобин ниже 80 г/л. После купирования кровотечения назначают секретолитики (ИПП, блокаторы Н2-гистаминовых рецепторов), препараты коллоидного висмута, невсасывающиеся антациды и другие.
Хирургическое лечение. Применяют эндоскопические методы остановки кровотечения (лазеротерапия, мультиполярная электрокоагуляция, термокоагуляция, введение сосудосуживающих средств и др.), выполняющиеся немедленно после стабилизации гемодинамики.
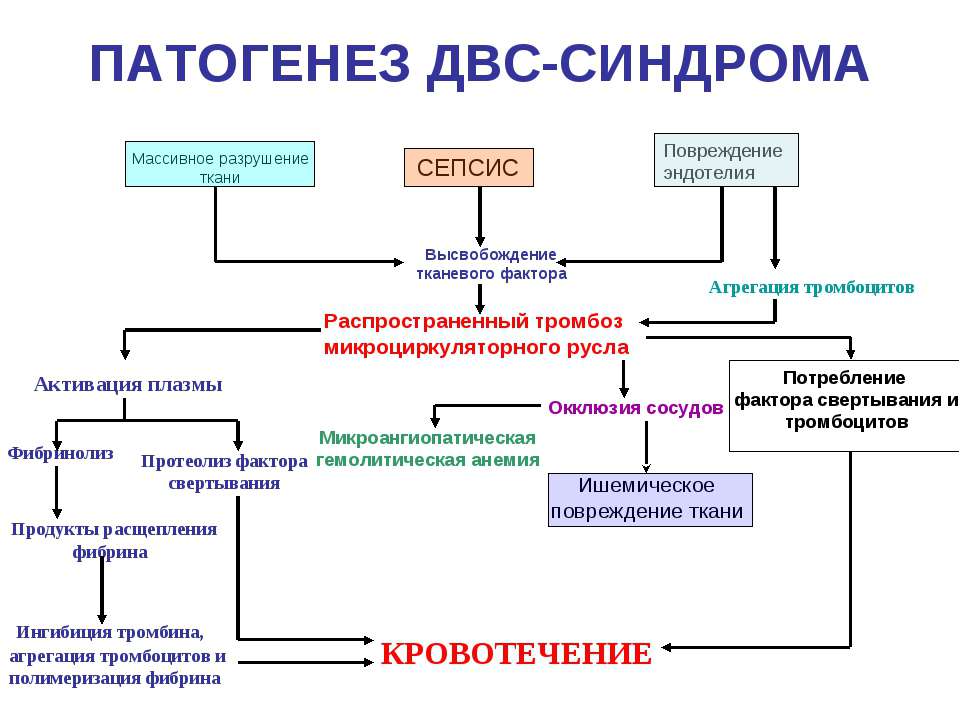
Патогенез
Точный патогенез не установлен. Современные исследователи относят PFAPA-синдром к системным аутовоспалительным заболеваниям. Их отличием от аутоиммунных являются генетически обусловленные особенности протекания воспалительной реакции и реагирования иммунитета, а не механизмы синтеза антител и активации Т-лимфоцитов при контакте с антигеном. Наличие мутации гена MEFV ведет к синтезу дефектного пирина, который в норме ослабляет и ингибирует чрезмерную восприимчивость организма, а в измененном виде приводит к дефициту ингибитора хемотаксического фактора С5а, что нарушает функцию контроля процесса воспаления.
Ген NLRP3 кодирует белок криопирин, при его мутации моноциты под влиянием разнообразных триггеров начинают синтезировать огромное количество ИЛ-1β. В норме иммунная система способна защитить себя от избытка данного цитокина. При PFAPA-синдроме эта регуляция нарушена, вследствие чего развивается клиническая картина, так как интерлейкин-1β ответственен не только за гипертермию, но и за повреждение, ремоделирование тканей, повышенный уровень маркеров системного воспаления.
Симптомы синдрома Маршалла
Клиническая картина представляет собой лихорадочные эпизоды, которые повторяются каждые 2-12 недель (средний цикл 28 дней). Температура чаще повышается внезапно, лихорадка достигает высоких цифр (от 40 до 41°C). Иногда за сутки перед повышением температуры появляется общая слабость, астения, снижение аппетита. Затем присоединяется афтозный стоматит, при котором появляются мелкие (до 5 мм) язвенные поражения слизистой полости рта – афты. Фарингит характеризуется болью в горле, гиперемией слизистой глотки. В типичных случаях развивается шейный лимфаденит – лимфоузлы в области шеи увеличиваются, становятся болезненными при пальпации.
В 43-48% наблюдений симптомы возникают все вместе, чаще всего встречается стоматит (55%). Крайне редко пациентов беспокоит головная боль, тошнота, рвота, вздутие живота. На 4-5 сутки температура тела нормализуется, воспалительные явления разрешаются. Интервалы между атаками составляют от 2 до 7 недель. Со временем межприступные промежутки могут удлиняться. Особенностью протекания лихорадки является то, что при температуре 40°C общее самочувствие детей остается относительно удовлетворительным. Между эпизодами восстанавливается аппетит, набирается потерянная масса тела. Рост, общее психоэмоциональное развитие не страдает. Течение заболевания доброкачественное, атаки обычно прекращаются к подростковому возрасту. Описание дебютов синдрома Маршалла во взрослом возрасте делает его актуальным не только для педиатрии.
Симптоматика
Наследственный нефрит у детей может протекать по гломерулонефротическому или пиелонефротическому типу. Клинические признаки синдрома Альпорта условно делятся две большие группы – ренальные и экстраренальные.
Основными проявлениями почечной симптоматики являются: гематурия – кровь в моче и протеинурия – белок в моче. Эритроциты в моче у больных детей появляются сразу после рождения. Сначала это бессимптомная микрогематурия. Ближе к 5-7 годам кровь в моче становится отчетливо видна. Это патогномоничный признак синдрома Альпорта. Интенсивность гематурии возрастает после острых инфекционных заболеваний — ОРВИ, ветряной оспы, кори. Активные физические нагрузки и профилактические прививки также могут спровоцировать значительное повышение эритроцитов в крови. Несколько реже у мальчиков развивается протеинурия. У девочек этот симптом обычно отсутствует. Потеря белка с мочой сопровождается отеками, повышением артериального давления, общей интоксикацией организма. Возможна лейкоцитурия без бактериурии, анемия.
Развиваясь, болезнь Альпорта осложняется развитием почечной недостаточности. Ее классические признаки — сухая, желтоватая кожа, снижение тургора, сухость во рту, олигурия, тремор кистей, ломота в мышцах и суставах. При отсутствии правильного лечения возникает терминальная стадия патологии. В таких случаях поможет поддержать жизненные силы организма только гемодиализ. Своевременная заместительная терапия или пересадка больной почки позволяют продлить жизнь больным.
К внепочечным симптомам относятся:
- тугоухость, обусловленная невритом слухового нерва;
- ухудшение зрения, связанное с катарактой, изменением формы хрусталика, появлением белых или желтых вкраплений на сетчатке в районе макулы, миопией, кератоконусом;
- задержка в психофизическом развитии;
- врожденные дефекты – высокое небо, синдактилия, эпикант, деформация ушей, патологии прикуса;
- лейомиоматоз пищевода, трахеи, бронхов.
К неспецифическим общеинтоксикационным признакам патологии относятся:
- головная боль,
- миалгия,
- головокружение,
- резкие колебания артериального давления,
- одышка,
- частое, поверхностное дыхание,
- шум в ушах,
- бледность кожи,
- частые позывы к мочеиспусканию,
- диспепсия,
- ухудшение аппетита,
- нарушение режима сна и бодрствования,
- зуд кожи,
- судороги,
- боль в груди,
- спутанность сознания.
У больных развивается компенсированная клубочковая и канальцевая недостаточность, нарушается транспорт аминокислот и электролитов, концентрационная способность почек, ацидогенез, поражается система канальцев нефрона. По мере прогрессирования патологии признаки мочевого синдрома дополняются выраженной интоксикацией, астенизацией и анемизацией организма. Подобные процессы развиваются у мальчиков, имеющих пораженный ген. У девочек заболевание протекает намного легче, стойкая дисфункция почек у них не развивается. Только во время беременности девушки страдают от симптомов недуга.
Осложнения синдрома Альпорта развиваются при отсутствии адекватной терапии. У больных нарастают признаки недостаточности почек: появляются отеки на лице и конечностях, гипотермия, охриплость, олигурия или анурия. Часто присоединяется вторичная бактериальная инфекция – развивается пиелонефрит или гнойный отит. В таком случае прогноз неблагоприятный.
Лечение

Лечат синдром Маршалла всегда симптоматически. Любое лечение этой патологии направлено на устранение всех симптомов, но не на предупреждение следующего приступа. Лечение противовоспалительными и жаропонижающими препаратами редко даёт эффект, чаще такая терапия приводит к рецидивам болезни. При лечении могут быть использованы такие лекарственные препараты:
- Антибиотики. Часто назначаются в самом начале болезни, когда есть подозрение на инфекционную природу патологии. При болезни Маршалла лечение антибиотиками никакого эффекта не даёт.
- Жаропонижающие препараты. Лекарства на основе парацетамола эффекта не дают. Они способны немного сбить температуру всего на пару часов. При этом аутоиммунном заболевании целесообразней давать ребёнку препараты на основе ибупрофена.
- Гормональные препараты. Преднизолон считается довольно эффективным противовоспалительным препаратом при периодически возникающем синдроме. Этот гормон является синтетическим аналогом гормона надпочечников и участвует во многих обменных процессах, которые происходят в организме. Именно Преднизолон помогает сократить время приступов до 2-3 дней.
Если болезнь осложняется гипертрофией миндалин, то врач может порекомендовать удалить их. Это необходимо для того, чтобы нормализовать носовое дыхание у ребёнка. Тонзиллоэктомия не способна излечить аутоиммунную патологию, но уменьшить вероятность осложнений она может. К удалению миндалин прибегают только в крайнем случае, при правильно подобранной терапии такой операции можно избежать.
Клиническая картина
Синдром Маршала у детей протекает с рядом характерных симптомов. Но, даже зная особенности течения болезни, врачам иногда очень трудно дифференцировать патологию с иными заболеваниями или аутоиммунными расстройствами. Для постановки диагноза врач тщательно собирает анамнез, с выделением характерных признаков болезни.
- Лихорадка. Есть определенная периодичность развития лихорадочного состояния. Периоды ремиссии могут продолжаться от 2 до 7 недель. Приступы бывают приблизительно раз в месяц, но иногда этот временной промежуток меньше. Лихорадка может продолжаться около 5 суток, после чего всё проходит бесследно. По мере развития болезни интервалы между приступами лихорадки имеют тенденцию увеличиваться.
- Температура. Синдром Маршалла характеризуется весьма высокой температурой. Температурные показатели могут достигать 41 градуса. Это сопровождается нестерпимой головной болью, нарушением сознания, бредом и ознобом. Такая температура тяжело сбивается жаропонижающими препаратами. Если её удаётся немного сбить, то на непродолжительное время.
- Воспаление горла. При болезни Маршала частенько бывает фарингит. Это заболевание сопровождается сильной болью горла, которая значительно усиливается при глотании, сухостью оболочек ротовой полости и покашливанием. У больного появляется стойкое чувство нахождения инородного тела в горле. Все симптомы фарингита обычно бесследно проходят одновременно с приступом.
- Стоматит. Заболевание нередко протекает со стоматитом. При этом на слизистой рта появляются болезненные язвочки, и температура тела сильно повышается. Стоматит может быть следствием иммунных расстройств.
- Увеличение лимфатических узлов. При синдроме Маршалла сильно воспаляются подчелюстные лимфоузлы. Их увеличение можно заметить даже невооружённым глазом. При ощупывании узлов можно отметить их болезненность и уплотнённость.
- Сильная боль в животе. Подобный симптом при этом аутоиммунном заболевании встречается приблизительно у половины больных детей.
- Боль в суставах и голове. Эти признаки всегда присутствуют при высокой температуре и лихорадке.
Не у всех больных деток такие симптомы проявляются полностью. Чаще всего наблюдается всего несколько признаков болезни, и все они могут быть разной интенсивности. Самыми наглядными симптомами синдрома Маршалла у ребёнка являются высокая температура и проявления ангины.