Лечение
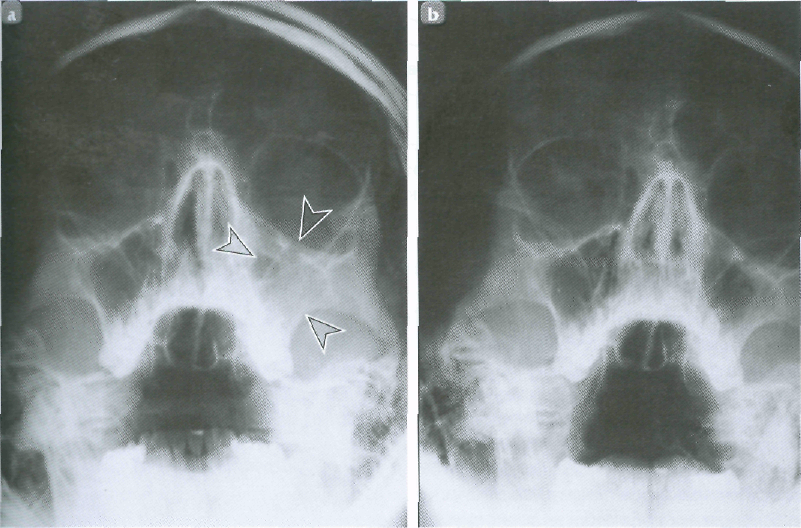
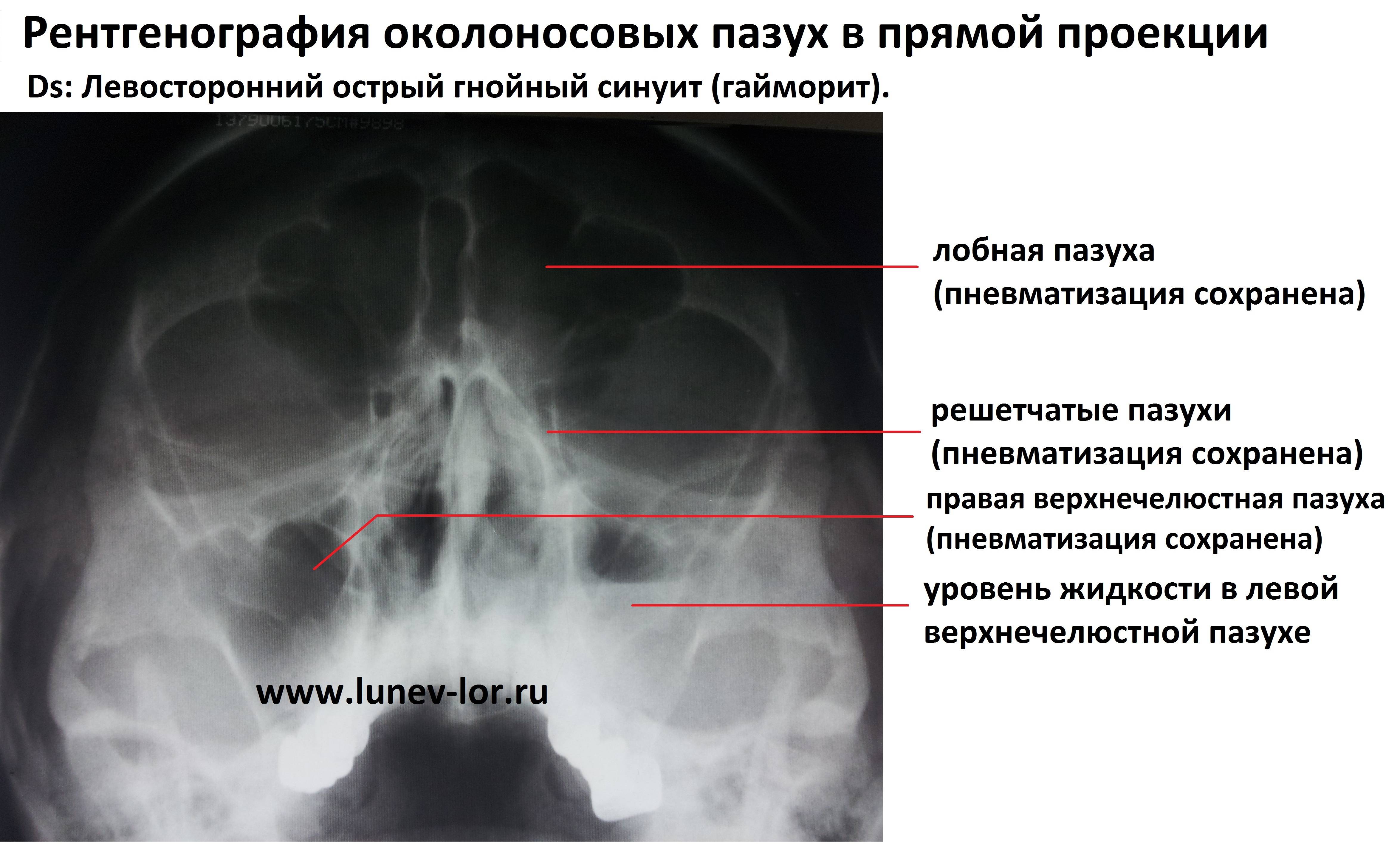
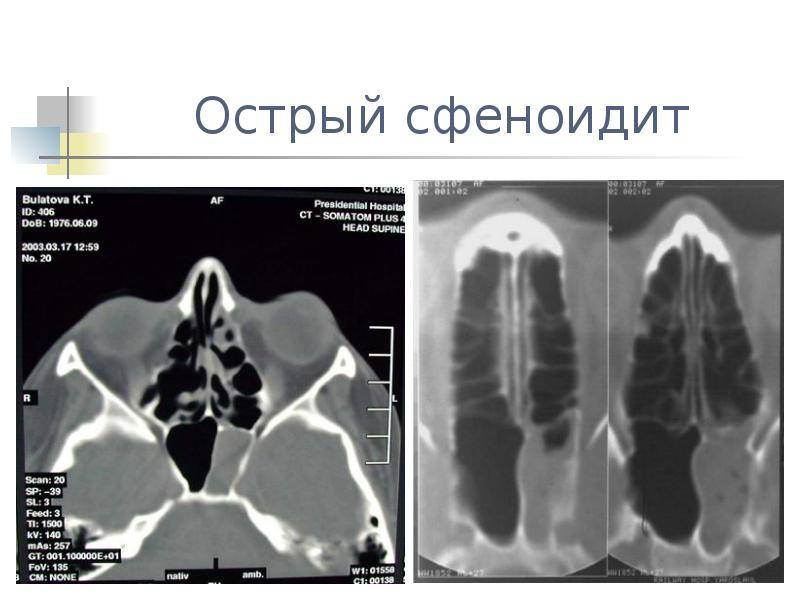
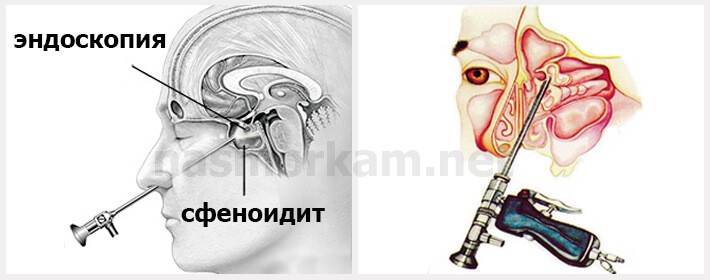
Поставить правильный диагноз врачу-отоларингологу помогут риноскопия, рентгенография и компьютерная томография, притом последняя нарисует более точную клиническую картину.
Медикаментозное лечение
Лечение сфеноидита должно осуществлять комплексно. Первая группа препаратов борется с возбудителями заболевания:
Антибиотики
Применяются при бактериальной природе воспаления.
| Название препарата | Механизм действия | Способ применения |
| Амоксициллин | Эффективный препарат в борьбе с большинством микробных ассоциаций, которые вызывают сфеноидит. | От 500 мг до 1 грамма по три раза в сутки. Максимальная доза составляет от 4 до 6 грамм в 24 часа. |
| Амоксиклав | Препарат с комбинированным действием. Он состоит из амоксициллина и клавулановой кислоты, которая нейтрализует ферменты бактерий. | По одной капсуле (625 мг) каждые 8 часов в сутки. |
| Азитромицин | Препятствует синтезу белков, которые являются структурной составляющей большинства бактерий. | Раз в сутки по 250 – 500 мг за час до еды. |
| Цефаксон | Антибиотик из 3-го поколения цефалоспоринов, который оказывает влияние даже на резистентные к обычным антибиотикам штаммы бактерий. | Применяется внутримышечно: содержимое одного флакона в 500 мг разводят в 2 – 3 мл раствора лидокаина. Инъекции делают через каждые 12 часов, то есть два раза в сутки. |
| Кларитромицин | Помимо антибактериального действия оказывает бактерицидное и бактериостатическое действие. | По капсуле в 500 мг два раза в день. Детям рекомендуется принимать капсулы в 250 мг в течение 10 дней. |
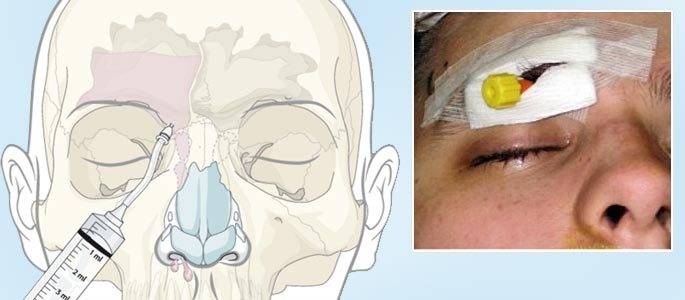
При лечении сфеноидита применяют не только таблетированные антибиотики, но и прописывают растворы для промывания носовой полости. Зондирование полости носа и околоносовых пазух проводится специальным синус-катетером.
Противовирусные препараты
| Название препарата | Механизм действия | Способ применения |
| Интерферон | Способствует выработке лейкоцитов в крови больного. | Ингаляции, распыление или закапывания. Для ингаляций разводят 3 ампулы лекарства в 10 мл воды. Ингаляционным способом препарат вводить 2 раза в сутки с интервалом не менее 6 часов. При закапывании препарат вводить по 0,25 мл ( 5 капель ) в каждый носовой ход через 1-2 часа, не менее 5 раз в сутки в течение 2-3 дней. |
Противогрибковые препараты
После недельного лечения антибиотиками прописывают препараты, борющиеся с развитием грибковых болезней. Такая терапия препятствует появлению кандидоза.
| Название препарата | Механизм действия | Способ применения |
| Флуконазол | Разрушает активность ферментов грибков. | 400 мг 1 раз в сутки течение 6-8 недель. |
Противовоспалительные
Следующая группа лекарственных препаратов борется против воспаления, отека и улучшает отхождение секрета из клиновидной пазухи.
| Название препарата | Механизм воздействия | Способ применения |
| Синупрет | Препарат растительного происхождения, который уменьшает воспаление в очаге инфекции, нормализует секреторную функцию эпителия воздухоносных синусов. | По два драже трижды в сутки или же по 50 капель также три раза в день. |
| Виброцил | Суживает сосуды слизистой и таким образом устраняет ее отек. Также оказывает противоаллергическое действие. | По 3 капли или же по 2 впрыскивания в каждый носовой ход каждые 8 – 6 часов. |
| Снуп | Восстанавливает проходимость дыхательных путей, облегчая носовое дыхание. | Осуществляя нажатие на флакончик, делают по одному впрыскиванию в каждую ноздрю. Процедуру повторяют три раза в день. |
| Ибупрофен | Оказывает сильное обезболивающее и противовоспалительное действие. Снимает температуру. | По одной – две (400 – 800 мг) капсулы три раза в день. |
В некоторых случаях врач считает нужным назначить физиопроцедуры. Это может быть эндоназальный электрофорез или внутрипазушное облучение гелий-неоновым лазером.
При хронической форме сфеноидита возникает необходимость в хирургическом вмешательстве. Специалист проводит с целью устранения причин воспаления и санации пазух эндоскопическую операцию, которая выполняется под наркозом в течение получаса.
Врачи считают, что народные средства при лечении сфеноидита неэффективны, особенно в острую фазу развития болезни. Но могут в качестве дополнения к лекарствам прописать промывания травяными отварами (с чабрецом и ромашкой) и препараты, повышающие иммунитет (настой эхинацеи).
Как возникает синусит?
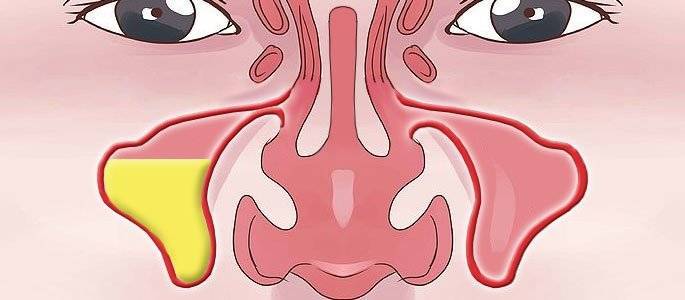
Все синусы изнутри выстланы слизистой оболочкой. В нормальном здоровом состоянии вырабатываемая этой оболочкой слизь свободно выделяется в носовую полость.Воспаление слизистой оболочки носа и придаточных пазух возникает при любых ОРЗ, ринитах (насморке), что сопровождается отеком, избыточной продукцией слизи. Такое воспаление называют катаральным. При неосложненном течении оно быстро проходит и человек выздоравливает.
Но в некоторых случаях течение инфекции затягивается и возникает бактериальное или гнойное воспаление в пазухах. Содержимое пазухи становится более вязким, отток его нарушается, повышается давление на стенки пазухи и окружающие ткани. Возникает интоксикация организма. В самых тяжелых случаях – гнойное расплавление стенок пазухи и распространение процесса на окружающие структуры.
Чаще воспаляются другие пазухи – гайморовы, решетчатые, лобные. Эти синуситы легче диагностировать и лечить.
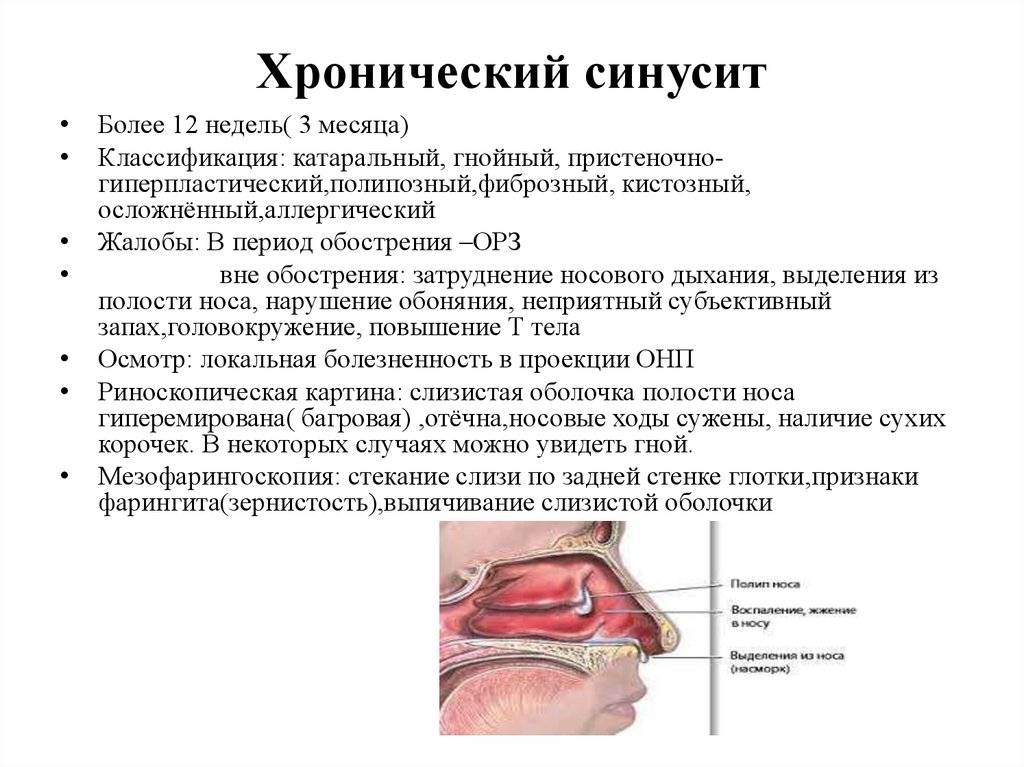
Симптомы и признаки
У многих пациентов, у которых был диагностирован представленный недуг, наблюдались следующие признаки:
- Боль в голове. Она может поражать различные области головы – висок, темень, затылок.
-
Неприятный запах или отсутствие запахов. Возникает из-за наличия воспалительного процесса в обонятельной области.
На фото- боль в голове
- Чувство жжения в зоне носоглотки. Причина формирования кроется в гнойных скоплениях, которые стекают по стенкам носоглотки.
- Формирование одностороннего фарингита.
- Резкое нарушение зрительной функции. Это говорит о том, что воспаление поразило зрительной нерв.
- Сонливость, апатия, подъем температуры.
Указанные симптомы мешают пациенту нормально жить, поэтому так важно вовремя устранить причину патологию, из-за которой все эти признаки и возникли
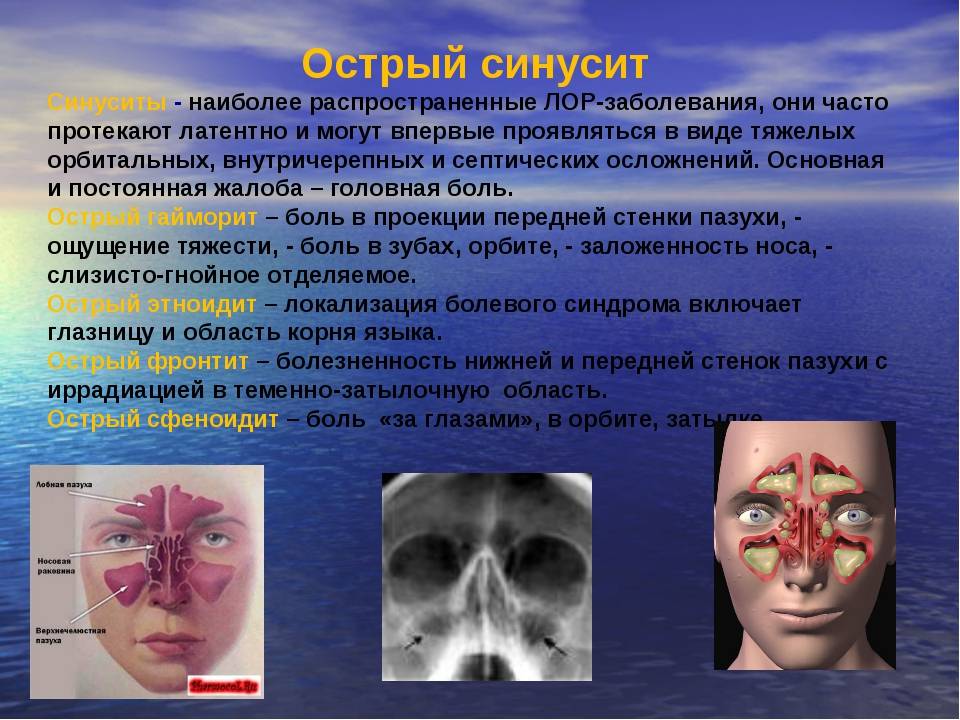
Симптомы фронтита у взрослых
Заболевание отличается появлением характерных симптомов, по которым легко выявить патологию.
Острый фронтит
Для острых форм заболевания характерно появление ярких клинических проявлений.
Основными симптомами, свидетельствующими о прогрессировании острой формы болезни, являются следующие:
- появление резких болезненных ощущений в области лба;
- усиление болевых ощущений при постукивании и надавливании на лоб или область глазницы;
- появление усиливающейся боли при осуществлении наклонов вперед;
- возникновение сильных головных болей;
- появление болевых ощущений в глазах и развитие светобоязни, увеличение объема выделения слез из глаз;
- появление резкого затруднения при осуществлении дыхания носом;
- обильные выделения из носа серозного, а затем гнойного характера без неприятного запаха;
- возникновение резкого повышения температуры до 39°С, в редких случаях может наблюдаться понижение температуры тела;
- формирование сильной отечности тканей в углу глаза.
При проведении осмотра у лора выявляется наличие сильной отечности и краснота слизистой носовых раковин. Опорожнение пазухи приносит больному временное облегчение и затихание болевых ощущений.
Хронический фронтит

При переходе патологического процесса в хроническую форму проявления заболевания становятся менее выраженными, но длительность их появления становится более продолжительной.
При наличии хронической формы фронтита у больного проявляются следующие симптомы:
- ноющие или давящие головные боли, локализующиеся в зоне расположения лобных пазух;
- наблюдается усиление болевых ощущений при скоплении содержимого в пазухах;
- при надавливании на область внутренней части глаза или брови возникает резкая и сильная боль;
- из носа наблюдается оттекание гнойного секрета, имеющего неприятный запах;
- во время сна выделения могут стекать в глотку, что провоцирует появление кашля с мокротой;
- выделения из полостей носа усиливаются при длительном нахождении человека в вертикальном положении.
При проведении осмотра лором выявляется умеренная отечность и краснота слизистых носовых пазух.
Механизм развития заболевания

Когда патогенный микроорганизм попадает на слизистую полости и внедряется в нее, начинается быстрое размножение бактерий на этом участке оболочки. Большая концентрация микроорганизмов приводит к интоксикации тканей, что проявляется их воспалением и отечностью. Проницаемость клеточных стенок нарушается, происходит увеличение кровяного давления в кровеносных сосудах.
По мере развития болезни в полости пазух из сосудов начинает выделяться серозная или слизистая жидкость, называемая экссудатом. Из-за отека экссудат скапливается в носовых ходах, затрудняя дыхание человека. Это приводит к усугублению воспаления и попаданию в организм вторичной инфекции. Тогда в выделяемом экссудате появляются примеси гноя.
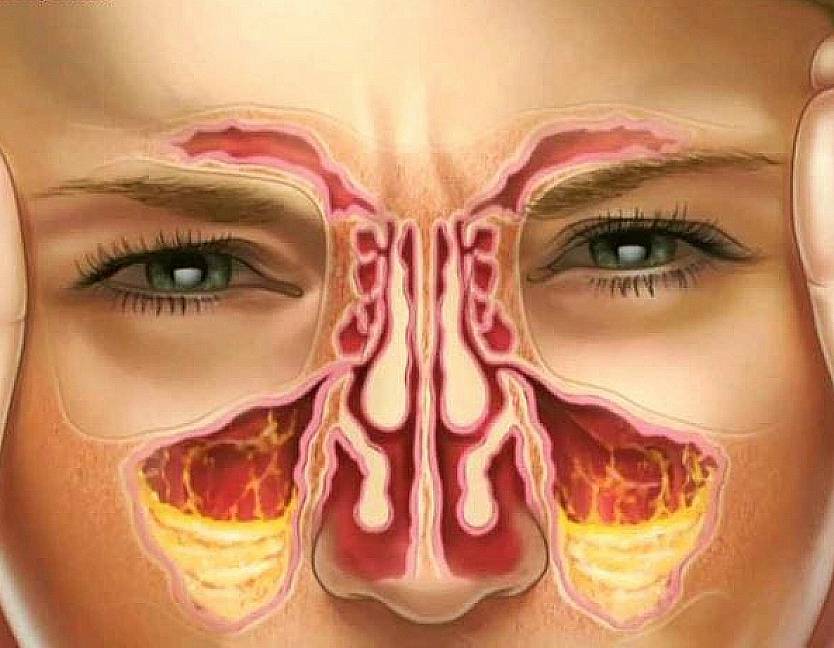
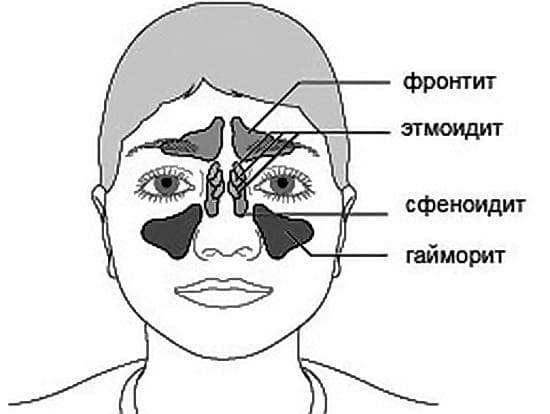
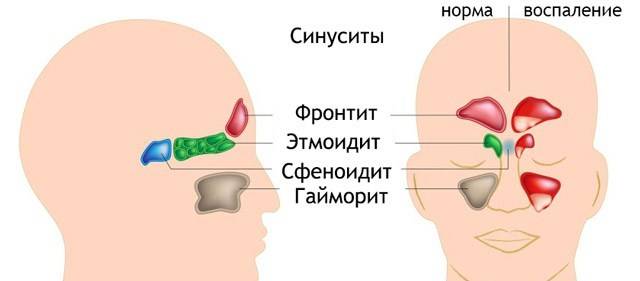
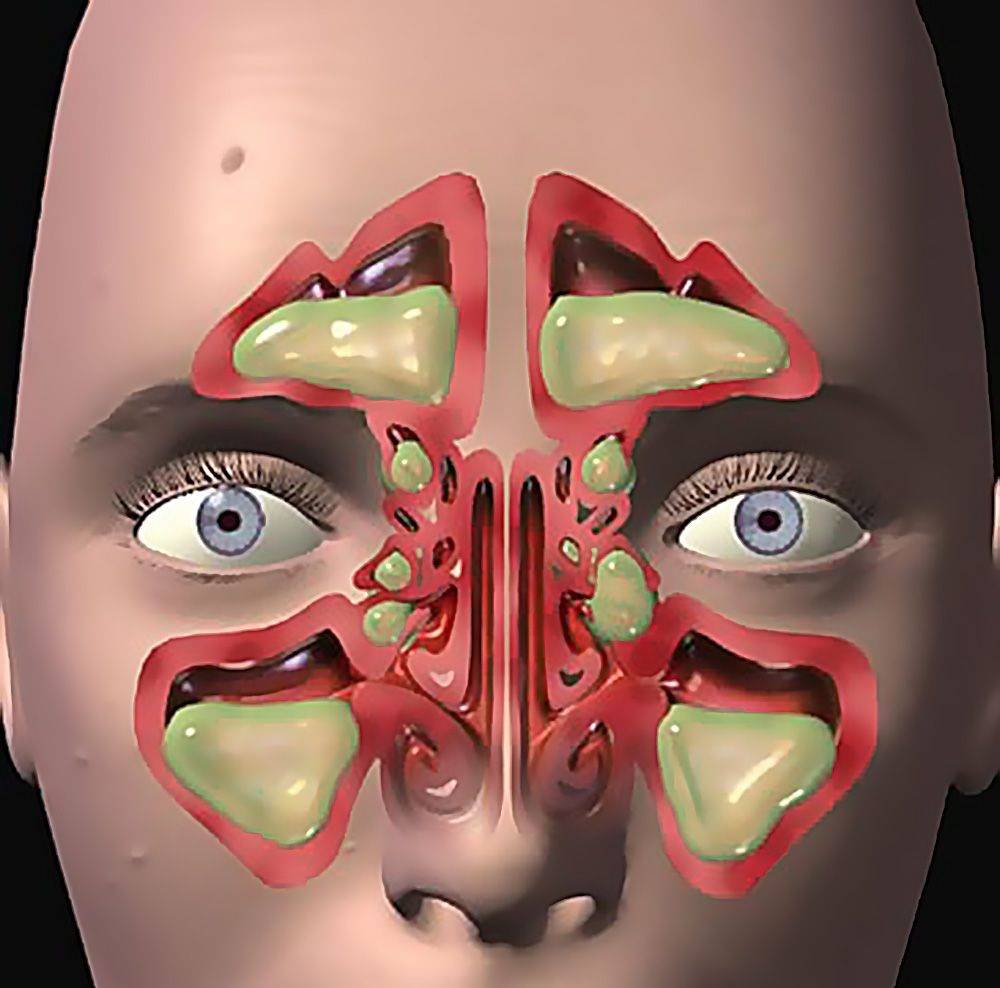
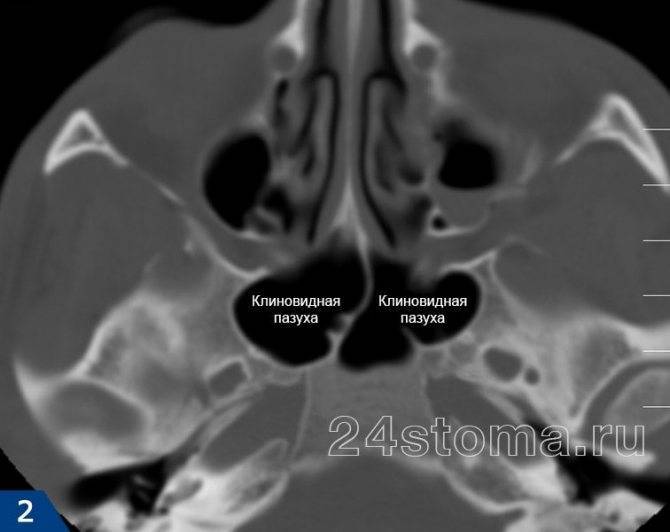
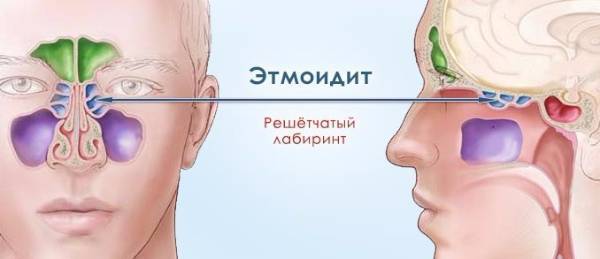
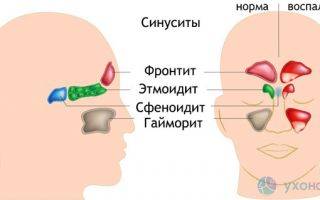
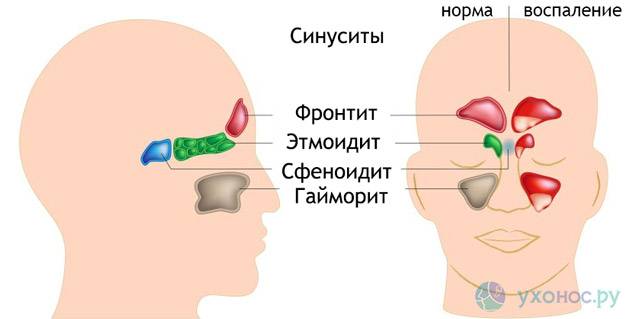
У человека имеется 4 группы воздухоносных полостей: 3 парные (лобные, верхнечелюстные, или гайморовы, и решетчатый лабиринт) и 1 непарная (клиновидная). Воспалительный процесс может развиваться в одном или нескольких каналах. В зависимости от того, в каком месте произошло воспаление, выделяют следующие формы катарального синусита:
- Гайморит (верхнечелюстной синусит). Проявляется частичной заложенностью носа (с середины к крыльям), т. к. посередине носовых ходов находятся отверстия, посредством которых они сообщаются с гайморовыми каналами. Патология поражает обе пазухи, а в экссудате отсутствуют гноеродные бактерии. При гайморите тяжело дышать носом, поэтому больные прибегают к ротовому дыханию. В результате слизистые ткани зева пересыхают, развивается кашель, вирусы инфицируют гортань. Встречается чаще других форм, при своевременной диагностике лечится быстро, т. к. хорошо изучен.
- Катаральный фронтит — это патология, при которой воспаляется 1 или 2 лобных синуса. Инфекция попадает в организм через кровь. Из-за отечности слизистой полости человека в течение светового дня беспокоят боли, локализующиеся в области лба. К вечеру больному становится легче. Основными признаками фронтита являются светобоязнь и слезоточивость.
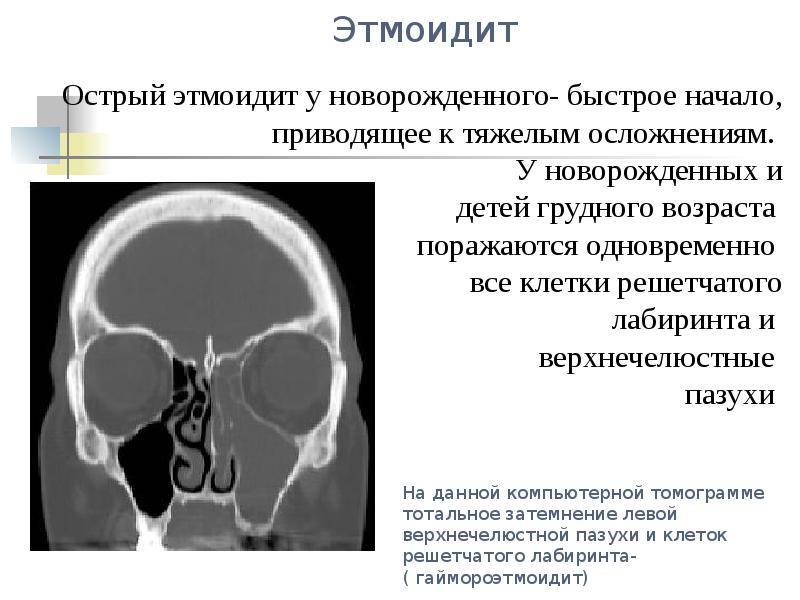
- При катаральном этмоидите воспаляются ячейки решетчатого лабиринта (полости, располагающиеся в глубине черепа между лобной и верхнечелюстной костями). Особенностью заболевания является интенсивный болевой синдром, который тяжело купировать ненаркотическими анальгетиками. Патология опасна тем, что воспалительный процесс может перекинуться на головной мозг, глазницы и артерии. Этмоидит тяжело поддается лечению и считается самым коварным видом синусита.
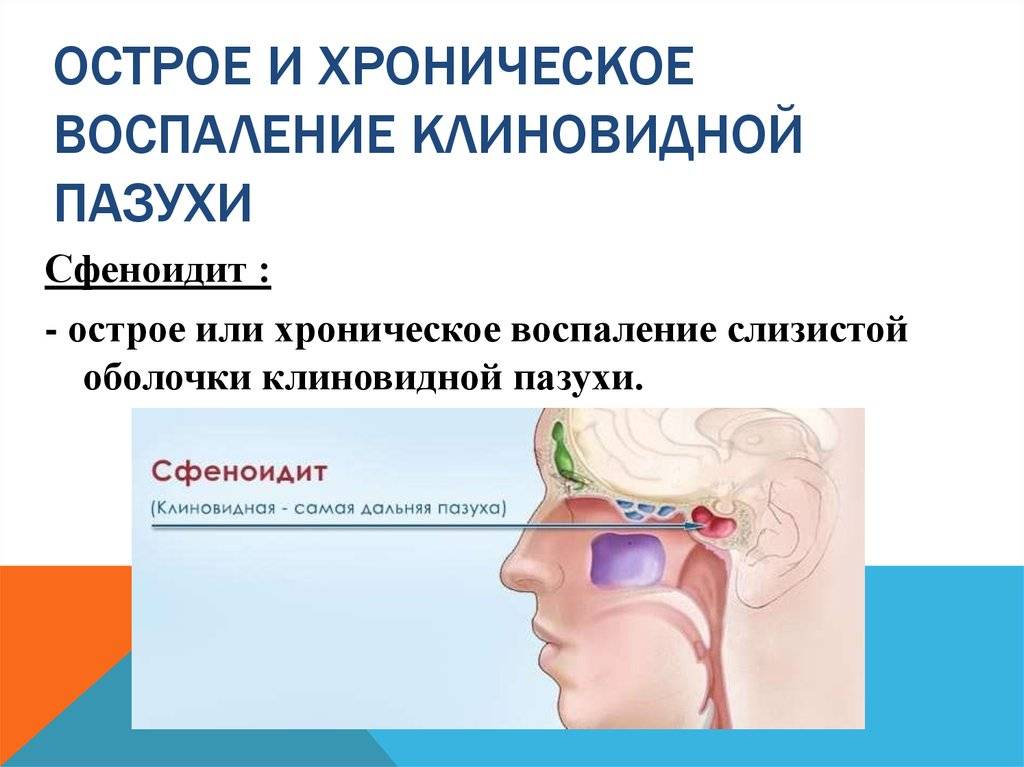
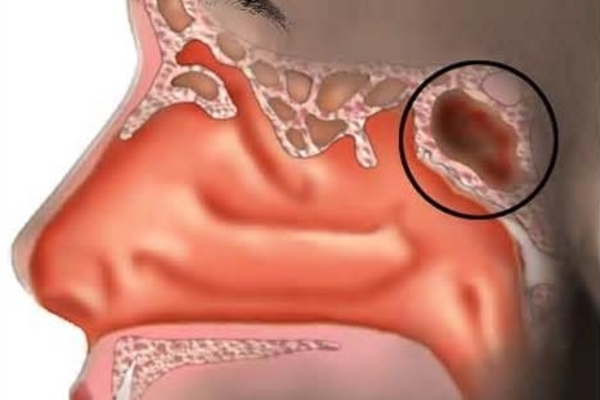
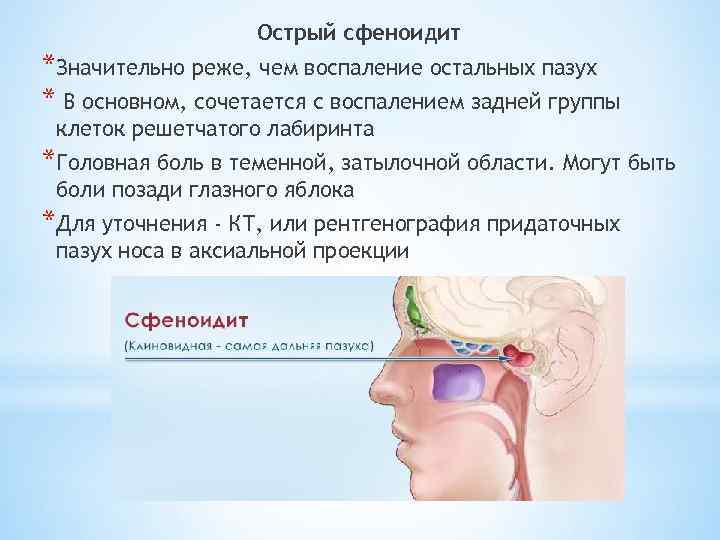
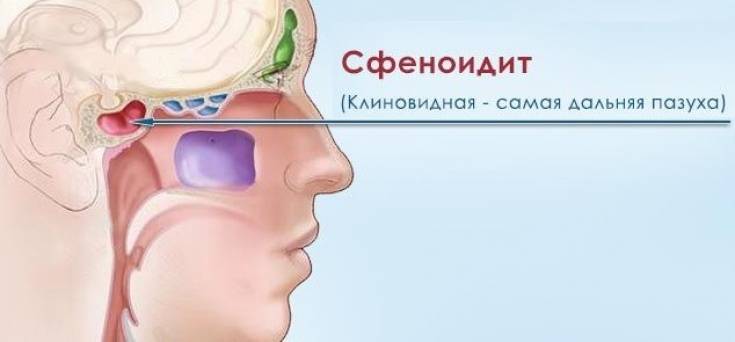
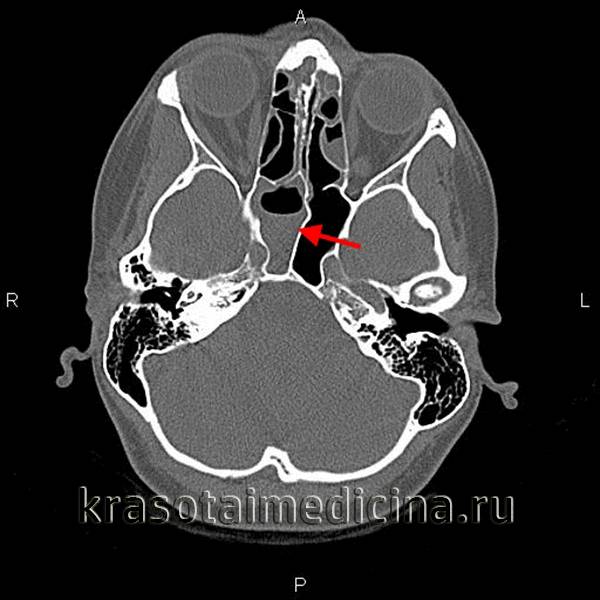
- Острый сфеноидит встречается редко. Это воспаление клиновидной пазухи, при котором человека беспокоит боль в области глазниц, висков и затылка. При нем инфекция распространяется быстро и может затронуть головной мозг и лицевые кости.
Иногда у одного пациента развивается несколько видов катаральной патологии. Например, происходит инфицирование бактериями решетчатого лабиринта и клиновидного канала (острый этмоидит со сфеноидитом).
Диагностика
Еще лет 30 назад, клиновидная пазуха называлась «забытой». Связано это было с отсутствием адекватным методов исследования клиновидной пазухи. Однако, ничто не стоит на месте, и сегодня в отделении Оториноларингологии Клиники+31 для диагностики сфеноидита есть абсолютно все. Для подтверждения диагноза мы проводим:
- подробная консультация специалиста с пациентом, направленная на выявление подробностей течения заболевания
- оториноларингологический осмотр
- эндоскопическое исследование полости носа и носоглотки
- компьютерная томография и рентгенограмма
- при необходимости к обследованию привлекаются специалисты отделения офтальмологии и неврологии
Диагностика
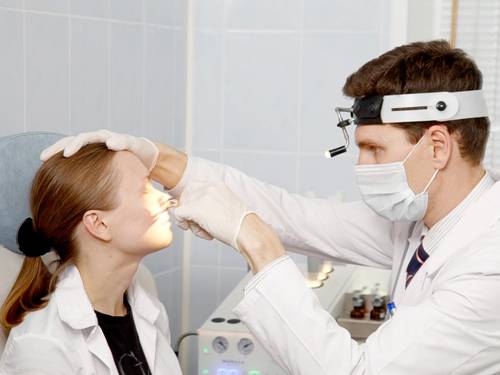
Опытный отоларинголог быстро ставит диагноз на основе жалоб пациента. Проведение дополнительных исследований требуется для подтверждения диагноза и уточнения тяжести течения патологии, для правильного и адекватного подбора схемы проведения терапевтических мероприятий.
Основными методами проведения диагностики при подозрении на наличие фронтита являются:
- сбор анамнеза, целью которого является выявление причин, спровоцировавших появление патологического процесса;
- рентген пазух дает возможность определить их форму и состояние, выявить наличие воспалительного процесса и накопления слизи;
- риноскопия — использование этого метода позволяет определить состояние слизистой носа, выявить наличие утолщений и полипозных формирований;
- УЗИ околоносовых пазух позволяет определить объем воспаления и контролировать эффективность используемого лечения;
- эндоскопия носа дает возможность детально обследовать слизистую носа и носовых пазух, определить наличие особенностей строения пазух и перегородки и определить причины появления патологического процесса;
- компьютерная томография является наиболее информативным методом обследования, дает возможность определить наличие воспалительного процесса, его стадию и особенности строения костей черепа;
- трансиллюминация выявляет аномалии в развитии и участки расположения очагов воспаления;
- термография определяет температурную картину в области расположения пазух и выявляет наличие воспалительного процесса;
- бактериологическое исследование секрета из полости носа — методика обследования дает возможность определить тип патогенов, спровоцировавших болезнь, и их устойчивость к антибактериальным препаратам;
- цитологическое исследование содержимого полости носа — метод позволяет определить типы клеток, присутствующих в составе слизи.
Выбор методов обследования зависит от необходимости получения дополнительной информации о состоянии здоровья пациента и технических возможностей учреждения, проводящего диагностику и лечение болезни, ее осложнений.