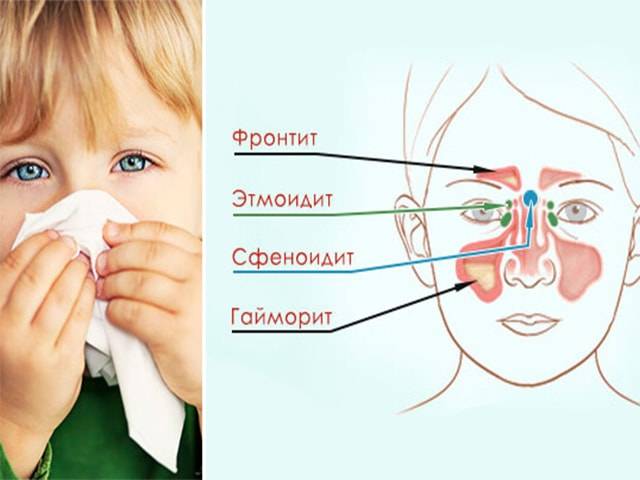
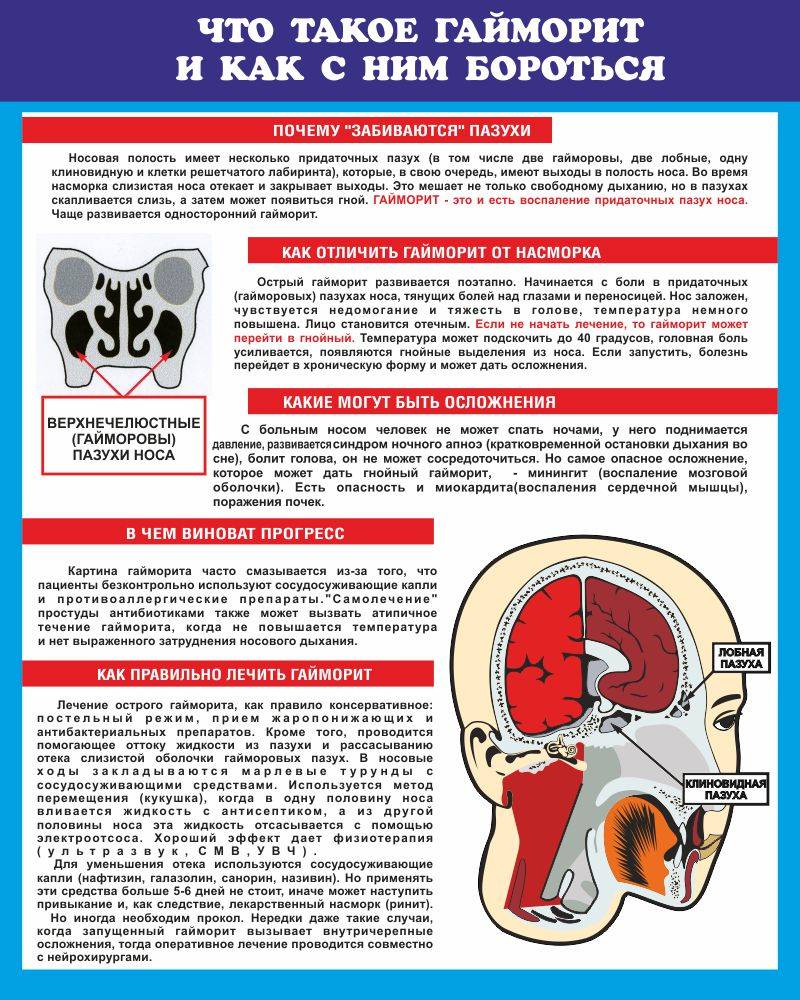
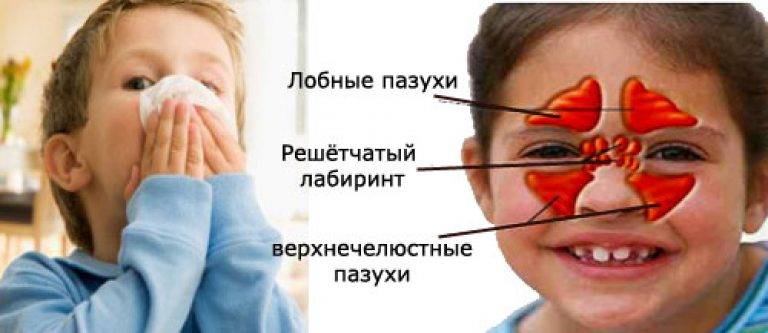
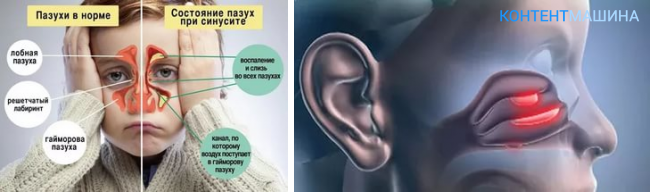
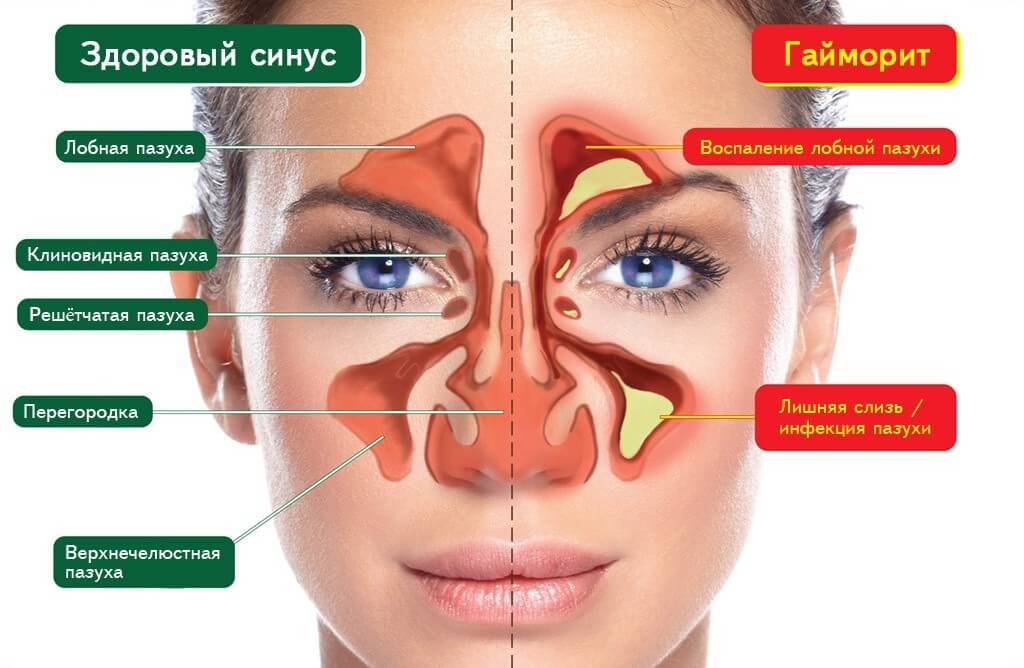
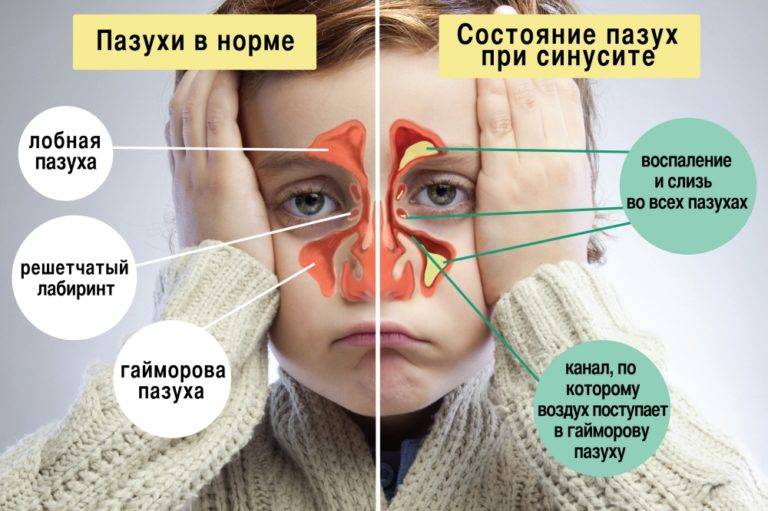
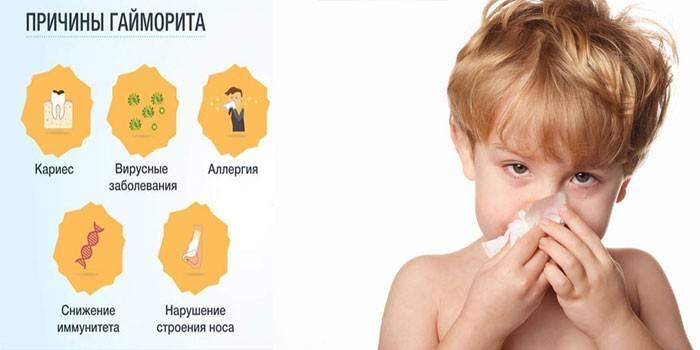
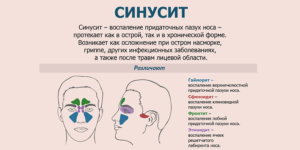
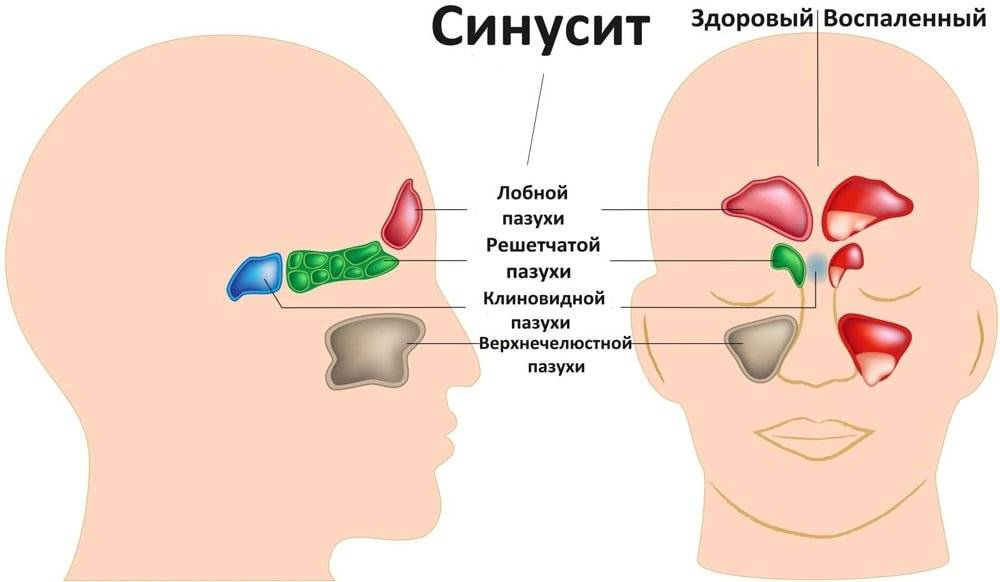
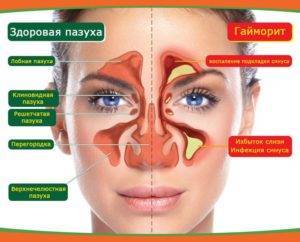
Причины возникновения
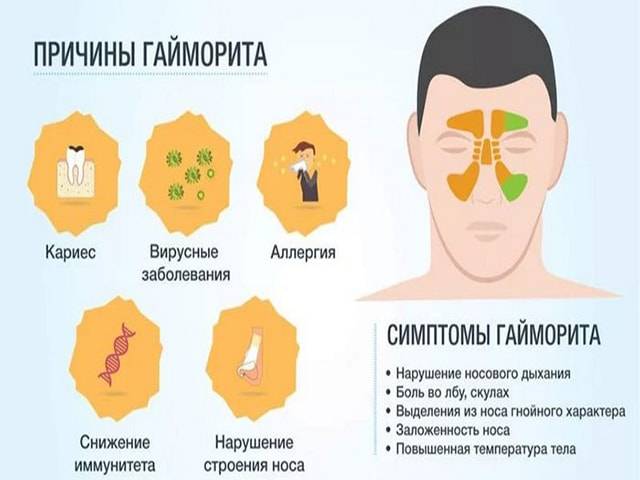
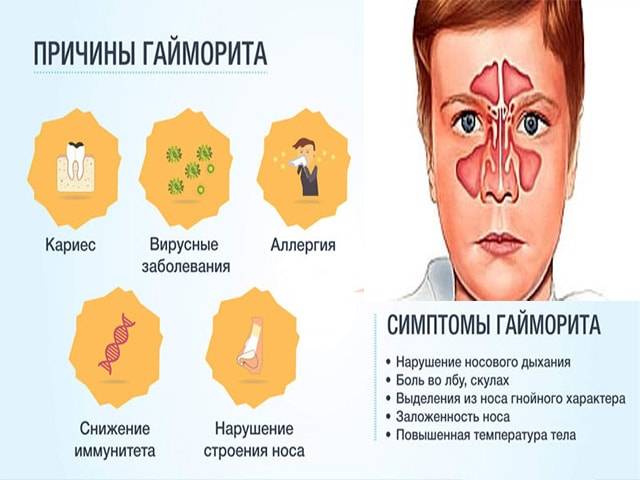
Чтобы вылечить гайморит у ребенка, необходимо уточнить этиологию болезни и выяснить факторы риска, которые повышают вероятность развития воспаления. Патология верхнечелюстного синуса может возникнуть по следующим причинам:
- ОРВИ и простудные заболевания. Риногенное воспаление пазух является наиболее распространенным типом болезни. При попадании вируса на слизистые происходит их раздражение, возникает воспаление и отек, который осложняет отток слизистого содержимого из полостей. На фоне застоя слизи любые патогенные бактерии, попавшие в носовые ходы и вслед за этим в пазуху, могут спровоцировать гнойное воспаление.
- Насморк аллергического генеза. Попадание аллергена в носовые ходы сопровождается сильным отеком слизистых и обильным отделением слизи, которая предназначена для удаления раздражающего вещества из организма. Длительный аллергический насморк нередко приводит к бактериальным осложнениям и возникновению характерных симптомов гайморита у детей.
- Травма лица и носовых структур, последствия операций на лице. В результате ушиба лица, перелома носа и других травм лицевых структур вокруг зоны поражения формируется область сильного отека, который может привести к застою содержимого пазух. После его устранения у пациента могут остаться последствия удара (например, искривление перегородки носа), которые осложняют дыхание и провоцируют застой слизи.
- Врожденные анатомические аномалии в строении лицевых костей. Врожденное сужение, искривление или неправильное развитие носовых синусов может привести к развитию хронического гайморита.
- Вирусные инфекции, попавшие в синусы гематогенным путем. При наличии очагов острой и хронической инфекции (в том числе миндалины, аденоиды) патогены в большом количестве попадают в кровь, которая снабжает другие области носоглотки, и вызывают бактериальное воспаление.
- Бактериальные воспаления ротовой полости и костной ткани. Инфекции надкостницы, корневых частей зубов, лицевых костей, слизистых десен и полости рта могут осложниться гайморитом, т.к. очаг воспаления находится непосредственно под пазухой. Причиной заражения может стать также недолеченный кариес или грибковый стоматит.
- Снижение тонуса кровеносных сосудов в области пазухи. Это приводит к ухудшению кровоснабжения пазух, застою слизи и созданию благоприятных условий для размножения патогенной микрофлоры.
- Попадание инородного тела в пазуху, наличие кист и полипов носа. Новообразования и посторонние предметы могут перекрывать устье синуса, мешая нормальному выводу его содержимого. Патогенная микрофлора может быть принесена в полость непосредственно инородным телом, которое ребенок втолкнул внутрь носа.
- Снижение иммунитета. Уменьшение количества лимфоцитов приводит к ослаблению резистентности организма к вирусам и повышению риска бактериальных осложнений ОРВИ. При сочетании сниженного иммунитета и наличия очага инфекции около носовых синусов развитие болезни происходит стремительно и с бурным проявлением симптомов.
- Генетические и наследственные заболевания (например, муковисцидоз). Некоторые врожденные патологии провоцируют повышение вязкости слизи, выделяемой через носовые ходы. Это осложняет вывод слизистого содержимого пазух и провоцирует развитие воспаления на фоне застойных явлений.
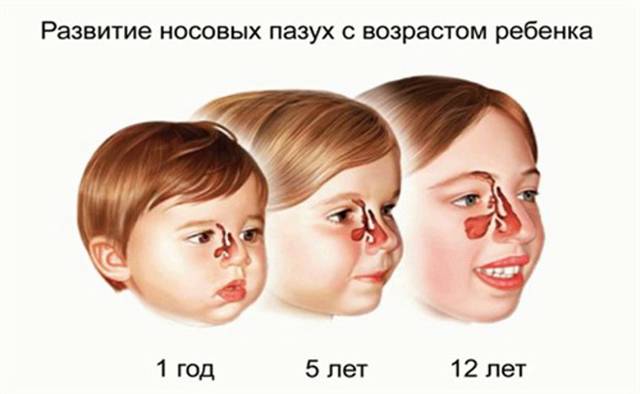
У детей младше 7 лет часто развивается двусторонний гайморит. Это обусловлено особенностями реакции слизистой носоглотки ребенка на вирусные и бактериальные инфекции.
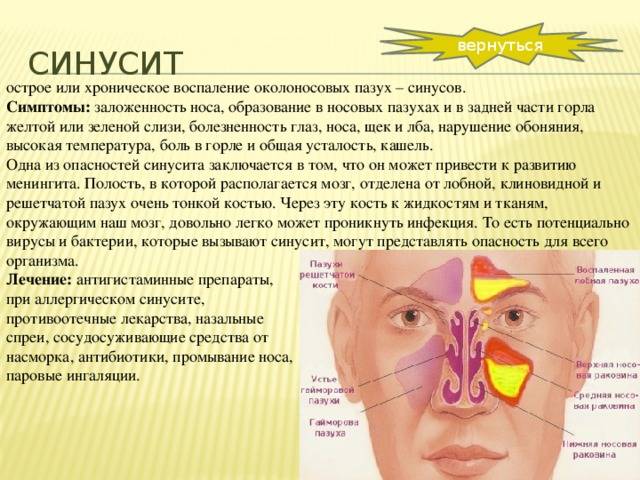
Основные симптомы и признаки гайморита у детей
Диагностировать гайморит у детей раннего периода жизни бывает весьма затруднительно, так как они не могут достоверно объяснить, где локализируется боль и какие ощущения они испытывают.
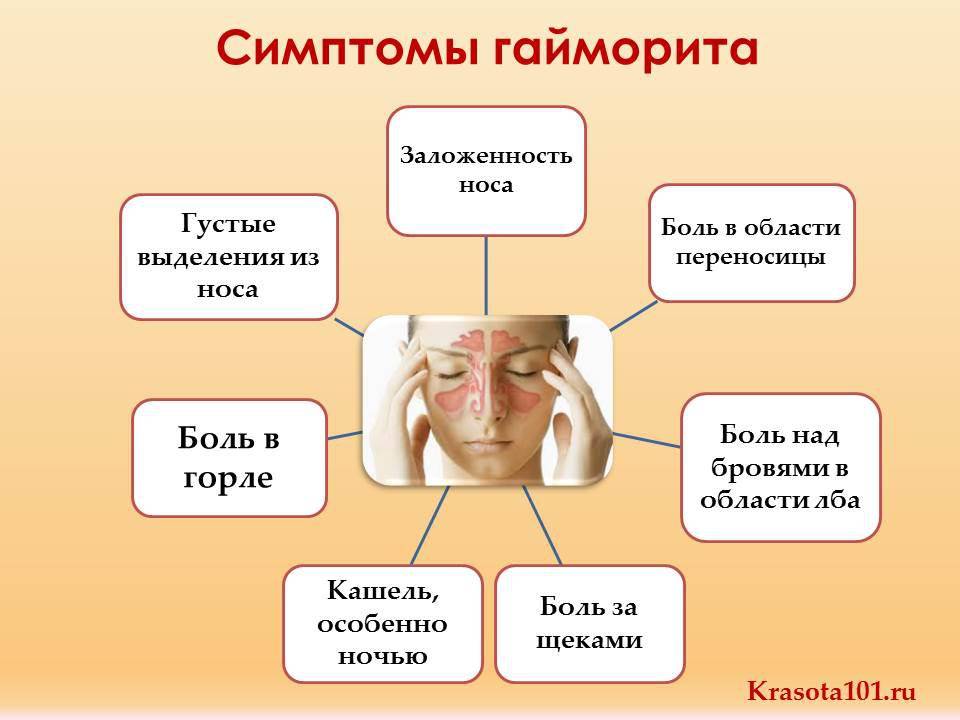
К симптомам острого гайморита у детей относят:
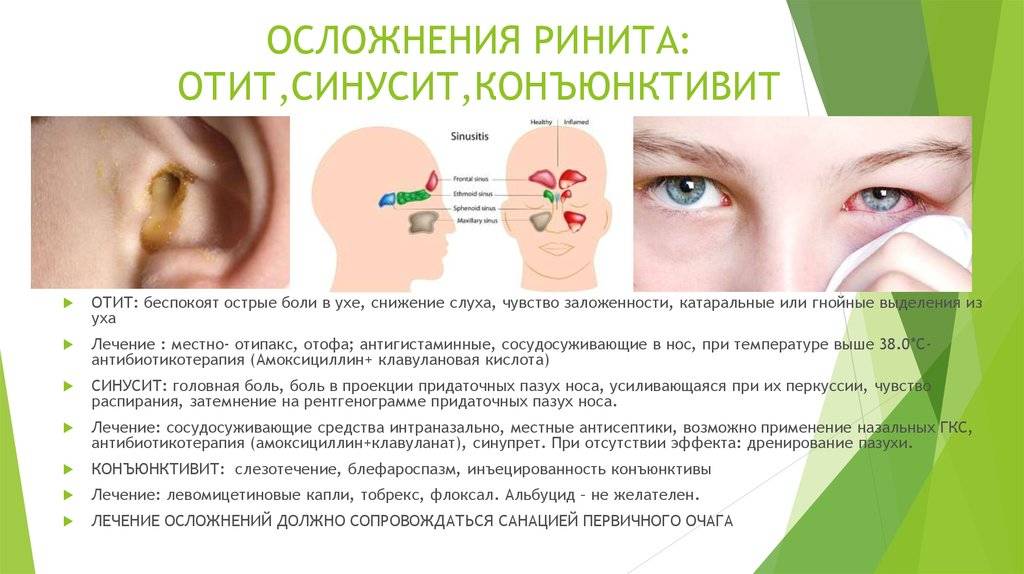
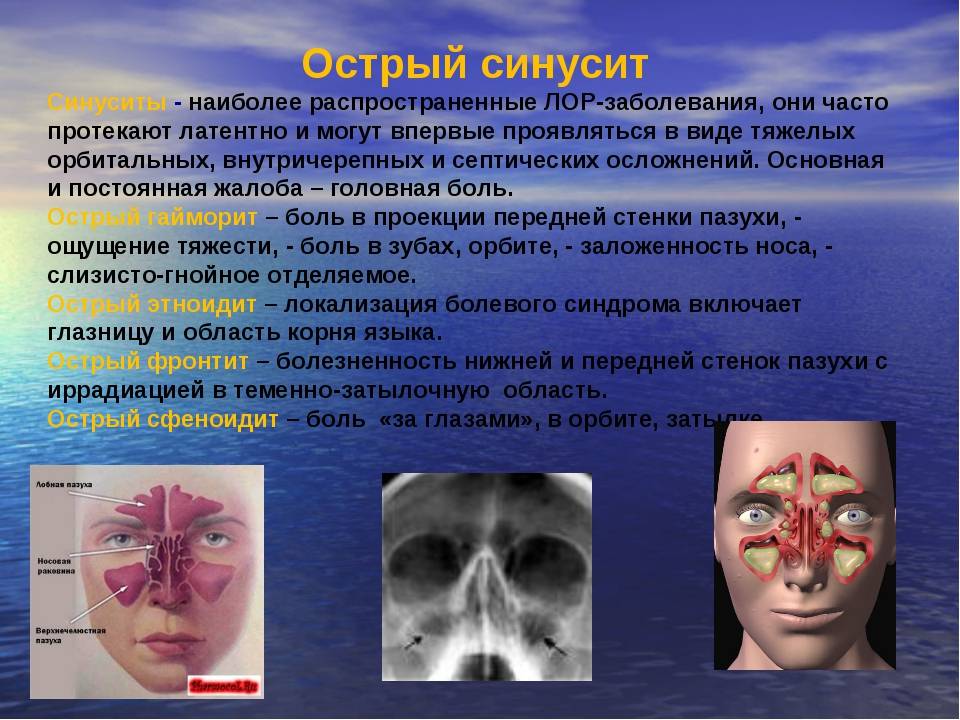
- Чувство напряжения или давления в области пораженного синуса.
- Зубная боль в области верхней челюсти, усиливающаяся при жевании.
- Затрудненное носовое дыхание, появление прозрачных или гнойных выделений.
- Возникновение «давящей» головной боли «позади глаз», которая исчезает в положении лежа.
- У детей может повышаться температура до высоких цифр, возникает светобоязнь, ухудшается обоняние.
- Ребенок становится вялым, капризным, неактивным, отказывается от приемов пищи.
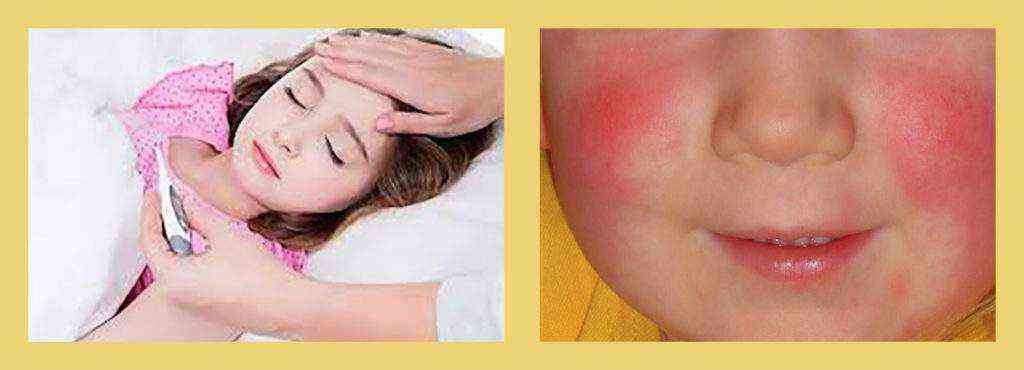
- Возникает отечность и покраснение со стороны пораженной щеки.
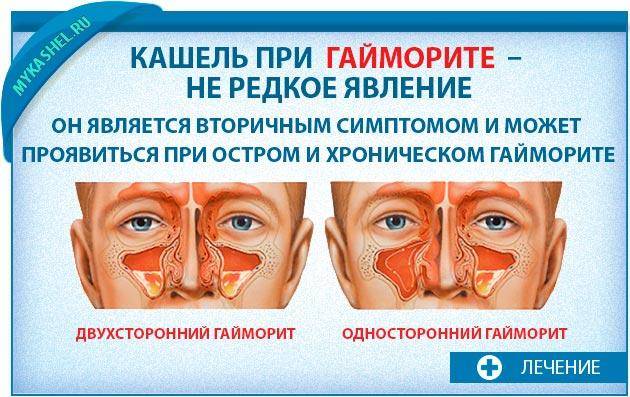
Диагностировать хронический гайморит несколько сложнее. Симптомы чаще всего смазаны, самыми яркими является длительный (более месяца) ринит и головные боли, которые локализируются в области глазниц. Кроме того, у детей нередко встречается сухой кашель и конъюнктивит.
Современные методы диагностики гайморита
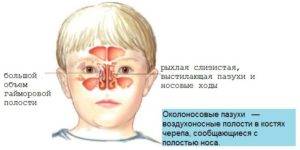
Клиническая диагностика гайморита заключается в выяснении жалоб больного, опроса родителей и осмотра ребенка. Доктор выявляет рефлекторное расширение сосудов в подглазничной области и осматривает внутреннюю поверхность слизистой носа.
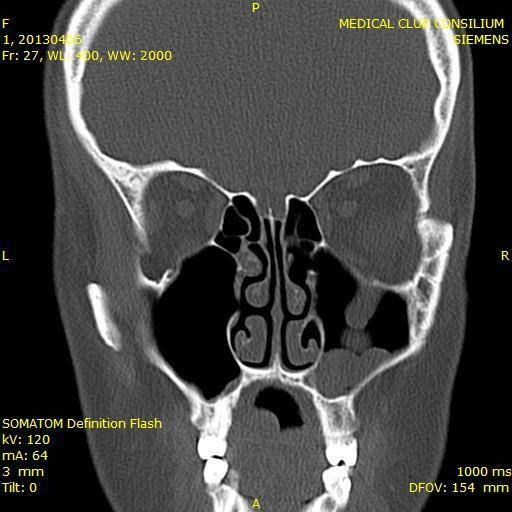
Самый эффективный и достоверный метод диагностики для взрослых – рентгенологическое исследование околоносовых пазух. При гайморите верхнечелюстная пазуха затемнена (выглядит белой на снимке). У детей же рентген не всегда может дать достоверный ответ, т.к. даже при обычном рините могут наблюдаться такие же изменения в гайморовой пазухе на снимке, как и при гайморите. Кроме того, маленьким детям рентгенологические обследования не рекомендованы.
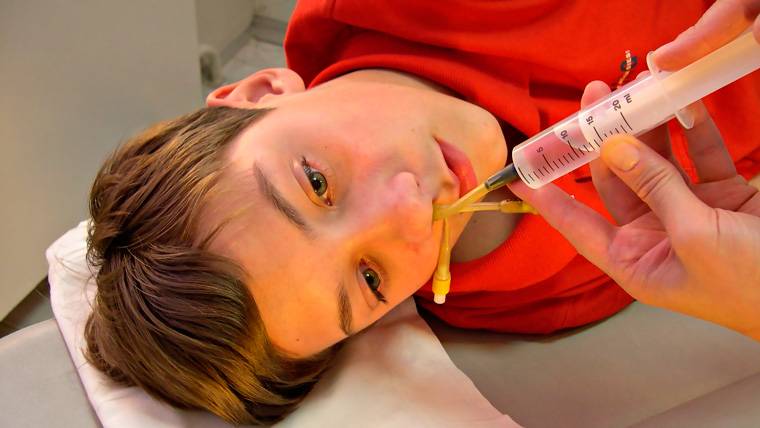
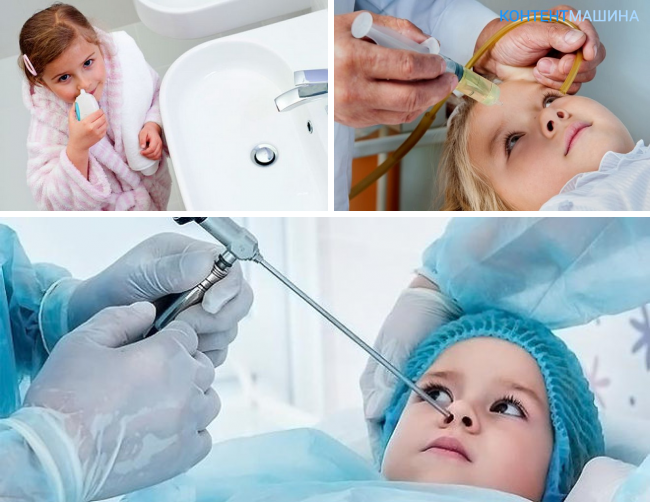
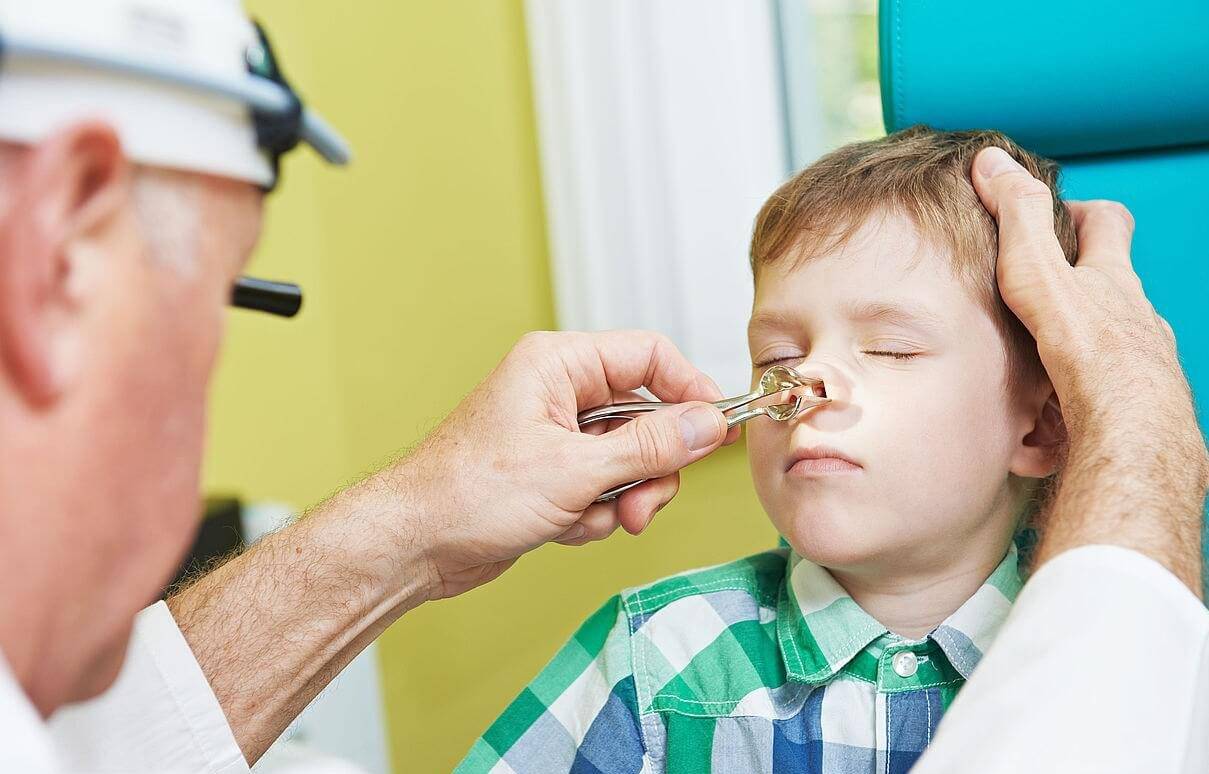
Если у отоларинголога возникают сомнения при диагностике гайморита, он может порекомендовать проведение пункции: с помощью специальной иглы доктор прокалывает стенку пазухи и отсасывает ее содержимое. Чаще всего сразу же производится и промывание пазухи дезинфицирующим раствором. Но зарубежная медицина выступает против применения данного метода у детей ввиду следующих обстоятельств:
- Пункция чаще всего доказывает лишь то, что пазуха чистая.
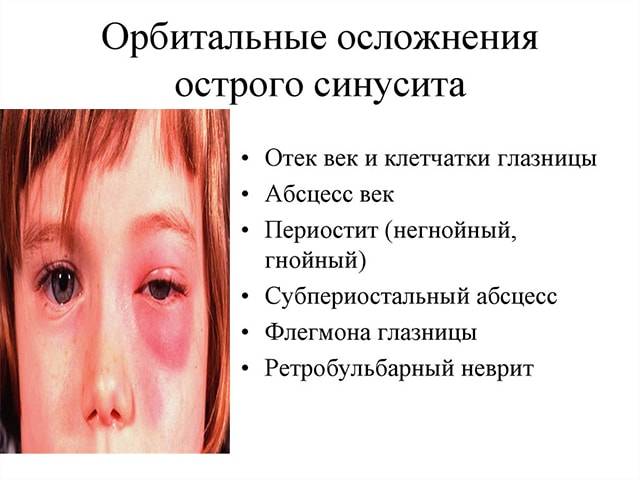
- После пункции возможно образование эмфиземы щеки и глазницы, абсцесса, флегмоны и закупорки кровеносных сосудов.
- Для детей пункция должна производиться только под наркозом.
На данный момент самым действенным, эффективным и безвредным методом диагностики гайморита у детей можно считать диафаноскопию. Доктор в затемненной комнате вводит в полость рта ребенка лампочку Геринга и заставляет плотно обхватить ее губами. При этом прозрачность воспаленной гайморовой пазухи всегда снижена. Кроме данного способа, для детей может быть применен и ультразвуковой метод диагностики.
Диагностика
- Осмотр носовой полости ребенка с помощью специальных зеркал и воронок;
- Общий анализ крови позволит определить наличие воспалительного процесса в организме;
- На рентгеновском снимке можно определить одностороннюю или двухстороннюю форму заболевания;
- Обследование с помощью МРТ;
- Бактериологический посев на определение микрофлоры в слизистой носа и на чувствительность к антибактериальным препаратам.
Чтобы лечение гайморита в домашних условиях у детей быстро дало положительный эффект, необходимо провести комплексное обследование.
Для диагностики заболевания необходимо комплексное обследование
Жалобы и данные анамнеза у детей младшей возрастной группы часто минимальны, что создает особые трудности при первичной диагностике. Оценка болевых ощущений зависит от терпеливости ребенка. Нужно учитывать то, что дети склонны скрывать свои ощущения, чтобы избежать осмотра. Так, осмотр у ребенка 5 лет и 10 лет может существенно различаться.
Клинический анализ крови с определением СОЭ (скорости оседания эритроцитов) выявляет признаки воспаления: лейкоцитоз со сдвигом лейкоцитарной формулы влево при бактериальной инфекции или с лимфоцитозом при вирусном поражении; повышение СОЭ.
Незрелость организма ребенка способствует более яркой клинической картине воспаления. Во время риноскопии – исследования полости носа и области выводного отверстия пазухи, определяется отечность, гиперемия слизистой оболочки носовых раковин, слизистое, серозное или гнойное отделяемое.
Рентгенологическое исследование околоносовых пазух может проводиться у детей, начиная с рождения. Оно позволяет установить степень развития гайморовых пазух, локализацию, распространенность и характер патологического процесса. У детей 15 лет и старше гайморовы пазухи развиты почти так же, как и у взрослых.
Рентгенография является одним из самых информативных методов диагностики
При остром гайморите выявляются рентгенологические изменения:
- интенсивное гомогенное затемнение или неполное понижение прозрачности пораженной пазухи;
- утолщение слизистой оболочки полости пазухи и носа;
- уровень жидкости в пораженном синусе, выявляемый в вертикальном положении при накоплении в полостях экссудата.
Для назначения сопутствующей корригирующей терапии дополнительно выполняют клинический анализ крови, общий анализ мочи, биохимическое исследование. В сложных клинических случаях показана консультация смежных специалистов: невропатолога, офтальмолога, иммунолога.
Прежде чем лечить гайморит у ребенка, нужно обратиться к доктору, который назначит все необходимые диагностические мероприятия и пропишет препараты для эффективного лечения заболевания. Как правило, для постановки правильного диагноза детям, используются следующие методики:
- Осмотр носовых отверстий.
- Исследования для выявления аллергической природы заболевания.
- Общий анализ крови.
- Рентген носа. Этот метод позволяет увидеть заболевание, о чем говорят затемнения на снимке.
- Диафаноскопия – просвечивание гайморовых пазух посредством специальной электролампы. Если одна или обе пазухи наполнены гноем, то диафаноскопия поможет быстро это выявить.
- КТ (компьютерная томография) дает шанс детально изучить носовые ходы. С помощью КТ можно выявить ранние симптомы гайморита или признаки его хронической формы.
- Еще один метод диагностики – обследование выделений из носа, которое определяет возбудителя инфекции.
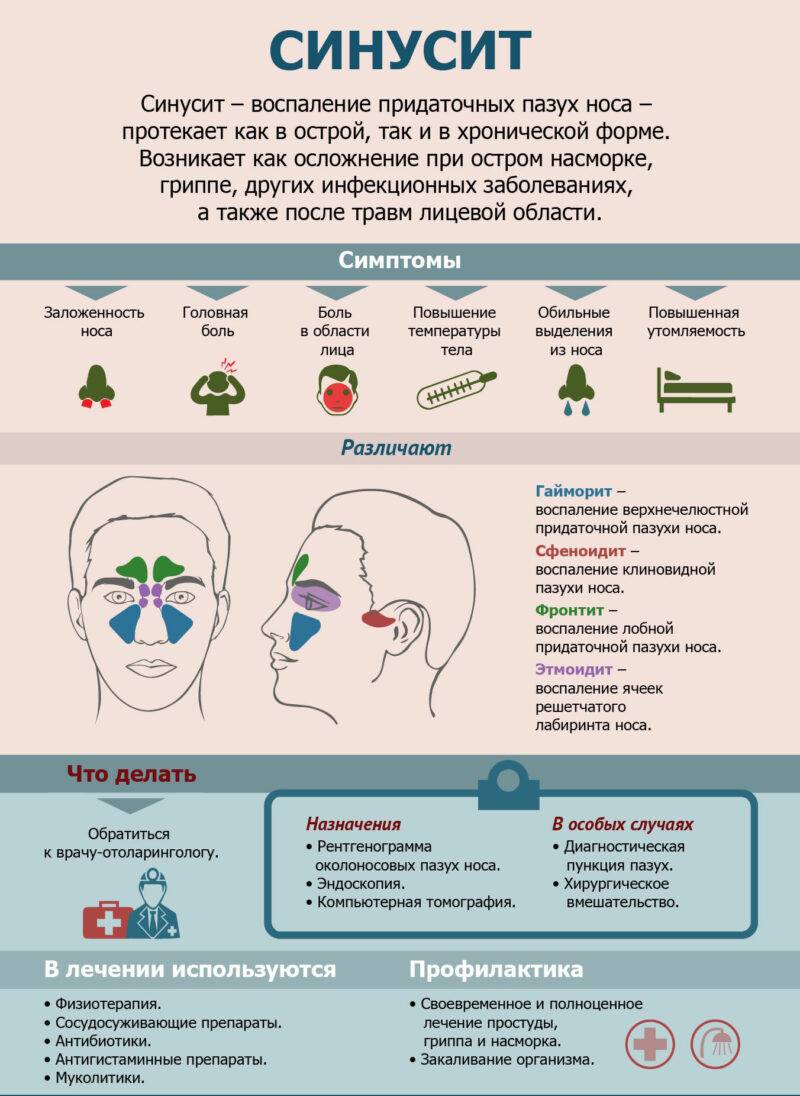
Гайморит у детей: симптомы и лечение
Признаки гайморита у ребенка
Первые признаки гайморита у детей выявляются не сразу. Типичная симптоматика появляется, когда заболевание уже в разгаре. Диагностически значимыми проявлениями болезни являются следующие симптомы:
- Ощущение боли или напряжения в области носогубной складки, лицевой кости под глазом, которая возникает при легком нажатии, наклоне головы и уменьшается в положении лежа;
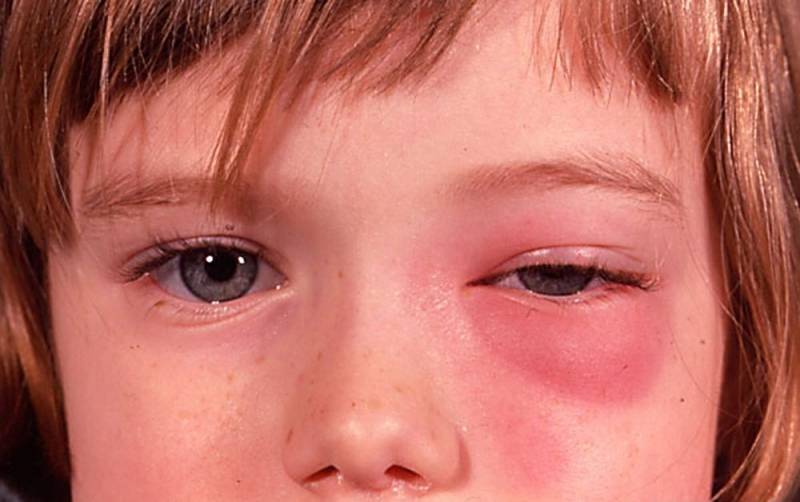
- Припухание щеки, нижнего века;
- Зубная боль;
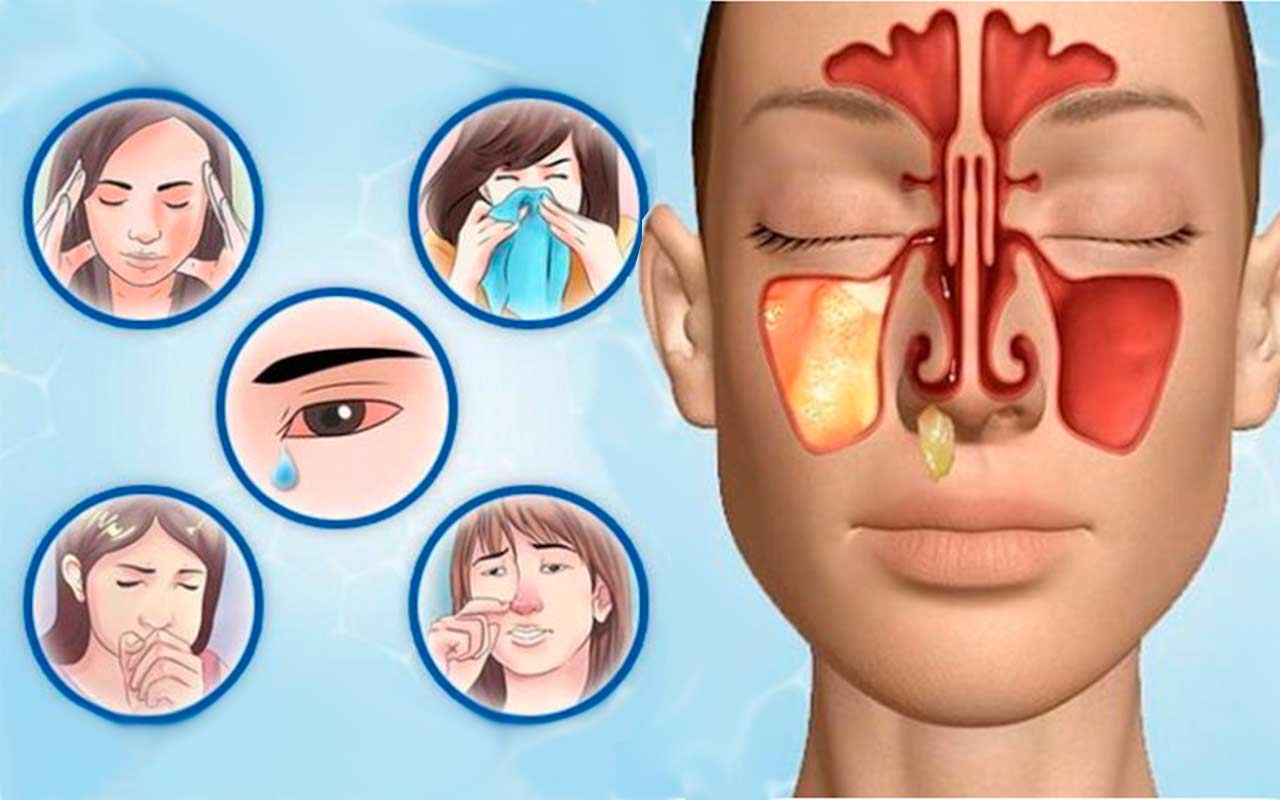
- Заложенность носа, часто односторонняя;
- Слизистое или гнойно-слизистое наполнение носовых ходов (но выделений из носа при этом может и не быть);
- Подъем температуры, иногда значительный (до 39°С);
- Слезоточивость, иногда воспаление век;
- Ухудшение общего самочувствия – вялость, сонливость, головная боль.
В зависимости от возраста ребенка те или иные симптомы могут отсутствовать. Каждая возрастная группа характеризуется своими отличительными симптомами заболевания.
Как распознать гайморит у ребенка 3 — 5 лет
Гайморит у ребенка 3 лет — редкое явление. Первичная диагностика гайморита у детей в возрасте от 3 до 5 лет затруднена, так как симптомы гайморита у детей этой возрастной группы смазаны и неярки. Их легко спутать с последствиями ОРВИ или ОРЗ. Признаки гайморита в этом возрасте сводятся к следующим:
- Ухудшение самочувствия, ребенок становится вялым;
- Отказ от еды (из-за болевых ощущений, неприятного давления в пораженной пазухе);
- Нарушение носового дыхания;
- Иногда, отек щеки и отек верхнего или нижнего века;
- Высокая температура;
- Обильная слизь или гнойное выделение из носа (выделений может и не быть, однако, создается ощущение, что у ребенка наполнены носовые ходы.
Как определить гайморит у ребенка от 5 лет до 12 лет
Признаки гайморита у детей данной возрастной группы легко определить и в домашних условиях. Гайморит у детей этой группы проявляется в следующих, ярко выраженных, симптомах:
- Среди основных симптомов: ощущение напряжения или боли в пораженной пазухе. Боль, как правило, диффузная. Она также может быть локализована в области лба или виска и возникает в одно и то же время суток;
- Нарушение носового дыхания;
- Насморк;
- Нарушение обоняния на пораженной стороне;
- Светобоязнь и слезотечение;
- Высокая температура, может быть озоб;
- Иногда отек щеки и отек верхнего или нижнего века;
- Слизистое или слизисто-гнойное наполнение среднего носового канала (стык между пазухами и носовой полостью);
- Пальпация передней стенки пазухи обычно вызывает болезненные ощущения.
Как вылечить гайморит у ребенка
 Основная цель лечения гайморита – восстановление сообщения между полостями носа и пазухи, отведение слизи и жидкости, что даст возможность устранить инфекцию и вернуть к норме процессы дыхания.
Основная цель лечения гайморита – восстановление сообщения между полостями носа и пазухи, отведение слизи и жидкости, что даст возможность устранить инфекцию и вернуть к норме процессы дыхания.
Практически всегда при гайморите показаны антибиотики: при микробной природе именно они устраняют основной источник болезни, а при вирусной или грибковой не допускают осложнений. Хорошо, если назначение антибиотиков проводят после бакпосева выделений из носа, когда врач может точно определить, на что лучше всего реагирует возбудитель. Но при тяжелом течении времени на лабораторные методы диагностики обычно нет – назначают лекарства широкого воздействия.
Кроме лечения сильнодействующими веществами, назначаются и другие методы:
- Сосудосуживающие препараты – капли в нос, которые необходимы для расширения просвета носовых ходов – проводятся перед всеми физиопроцедурами;
- Физиопроцедуры – ингаляции в полость носа с целью промыть ходы, размягчить корки;
- Промывание носа – механическое вымывание слизи лекарственными растворами или чистой водой, при применении соленой воды – создание осмоса, вытягивающего жидкость из пазухи;
- Аппаратные процедуры – УВЧ, УФО;
- Точечный массаж – воздействие на точки, активирующие полноценную работу органа дыхания (у крыльев носа, на кости у внутренних углов глаз, под носом);
- Симптоматические средства – жаропонижающие, болеутоляющие, антигистаминные препараты.
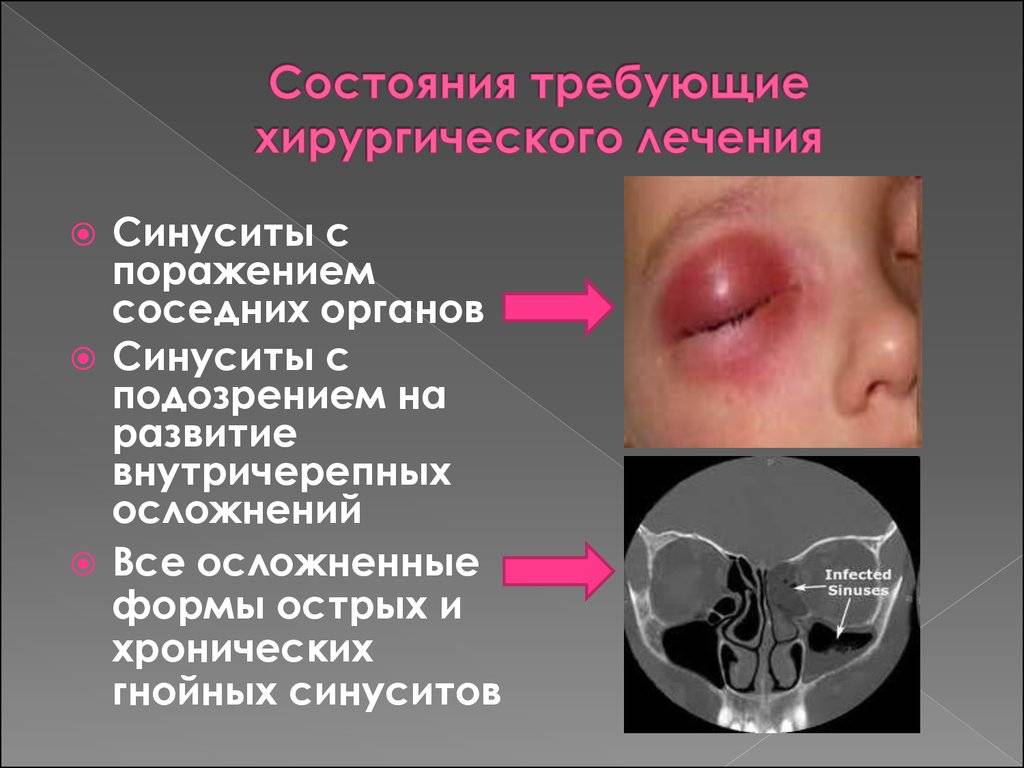
Отдельным пунктом стоит хирургическое лечение – прокол стенки пазухи с целью промывания полости. У детей этот способ применяется крайне редко, т.к. процедура слишком травматична для ребенка (в том числе и психологически), а результат не гарантирован. Консервативные методы лечения не менее эффективны, если проводятся тщательно и вовремя.
Что делать при осложнениях гайморита
Перерасти в гайморит может и аллергический ринит, возникающий из-за присутствия раздражающих веществ. Причиной появления описываемого недуга могут быть различные травмы. Это бывает и перелом носовой перегородки или сильный ушиб, или же совсем иное повреждение провоцирующее развитие синусита и ускоряющее его появление. Причиной появления гайморита также может стать инфекционный недуг. Ослабленный иммунитет ребенка 3-х лет способствует быстрому развитию синусита. Другой причиной не исключен сниженный тонус артерий, характерный при ВСД. Происходит это из-за плохого снабжения кровью дыхательных путей ребенка. Воспаленные гланды затрудняют дыхание, увеличивают накопление слизи, в дальнейшем они сами становятся источником инфекции, равно как и кариес, стоматит или другие недуги полости рта. Случается так, что простое, казалось бы, снижение иммунитета, приводит к ослаблению защиты организма.
В такой ситуации любой вирус может пагубно повлиять и вызвать развитие синусита. Врожденные нарушения строения носовой перегородки, ее искривление неизбежно приведет к затрудненному выводу слизи, накопление, которой разовьет синусит. В случае правильного выявления причины болезни, появляется шанс быстрого ее устранения
Борьба с синуситом будет протекать значительно легче, однако важно напомнить, что правильно определить начало развития заболевания, выявить ее причины и назначить лечение, сможет только профессиональный врач. Какие же есть средства для лечения гайморита у детей 3-х лет?
Наиболее часто употребляемыми средствами лечения, как правило, становятся «народные методы». Для этого существует несколько процедур, это могут быть ингаляции над отваренной картошкой или парами настойки коготков. Для скорейшего наступления выздоровления на ранних стадиях синусита неплохо проводить легкий массаж переносицы. Также для лечения гайморита можно применить следующие методы: взять в руку ватную палочку, пропитать ее прополисной мазью, вставить в нос ребенка и держать 5 минут. Неплохо применять свежевыжатый сок моркови, его нужно закапать в нос больного, сок должен быть свежевыжатым.
Для промывания носа следует взять чайную ложку черного чая, заварить ее на один стакан кипятка, процедить стакан через ситечко. Получившийся заваркой промывать нос от пяти до восьми раз в сутки, удобнее всего делать это спринцовкой. Три или четыре капли настоя следует закапать в нос на ночь. Однако осуществление данных способов лечения без консультации опытного врача недопустимо. Предупредить развитие гайморита у детей 3-х лет возможно при помощи промывания носовой полости и гайморовых пазух, что позволит удалить лишнюю, скопившуюся там слизь. Отек будет уменьшен, что позволит ввести медицинский препарат в самый очаг заражения. Как правило, одних только «народных средств» бывает недостаточно, и зачастую необходимо прибегать к медикаментозному лечению.
Вылечить гайморит возможно при помощи медикаментов. При помощи капель, спреев, антибактериальных препаратов, антибиотиков и физиопроцедур. Обязательным условием в данном случае будет то, что подходящий медицинский препарат будет подбирать опытный доктор, который учтет состояние пациента и его возраст.
Самые известные сосудосуживающие препараты, применяющиеся, для лечения гайморита у ребенка 3-х лет, это Нафтизин, Нафазолин, Фазин, Олинт, Снуп и иные. Они освободят от слизи, пыли и бактерий носовые пазухи малыша. Однако обязательно нужно учесть, что их применение не должно быть частым и продолжительным по времени. Лучше всего применять сосудосуживающие медикаменты в виде спреев или аэрозолей, в этом случае лечащие вещества распределяются равномерно и в более рассчитанной, точной дозировке. Антисептиками, способными устранить некоторые признаки гайморита у ребенка, считаются Сиалор и Колларгол. Если болезнь по ряду причин уже имеет запущенную форму, то необходим прием курса антибиотиков. В результате запущенности синусита медикам, к сожалению, приходится прибегать проколу гайморовых пазух, этот метод лечения применяется в крайне тяжелом случае.
Последствиями нарушенного носового дыхания у ребенка может быть сильная задержка речевого развития, а также нарушение внимания, так как головному мозгу не хватает кислорода. Дыхание затруднено, а это способно привести к появлению нейросенсорной тугоухости и воспалению уха. Если вашего ребенка часто мучает кашель и простудные недуги, болит горло, то обязательно следует обратиться к врачу-отоларингологу.
https://youtube.com/watch?v=RvIOVlLk-FM
Возможно ли заразиться гайморитом
Опасность заражения этим заболеванием зависит от его происхождения. Есть формы недуга, способные передаваться.
Вирусная форма гайморита
К болезни приводят возбудители ОРЗ. При ослабленном иммунитете организм утрачивает способность оказывать сопротивление вирусам. Если причиной недуга стали вирусы, можно утверждать, что передача недуга от больного человека к здоровому возможна.
Гайморит бактериального происхождения
Бактериальное инфицирование случается по вине:
- стафилококков,
- стрептококков,
- микоплазма,
- хламидий.
Воспалительные процессы, вызванные этими возбудителями, сопровождают признаки ОРВИ – заболеванием, передающимся воздушно-капельным путем. В этом случае на вопрос: заразен ли гайморит для окружающих, врач даст положительный ответ. Инфекция легко переходит от зараженных людей к здоровым.
Врожденный гайморит
Наследственный гайморит развивается, если искривлена носовая перегородка. При деформированной перегородке нарушается дренаж и вентиляция гайморовых карманов, носовые раковины сильно сужаются.
Кроме того, воспалительный процесс вызывают попавшие в раковину осколки кости, инородные тела. В этом случае заболевание обусловлено генетическими особенностями строения носовой полости. Оно передается по наследству, им невозможно заразиться.
https://youtube.com/watch?v=zf1MzNwFEzo%27
Одонтогенный гайморит
Воспалительный процесс в гайморовой пазухе вызывают зубные болезни. Коренные зубы, расположенные на верхней челюсти, обладают способностью прорастать в основание носовой раковины.
Причина развития заболевания – особенности анатомического строения верхней челюсти. Поскольку заболевание не носит инфекционный характер, заразиться им невозможно.
Аллергический гайморит
Возбудители этой разновидности заболевания – различные аллергены. В большинстве случаев недуг носит индивидуальный характер, заразиться им нельзя.
Однако, размышляя над тем, передается ли гайморит, вызванный аллергенами, понимаешь – да, это вполне реально, если к заболеванию присоединилась бактериальная инфекция. Когда аллергической форме недуга не придают особого значения, не считают нужным ее лечить, она перерастает в инфекцию, способную передаваться.
https://youtube.com/watch?v=fggIYP0KDE8%27
Полипозный гайморит
У человека слизистые оболочки носовых полостей способны зарастать полипами. Образования закупоривают соустья, что затрудняет отток слизистых выделений и способствует развитию воспалительного процесса. Из-за них люди теряют обоняние.
Заразен ли такой гайморит? Полипозную форму заболевания нельзя считать заразной. Она вызвана новообразованиями в полости носа, а не инфекцией.
Психоматическое происхождение заболевания
Нередко заболевание вызывает психоматика. Человек, постоянно жалеющий себя, не видит выхода из различных ситуаций. Если решение проблемы не находится, в носовых раковинах вспыхивает воспалительный процесс.
В этом случает традиционное лечение заболевания дополняют методами психотерапии. Комплексная терапия помогает больному избавиться от отеков, закупорки носовых ходов, обильных выделений патогенной слизи, восстановить обоняние.
https://youtube.com/watch?v=cHcgOx5BFVQ%27
Причины
Причины гайморита:
- Простудные заболевания. Во время болезни слизистая носа отекает и затрудняется отхождение секрета из носовой полости. Слизь является идеальной средой для размножения вирусов и бактерий, которые затем проникают в организм.
- Воспаление аденоидов. Увеличенные миндалины являются частой причиной гайморита у детей.
- Низкий иммунитет. На фоне снижения иммунной системы малыша, вредоносные микроорганизмы беспрепятственно проникают в организм.
- Аномальное строение носовой полости. Из-за врожденного искривления носовой перегородки, слизь не может выходить наружу, со временем скапливается и вызывает гайморит.
- Аллергическая реакция. Причиной гайморита у малышей часто становится домашняя пыль, цветущие растения, циртусовые фрукты и шоколад.
- Заболевания ротовой полости. Кариес, воспалительный процесс в деснах могут спровоцировать синусит у ребенка.
- Травмы черепа. Сильный удар в область носа может деформировать носовую перегородку, и ребенка чаще будут беспокоить риниты и гаймориты.
На начальной стадии заболевания, воспаление гайморовых пазух легко спутать с обычной простудой. Однако, родителей должно насторожить появление температуры примерно на 7-8 сутки после начала болезни. Повышенная температура тела свидетельствует о протекающем воспалительном процессе. Который может принять хроническую форму без своевременного лечения.
- Высокая температура тела;
- Озноб, мышечная слабость, потеря интереса к еде;
- Головные боли у крохи, усиливающиеся при наклоне головы;
- Затрудненное дыхание;
- Выделяемая из носовых проходов слизь содержит гной.
- В области носа и под глазами появляется небольшая припухлость;
- Продолжительный насморк.
Родители должны знать, как распознать первые признаки гайморита, и своевременно обратиться за врачебной помощью. Как может в дальнейшем проявляться гайморит у детей.
Как уже отмечалось выше, у детей 3 лет вирусный гайморит чаще всего развивается при острой респираторной вирусной инфекции и проходит с её успешным лечением. Однако если пустить болезнь на самотёк или лечить ее неправильно, то одним из возможных последствий является бактериальное воспаление верхнечелюстных синусов.
Бактерии могут появиться в гайморовой полости как из-за отёка (затрудняет отток гнойных масс через соустья), так и через кровь. Помимо этого, гайморит может быть спровоцирован аллергической реакцией организма, травмами или искривлением носовой перегородки. Существует также вероятность развития болезни вследствие образования в носовой полости кист или полипов, но у детей, особенно в три года, такое случается крайне редко.
Существует ряд основных причин, которые провоцируют развитие заболевания и его симптомов у детей:
- Насморк, вызванный аллергией. Как правило, раздражающие вещества вызывают аллергический ринит, перерастающий в гайморит. В большинстве случаев при заболевании возникает значительный отек гайморовой пазухи.
- ОРЗ, ОРВИ, грипп. Если у ребенка простуда, то отток слизи становится проблематичным. В нос проникает инфекция, которая провоцирует развитие гайморита.
- Сбой работы кровеносных сосудов. Иногда причиной воспаления пазух становится сниженный сосудистый тонус. В дыхательных путях нарушается кровообращение и развивается инфекция.
- Генетические патологии пазух носа.
- Заболевания во рту (кариес, стоматит).
- Травмы, ушибы, переломы перегородки носа и подобные повреждения.
- Воспаление аденоидов тоже нередко становится причиной развития недуга.
- Слабая иммунная система – идеальный вариант для атаки вирусов, вызывающих недуг. Организм лишен защиты, поэтому заболевание развивается очень активно.