Антибиотики при пневмонии
Пневмония – это воспалительный процесс в легких, часто является последствием или осложнением бронхита. Лечение пневмонии проводится антибиотиками в обязательном порядке, потому что возбудителями заболевания выступают инфекции бактериологического характера.
Различают пневмонию:
- Госпитальную.
- Внебольничную.
В зависимости от режима лечения подбираются различные схемы приема антибиотиков.
- Выбрать антибиотик широкого спектра действия. Это будет антибиотикотерапия первой линии. Возбудитель заболевания предполагается исходя из цвета отделяемой из легких мокроты и характера течения пневмонии.
- Провести анализ на выявление бактерий, вызвавших заболеваний, а также их чувствительность к антибиотикам.
- Скорректировать схему лечения в соответствии с результатами анализа мазка отделяемой мокроты.
Выбирая, какие антибиотики пить при остром бронхите и пневмонии, следует также учитывать:
- тяжесть заболевания;
- противопоказания;
- возможные аллергические реакции;
- токсичность препаратов;
- тенденцию развития резистентности бактерий к антибиотикам;
- быстроту проникновения лекарства в жидкости организма;
- скорость достижения терапевтической дозировки в очагах воспаления;
- спектр действия препарата.
Такие ситуации – довольно большая редкость. В основном они возникают из-за предыдущего самолечения пациента с помощью бактерицидных или бактериостатических средств. Причинами отсутствия эффективности препаратов также могут быть:
- частое применение и смена антибиотиков;
- развитие устойчивости микроорганизмов к выбранному лекарству;
- неправильный подбор дозировки и продолжительности курса лечения.
Решением проблемы становится замена препарата другим, или комбинирование нескольких препаратов.
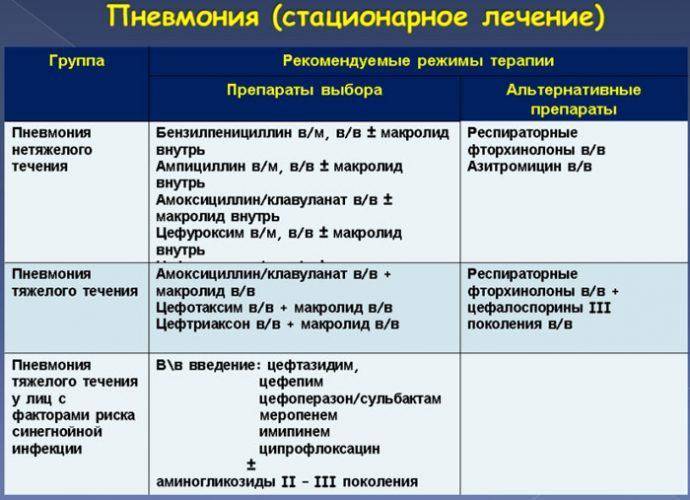
Госпитальный вид пневмонии предполагает постоянное нахождение пациента в стационаре больницы и наблюдение врачом.
Первая линия. Используются следующие препараты:
- Амоксициллин.
- Пенициллин.
- Цефепим.
- Цефтазидим.
- Цефоперазон.
При непереносимости вышеуказанных антибиотиков или возникновении аллергических реакций, возможно применение альтернативных средств:
- Тикарциллин.
- Пиперациллин.
- Цефотаксим.
- Цефтриаксон.
- Ципрофлоксацин.
В некоторых случаях необходима комбинация антибиотиков для быстрого улучшения состояния пациента и достижения необходимой концентрации действующего вещества в организме.
Основанием для ее использования являются:
- тяжелое течение заболевания;
- смешанная инфекция;
- быстрое развитие устойчивости микробов к одному виду антибиотика;
- воспалительный процесс происходит на фоне угнетенного иммунитета;
- возбудителем инфекции является комбинация микроорганизмов, не попадающая в спектр воздействия ни одного препарата.
Используемые вместе антибиотики:
- Цефуроксим и гентамицин;
- Амоксициллин и гентамицин.
- Линкомицин и амоксициллин.
- Цефалоспорин и линкомицин.
- Цефалоспорин и метронидазол.
Вторая линия. При неэффективности первоначальной выбранной схемы лечения или в соответствии с корректировкой по результатам анализа на возбудителя:
- Цефепим.
- Тикарциллин.
- Фторхинолон.
- Имипенем.
- Меропенем.
При легкой и среднетяжелой стадии заболевания используются такие антибиотики:
- Клартромицин.
- Азитромицин.
- Фторхинолон.
- Доксициклин.
- Аминопенициллин.
- Бензилпенициллин.
Названия антибиотики при тяжелой стадии пневмонии:
- Цефотаксим.
- Цефтриаксон.
- Кларитромицин.
- Азитромицин.
- Фторхинолон.
Могут использоваться комбинации вышеперечисленных препаратов.
Выбрать лучший подходящий антибиотик при пневмонии, безусловно, должен врач. Это предупредит усугубление течения болезни и возникновения антибиотикоустойчивых бактерий в организме.
WomanAdvice.ru>
Классификация таблеток от пневмонии
В состав стандартной комплексной терапии воспаления легких входят:
- антибиотики широкого спектра действия (в начале заболевания);
- антибиотики, чувствительность патогенных микроорганизмов к которым установлена лабораторно;
- противовирусные препараты (в случае вирусной этиологии заболевания);
- нестероидные противовоспалительные средства;
- муколитики и бронхолитики;
- обезболивающие препараты;
- дезинтоксикационные средства;
- поддерживающие и профилактические лекарства.
Антибиотики
Антибиотики
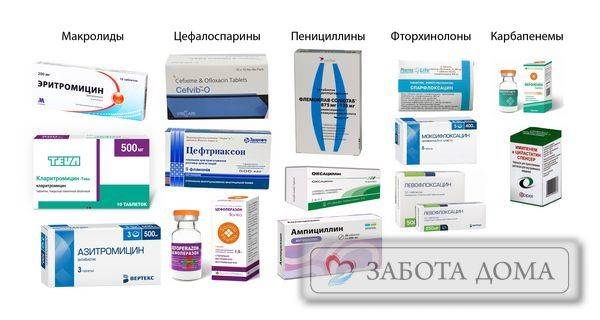
На ранних этапах заболевания назначают антибиотики широкого спектра действия:
- пенициллины;
- макролиды;
- цефалоспорины.
Пенициллин – эффективный препарат, является более безопасным при применении для детей и подростков, а также при лечении легких и среднетяжелых форм пневмонии. Из пенициллиновой группы чаще других назначают Амоксиклав — комбинированный препарат, содержащий амоксициллин и клавулановую кислоту.
Современная группа антибиотиков, называемая макролидами, обладает более широким диапазоном действия, назначается в виде таблеток для взрослых, суспензий – для детей. Наибольшим эффектом при лечении пневмонии отличается Сумамед, активное вещество которого азитромицин.
Антибиотики группы цефалоспоринов применяют при среднетяжелом течении воспаления легких, а также у беременных в поздних триместрах. Цефалоспорины схожи с пенициллинами по строению и способу действия, поэтому возможны перекрестные аллергические реакции. При пневмонии чаще других назначают Цефтриаксон.
Противовоспалительные
Таблетки Преднизолон
В состав терапии воспаления легких входят стероидные (на основе гормонов) и нестероидные препараты. К первым относятся глюкокортикостероиды, такие, как Преднизолон и Дексаметазон. ГКС используются при тяжелых течениях заболевания, способны купировать отек паренхимы легких, снижают воспаление.
Ко второй группе препаратов относятся средства для терапии среднетяжелых пневмоний, которые носят вспомогательный характер. Используются как жаропонижающие, так и обезболивающие средства. Список этих препаратов обширен, главные представители – Анальгин, Кеторолак, Парацетамол, Эреспал.
Другие
Обилие лекарственных препаратов при пневмонии, риск возникновения побочных действий и общее негативное воздействие на организм медикаментозной терапии накладывает необходимость применения защитных средств.
Пероральные средства назначают под прикрытием Омепразола, который способен предотвратить повреждения желудка, особенно выраженное влияние на который оказывают НПВС.
Капсулы Линекс
Универсальные антибактериальные лекарства атакуют не только патогенные микроорганизмы, но губят и микрофлору кишечника, вызывая дисбактериоз и диарею, что приводит к необходимости защитить ее и восстановить. Для профилактики осложнений необходимо назначать эубиотики, такие как Линекс.
Все лекарственные средства проходят через печень человека, которую также необходимо поддерживать во время лечения воспаления легких. Назначение гепатопротекторов, таких как Гептрал, помогает защитить печень и ускорить восстановление.
Витамины
Для того чтобы предупредить развитие воспаления легких и ускорить процесс выздоровления, организм должен получать следующие витамины:
Омега кислоты и витамин Д укрепляют и восстанавливают клеточные мембраны, препятствуя их разрушению при воспалении легочной ткани. Вещества способствуют быстрому заживлению пораженных бактериями и вирусами очагов.
Витамины А, Е, С являются антиоксидантами, что означает их способность бороться с окислительным стрессом процессом, управляемым свободными радикалами. Антиоксиданты представляют ловушки для свободных радикалов, которые формируются при воспалительном процессе. Витамины повышают сопротивляемость организма инфекциям, препятствуют переходу ОРВИ в пневмонию
Аскорбиновая кислота (вит.С) укрепляет сосудистые стенки, препятствуя разрушению капилляров, что очень важно при вирусных инфекциях в части профилактики интерстициальной гриппозной пневмонии и геморрагического синдрома. Именно поэтому при простуде и гриппе рекомендуют ударные дозы этого витамина
Также его необходимо принимать курильщикам.
Витамины группы В (В1, В6, В3, В9, В12) усиливают и нормализуют иммунный ответ. Помогают организму бороться бактериальными токсинами, предотвращают развитие осложнений.

К наиболее актуальным микроэлементам, способствующим и профилактике пневмонии, и восстановлению после болезни относят селен, железо, цинк. Селен является мощным антиоксидантом, железо восстановит нормальный уровень гемоглобина, цинк ускорит регенерацию тканей. Кроме того, калий поддержит работу сердца, что актуально после осложненной пневмонии.
Не менее важно введение в организм никотиновой кислоты (РР или В3). Это вещество активно стимулирует клеточный обмен, а также регулирует работу костного мозга, которая нарушается после лечения антибиотиками
После длительного лечения антибиотиками необходимо принимать фолиевую кислоту (В9).
Важно! В острый период заболевания витаминно-минеральные комплексы не назначаются. Витамины являются биологически-активными веществами, кофакторами жизненно важных биохимических реакций
Но во время острого инфекционного процесса ускорение некоторых клеточных химических реакций может привести к потенцированию воспалительного ответа
Витамины являются биологически-активными веществами, кофакторами жизненно важных биохимических реакций. Но во время острого инфекционного процесса ускорение некоторых клеточных химических реакций может привести к потенцированию воспалительного ответа.
Реакция тканей может проявляться в виде отека слизистой дыхательных путей, аллергической реакции. На фоне приема витаминов и других лекарственных средств (антибиотиков, глюкокортикоидов, противовоспалительных препаратов) существенно возрастает нагрузка на печень.
Витаминно-минеральные комплексы
Самыми популярными витаминно-минеральными комплексами, используемыми для профилактики и реабилитации после пневмонии являются:
- Супрадин – витамины и минералы, которые необходимы организму после перенесенных заболеваний и для восстановления адекватной активности иммунной системы.
- Дуовит – поливитаминный комплекс, положительно влияющий на все органы и системы, включая дыхательную. Необходимо принимать пожилым людям после пневмонии, а также злоупотребляющим курением.
- Компливит – актуален в период авитаминоза и всплеска ОРВИ.
- Витрум – поможет планирующим и беременным женщинам избежать инфекций дыхательной системы.
Стадии
Выделяют четыре стадии пневмонии:
- Стадия прилива. Она длится от двенадцати часов до трех суток и характеризуется резким кровенаполнением сосудов легких и фибринозной экссудацией в альвеолах.
- Стадия красного опеченения. Эта стадия длится от одного до трех дней. Ткани легких уплотняются и по структуре напоминают печень. В альвеолярном экссудате присутствует большое количество эритроцитов.
- Стадия серого опеченения. Она длится от двух до шести суток и характеризуется распадом эритроцитов и массивным выходом лейкоцитов в альвеолы.
- Стадия разрешения. Происходит восстановление нормальной структуры тканей легкого.
Группы пациентов с пневмонией и лечение
По современной классификации пневмония может быть госпитальной, которую человек получил, находясь в больнице, и негоспитальной, которая встречается намного чаще
Очень важно высеять возбудителя, на основании полученной информации назначается лекарство, определяется и чувствительность микроорганизмов
Однако, для того чтобы получить ответы на поставленные вопросы потребуется 2 дня, как минимум. Естественно такого количества времени у медиков нет, таблетки назначаются эмпирическим путем, или наугад. Но для более правильного назначения всех пациентов стоит поделить на 4 группы, для каждой есть свои препараты.
Первая группа
В эту группу относятся лица, у которых пневмония имеет нетяжелое течение, нет сопутствующей патологии и дополнительных факторов риска. При определении возбудителя получить результат сложно, а человека можно лечить амбулаторно, в условиях поликлиники. Возбудителями могут стать:
- стрептококк;
- микоплазма;
- клебсиелла.
в связи с этим назначаются препараты широкого спектра действия. В эту группу входят:
- аминопенициллины, представителем которых является амоксицилин;
- макролиды, которые составляют азитромицин, джозамицин, кларитромицин.
Если принимать вышеописанное лекарство нет возможности в силу тех или иных причин, показан прием препаратов второго ряда. К ним относятся респираторные фтоорхинолоны, среди которых ярким представителем является ципрофлоксацин. Этот препарат может выпускаться под разными названиями и содержится в таблетках «Ципролет», «Ципринол», «Ципробай», также применяют моксифлоксацин в виде препарата «Авелокс».
В том случае, когда ранее применяемый амоксицилин не оказывает положительного результата на протяжении 2-3 суток, воспаление не проходит, его стоит заменить макролидом. Дозировка таблеток подбирается врачом индивидуально.
Вторая группа пациентов
В эту категорию попадают пациенты имеют нетяжелое течение пневмонии, но у них есть тяжелая сопутствующая патология. Таковой может стать ХОБЛ (хроническая обструктивная болезнь легких), сахарный диабет, недостаточность сердца, почек, онкологические заболевания, заболевания печени с хроническим течением, патология сосудов головного мозга, расстройства психической сферы.
При этом варианте пневмонии наиболее вероятной причиной может стать стрептококк, а у лиц пожилого, старческого возраста кишечная палочка и клебсиелла. Посевы также могут быть бессмысленны. А вот на фоне сниженного иммунитета может ухудшиться состояние здоровья и человек может попасть в отделение.
В этой ситуации, какие таблетки использовать решает врач. Препаратами выбора в подобной ситуации являются защищенные аминопенициллины. Представителями этой группы являются:
- Аугментин;
- Флемоклав солютаб;
- Амоксил-К.
Также при воспалении легких у подобной категории больных применяют цефалоспорины второго поколения – цефуроксим в виде препартов Аксеф, Зиннат, Зинацеф, Цефутил. При неэффективности проводимого лечения показаны фторхинолоны третьего или четвертого поколений.
В том случае, когда при пневмонии таблетки не имеют порложительного эффекта показано внутримышечное введение антибиотиков группы цефалоспоринов третьего поколения в виде препарата «Цефтриаксон».
В ситуации, когда защищенные аминопенициллины не эффективны назначаются таблетки группы макролидов или все заменяются на фторхинолоны.
Пациенты третьей группы
В этой категории воспаление легких носит среднее течение. В этом варианте возбудителем является не только стрептококк, но и гемофильная палочка, хламидии, легионелла, кишечная палочка, клебсиелла. В некоторых случаях возбудитель не один, а сочетается с другими, образуя микст или смешанную инфекцию.
Амбулаторно таких больных лечить противопоказано и госпитализация в терапевтический стационар является обязательной. Таблетки тут будут иметь небольшую эффективность, а лечение проводится путем уколов.
Четвертая группа
У этой категории больных воспалительный процесс в легких имеет тяжелое течение и сопровождается выраженной интоксикацией. Возбудителями в этой категории принято считать микроорганизмы, что были описаны ранее, однако дополнительно может присоединиться золотистый стафилококк, микоплазма или синегнойная палочка. Человека стоит госпитализировать в отделение, наиболее часто это реанимация.
Длительность лечения составляет от 3 до 10 дней, в особенно тяжелых случаях воспаление в легких лечат 3 недели.
Меню на этапе выздоровления
Даже если у пациента намечается положительная динамика и он идет на поправку, необходимость в здоровом питании по-прежнему велика. Остается она даже тогда, когда врач выписывает пациента из стационара
В этот период соблюдать диету особенно важно по двум причинам:
- Не должно быть резкого перехода от режима питания в стационаре к режиму питания дома.
- После того как болезнь отступила, организм ослаблен и ему все еще нужна поддержка.
При выписке из стационара у врача необходимо взять распечатку диетического меню, которого необходимо придерживаться в течение нескольких недель после выхода из больницы. Это поможет восстановить микрофлору кишечника после антибиотиков и стимулировать работу иммунной системы. Если в первые дни взрослым и детям требуется придерживаться режима и меню питания, которое было в больнице, то постепенно его можно делать более индивидуальным, руководствуясь диетой для периода после выздоровления.
Пример меню после выздоровления у подростка:
- Завтрак 1 – Творог со сметаной низкой жирности, чай с молоком;
- Завтрак 2 – Каша из овсяных хлопьев на молоке, чай с лимоном;
- Обед – Мясной суп, салат из овощей, пюре из картофеля с рыбой, компот из сухофруктов;
- Полдник – Йогурт;
- Ужин 1 – Тефтели, овощи, гречневая каша, чай;
- Ужин 2 – Молоко.
После выздоровления частота приема пищи по-прежнему может достигать пяти раз в сутки
Это происходит, так как организм важно обеспечить всем необходимым для нормальной жизни и подготовить его к нагрузке в естественных условиях. Стоит отметить, что процесс укрепления организма после выздоровления зависит от тяжести перенесенного заболевания
В сложных случаях реабилитация занимает 2-3 месяца, и все это время лучше придерживаться правильного питания. В остальных случаях, чем успешнее проходило лечение (и соблюдалась диета), тем быстрее организм выходит на привычный рабочий уровень. При этом дополнительно застраховать себя от повторных заболеваний можно благодаря приему поливитаминов.
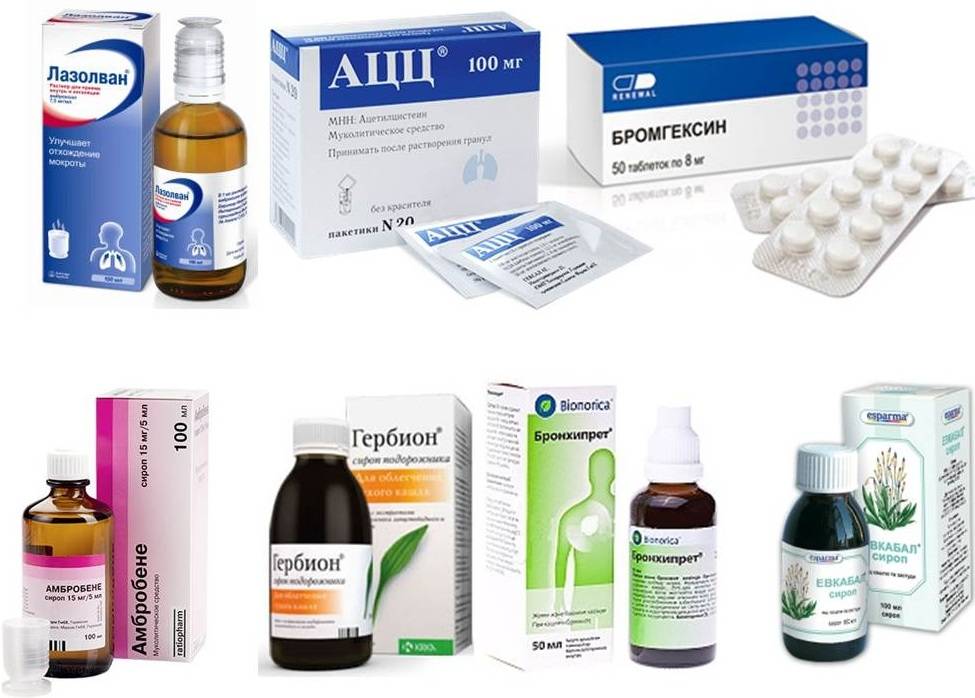
Препараты от кашля
Средства против кашля влияют на патогенетическое звено воспаления легких. Механизмы действия препаратов для лечения кашля, используемых при пневмонии, различны и чаще заключаются в отхаркивающем, муколитическом и мукокинетическом действии (растворение и разжижение мокроты, облегчение ее вывода).
Лекарственные средства, угнетающие кашлевой рефлекс, при остром воспалении легких не применяются. В качестве дополнительных эффектов у некоторых препаратов против кашля можно назвать функцию регулирования продукции мокроты и обмена веществ в клетках эпителия, выстилающего дыхательные пути.
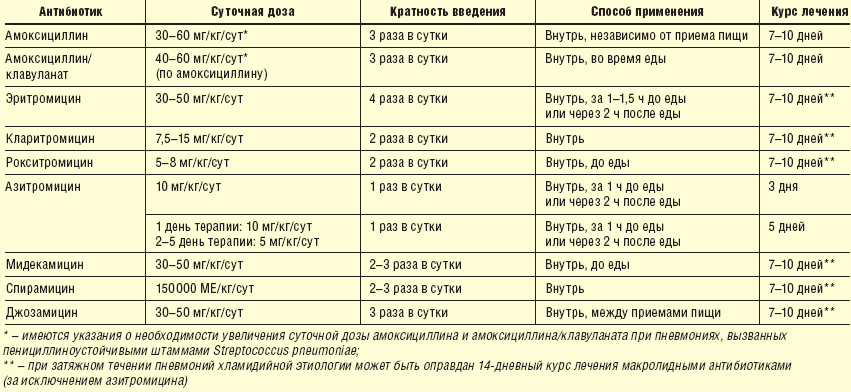
Основные противокашлевые средства и схемы их назначения приведены в таблице ниже.
| Наименование | Способ применения | Как это работает |
| Сироп «Доктор Мом», «Суприма-Бронхо», «Бронхикум» | В виде сиропов в возрастной дозировке | Комплекс растительных компонентов стимулирует отхаркивание мокроты |
| «Лазолван», «Амбробене», «Амброксол» – сироп, таблетки, раствор для ингаляций | Оптимально в виде ингаляций через небулайзер | Усиление продукции сурфактанта и жидкого компонента мокроты эпителием, усиление эвакуации мокроты. Муколитик + отхаркивающее |
| «Ацетилцистеин» | Шипучие растворимые формы, раствор для ингаляций, раствор для инъекций | Распад связей между молекулами белка мокроты, разжижение мокроты, иногда избыточное |
| «Карбоцистеин» | Капсулы, сироп | Нормализация секреторной функции бронхиального эпителия, муколитик |
| «Эрдостеин» | Капсулы, перорально | Распад связей между молекулами муцина, нормализация секреторной функции эпителия и усиление эвакуации мокроты |
| «Мукалтин», «Термопсис» | Таблетки | Отхаркивающее за счет усиления вывода мокроты ресничками эпителия |
| «Бромгексин» | Таблетки и сироп | Муколитический эффект средней степени выраженности (меньше чем у ацетилцистеина и амброксола) |
| «Аскорил» | Таблетированная форма | Сочетанное действие бромгексина, гвайфенезина и бронходиляторов |
Медикаментозное лечение влажного кашля во многом зависит от следующих его характеристик:
- Интенсивность и частота приступов.
- Наличие сопутствующих хронических патологий дыхательной системы, в особенности бронхообструкции.
- Характер и степень вязкости мокроты, легкость ее отхождения.
При наличии вязкой стекловидной мокроты, отходящей с большим трудом и вызывающей длительные (более 15 минут) приступы кашля, как правило, рекомендуют амброксол в виде ингаляций через небулайзер. Умеренный кашель с небольшим количеством светлой мокроты можно вести амброксолом в виде таблеток и растительными сиропами от кашля.
Ацетилцистеин, как показывают исследования, хорошо пить пациентам с гнойным секретом, так как он способен разжижать и гной (препарат выбора). Однако противопоказан до двухлетнего возраста. Кроме того, у некоторых взрослых с сопутствующей бронхиальной астмой ацетилцистеин может вызывать усиление спазма.
У пациентов, имеющих ХОБЛ (на фоне астмы или бронхита), бронхоэктазы, показано назначение карбоцистеина, эрдостеина. Данные препараты помимо разжижения и растворения мокроты, бронхиального секрета способствуют нормализации функции эпителия.
В связи с вышеописанным в качестве первой доврачебной помощи у детей и взрослых с влажным кашлем могут быть использованы растительные сиропы, а также ингаляции через небулайзер физраствором или щелочной минеральной водой (при отсутствии проблем с ЖКТ и непереносимости).
Дополнительно необходимо создать в комнате оптимальную влажность (60-70%) и обеспечить проветривание и приток свежего воздуха. Никаких других препаратов до осмотра врача принимать не нужно.