Внебольничная пневмония — что это такое?
Внебольничную пневмонию смело можно назвать одной из всемирно самых распространенных болезней органов дыхания, повсеместная заболеваемость составляет 15 человек на 1000 населения в год. Точный уровень трудно регистрируем, так как имеется низкий показатель обращаемости за врачебной помощью. Затрагивает болезнь всех, независимо от гендерной принадлежности и возраста, от географической зонации, социально-экономических нюансов и климатических условий. Большая предрасположенность существует у старшей возрастной категории лиц от 67 лет и дошкольников, ежегодно болеет 25 — 45 людей на 1000. Так в домах престарелых из-за возраста и узкого круга общения, малой мобильности болеет 70 — 115 человек на тысячу.
Внебольничная пневмония у детей обусловлена по большей части анатомическим строением путей дыхания и слабым несформированным иммунитетом. У малышей узкие трахея и бронхи, дыхательные мышцы недоразвиты, поэтому идет задержка мокроты — благоприятный фактор для патогенных микробов. Немаловажна склонность к застою крови, так как дети и старики, в отличии от средней возрастной категории, больше времени проводят в лежачем положении.
Существует классифицирование внебольничной пневмонии, зависимо от влияющих факторов:
— Выделяют степени тяжести внебольничной пневмонии, по величине очага, наличия отягощающих признаков, физикальных данным:
• Легкая степень – самая обширная группа, лечится в домашних условиях, под динамичным наблюдением врача, нет крайней необходимости в госпитализации (летальность 1-5%).
• Степень средней тяжести – ее особенность, наличие у больных данной группы хронических заболеваний, лечится в терапевтическом отделении, так как эта мера направлена на скорейшее выздоровление и недопустимость хронизации (смертность 12%).
• Тяжелую степень ведут только в стационарных стенах — ПИТ или ОРИТ при особо опасных проявлениях болезни (смертность 40%).
— Также разделяют на несколько типов зависимо от механизма развития: первичную, вторичную, аспирационную, посттравматическую, тромбоэмболическую.
— Зависимо от сопутствующих факторов, внебольничная пневмония может протекать с осложнениями или в неосложненной форме.
— Возбудитель внебольничной пневмонии дифференцирует болезнь на следующие виды: бактериальные, хламидийные, микоплазменные, вирусные грибковые, смешанные.
— От степени захвата патологическим процессом бывает: очаговой — воспален малый участок; сегментарной — поражение одной или нескольких частей легкого; долевой — охват какой-либо доли; тотальной — заражение охватывает одно или оба легких целиком (внебольничная правосторонняя пневмония, левосторонняя или же двусторонняя форма).
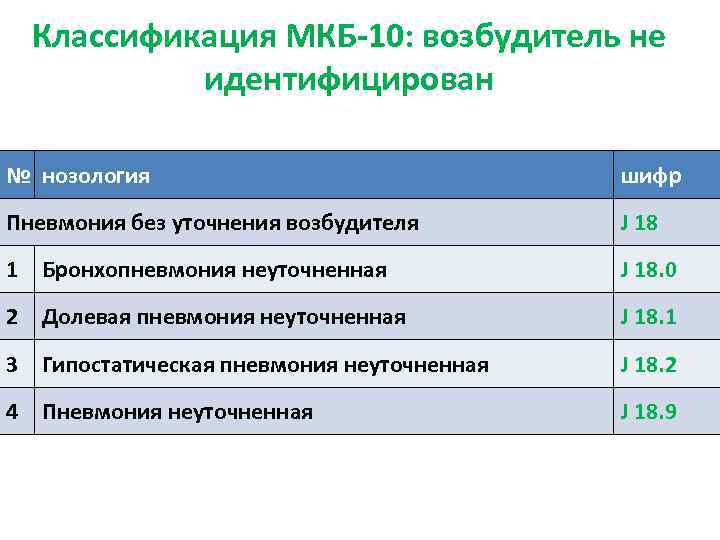
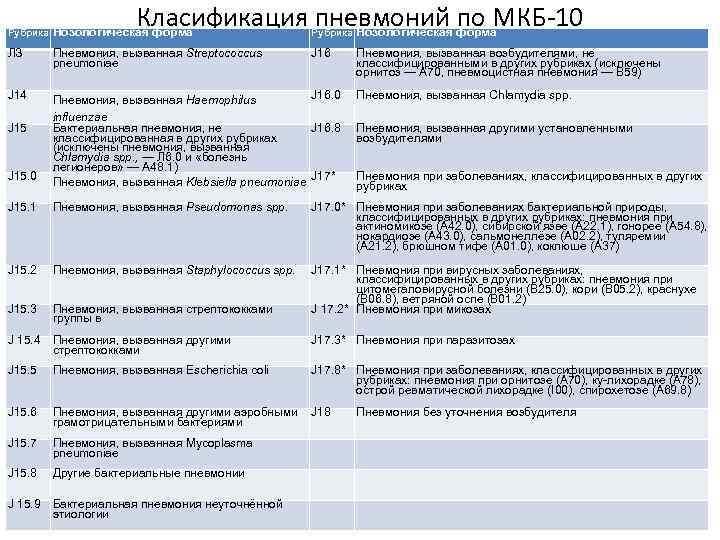
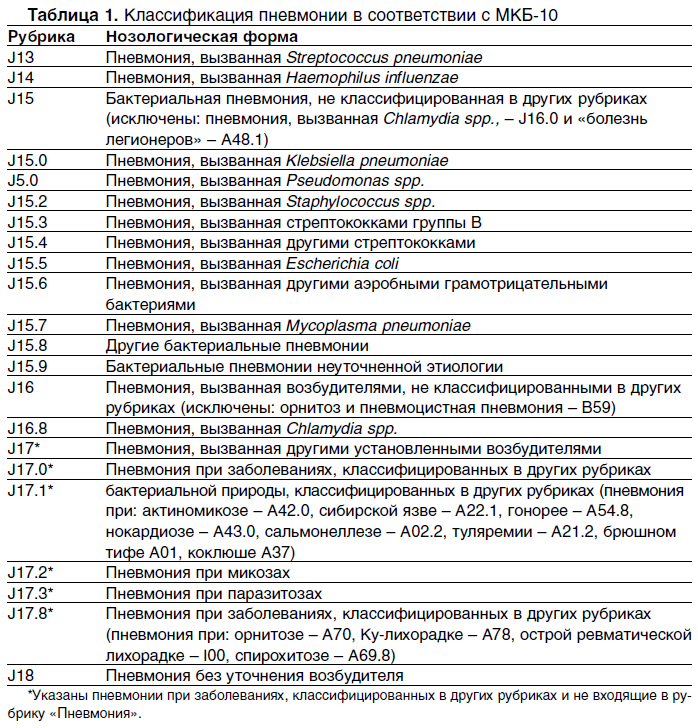
Имеет внебольничная пневмония код по мкб 10, то есть согласно международной классификации врачей, в диапазоне J12 — J18.9. Такой обхват объясним сопутствующей патологией, каков возбудитель внебольничной пневмонии и механизм её попадания в организм.
Принципы лечения пневмонии у детей и взрослых
Лечение пневмонии должно быть комплексным, то есть включать в себя и соблюдение лечебного режима, и правильное питание, и борьбу с интоксикацией, и, конечно же, антибиотикотерапию, и симптоматическое лечение, направленное на устранение отдельных симптомов заболевания (высокой температуры, болей в мышцах и грудной клетке, одышки и т.п.).
Режим. Предпочтительным является лечение больного пневмонией в стационарных условиях. Особенно это касается детей, лиц старше 60 лет, пациентов с долевым (крупозным) воспалением легких, среднетяжелым и тяжелым течением, наличием осложнений, сопутствующих заболеваний (в том числе зависимостей и психических расстройств), а также при невозможности получить полноценную медицинскую помощь в амбулаторных условиях.
В острый период пневмонии рекомендовано соблюдение постельного режима, а после нормализации температуры – нахождение в пределах палаты и отделения
Важно регулярное проветривание помещения, по возможности – кондиционирование воздуха, его увлажнение и аэроионизация отрицательными ионами
Лечебное питание. Во время лихорадки рекомендуется обильное питье (кипяченая вода и некрепкий чай, морсы и натуральные соки, минеральная вода), легкоусвояемые продукты питания (каши, творог, свежие овощи и фрукты, овощные и крупяные супы, куриный бульон, яйца, рыба).
Антибактериальные средства. Основа лечения острой бактериальной пневмонии – антибиотики широкого спектра действия в оптимальной дозировке обычно в течение 10-14 дней (если назначается азитромицин – курсом 5 дней). При тяжелом течении и наличии иммунодефицитных состояний продолжительность антибиотикотерапии может составлять 21 день и более.
- При неосложненном течении воспаления легких у детей и взрослых в качестве стартового препарата может назначаться амоксициллин внутрь в индивидуально подобранной дозе (детям – в виде раствора для приема внутрь, а также диспергируемые таблетки). Взрослым также может быть назначен один из макролидов – азитромицин или кларитромицин.
- При среднетяжелом течении пневмонии в качестве препарата выбора рассматривается амоксициллин с клавулановой кислотой (например, амоксиклав), а также цефалоспорины внутримышечно или внутривенно, фторхинолоны.
- При тяжелом течении воспаления легких назначается комбинация антибиотиков широкого спектра действия, и вводятся препараты внутривенно. Это могут быть цефалоспорины (обычно цефотаксим или цефтриаксон), азитромицин в/в, карбапенемы (меропенем, эртапенем и др.).
Симптоматические средства. В лихорадочный период назначаются жаропонижающие и противовоспалительные средства (парацетамол, ибупрофен), для улучшения отхождения мокроты – отхаркивающие препараты и муколитики (бромгексин, АЦЦ, лазолван), бронходилататоры (эуфиллин, сальбутамол и др.) и другие лекарства в зависимости от преобладающей симптоматики.
Физиотерапевтическое лечение, ЛФК. После купирования острых проявлений пневмонии, нормализации температуры и лабораторных показателей назначаются физиотерапевтические процедуры и лечебная физкультура, что позволяет полностью восстановить нарушенную функцию внешнего дыхания и двигательную активность, физическую работоспособность.
Обычно полное выздоровление при острой неосложненной пневмонии наступает в течение 2-4 недель.
Литература
- Внутренние болезни в 2-х томах: учебник. Под ред. Мухина Н.А., Моисеева В.С., Мартынова А.И. – 2010.
- Нозокомиальная пневмония у взрослых/ Гельфанд Б.Р. – 2016
Дополнительные методы диагностики
Чтобы поставить точный диагноз посттравматической пневмонии, врач назначает такие дополнительные методы обследования:
- общий и биохимический анализ крови;
- общий анализ мочи;
- бактериологическое обследование мокроты или промывных вод бронхов;
- обзорная рентгенография органов грудной клетки;
- бронхоскопия;
- компьютерная и магнитно-резонансная томография.
В общем и биохимическом анализе крови определяются признаки острого воспалительного процесса:
- повышение количества лейкоцитов (лейкоцитоз) за счет нейтрофилов (нейтрофилез),
- увеличение скорости оседания эритроцитов,
- повышение уровня С-реактивного белка.
При бактериологическом обследовании мокроты проводится ее посев на питательную среду. В дальнейшем определяют, какие бактерии выросли на этой среде. Данное обследование позволяет точно определить возбудителя заболевания и назначить эффективную антибактериальную терапию.
Обзорная рентгенография органов грудной клетки проводится в двух проекциях: прямой и боковой. Это необходимо для точного определения локализации воспаления, так как в прямой проекции часть легкого прикрыта тенью сердца. Посттравматическая пневмония на рентгене отображается как затемнение с нечеткими контурами и неоднородной структурой. При накоплении жидкости в плевральной полости визуализируется однородное затемнение с косой границей сверху.
Бронхоскопия не является обязательным методом диагностики пневмонии. Она может проводится как с диагностической целью при подозрении нарушения структуры бронхов, так и с лечебной. Во втором случае ее делают с целью эвакуации вязкой мокроты, которую больному тяжело откашлять.
Компьютерная и магнитно-резонансная томография делаются в крайних случаях, когда остаются неясности после перечисленных выше методов обследования.
Симптомы и лечение посттравматической пневмонии невозможно сопоставить без проведения лабораторной и инструментальной диагностики. Обязательные методы — анализы крови, рентгенография грудной полости и посев мокроты.
Классификация
Специалисты из области пульмонологии при установлении правильного диагноза учитывают большое количество факторов, которые разделены на несколько классификаций.
Первая из них разделяет правостороннюю пневмонию по форме протекания:
- типичная;
- атипичная.
По своему патогенезу или механизмам развития воспалительный процесс в правом лёгком бывает:
- первичным – это означает, что пневмония является самостоятельным заболеванием, вызванным влиянием болезнетворных бактерий или грибков;
- вторичным – в таких случаях выступает в качестве осложнения сопутствующих патологий;
- посттравматическим;
- послеоперационным.
В зависимости от условий, где произошло заражение, пневмония бывает:
- внебольничной;
- внутрибольничной – инфицирование может произойти в трёх случаях. Первый – нахождение пациента в больнице первые двое суток, второй – процедура искусственной вентиляции лёгких, третий – больные, перенёсшие трансплантацию донорского органа;
- связанной с оказанием медицинской помощи, например, в домах престарелых или на дому.
Правое лёгкое, аналогично левому, состоит из нескольких сегментов, в зависимости от поражения которого существует отдельное разделение воспаления:
- правосторонняя нижнедолевая пневмония;
- правосторонняя среднедолевая пневмония;
- правосторонняя верхнедолевая пневмония;
- правосторонняя прикорневая пневмония – наиболее редкий и тяжёлый вид недуга, поскольку его очень сложно выявить даже во время инструментального обследования. Это обуславливается тем, что очаг воспаления локализуется у корня лёгкого.
Также может быть диагностирована полисегментарная пневмония правого лёгкого – при этом в воспалительный процесс вовлекается весь орган.
По своему характеру протекания такое заболевание может быть:
- острым;
- острым затяжным;
- хроническим;
С учётом развития последствий пневмония может быть осложнённой и неосложненной.
Профилактика внебольничной пневмонии – рекомендации врачей
Для того чтобы предотвратить появления пневмонии, в том числе и внебольничной формы нужно:
- Не посещать места скопления народа в период обострения простудных и вирусных заболеваний.
- Постоянно заботиться о состоянии своего иммунитета.
- Избегать переохлаждения и сквозняков.
- Не переносить «на ногах» простудные и инфекционные заболевания.
- Развивать лёгкие простыми упражнениями. Например, каждое утро, делая обязательную пятнадцатиминутную зарядку надувать воздушный шарик.
- Устранить очаги инфекции во рту. Например, просто полечить кариозные зубы.
- Чаще гулять на свежем воздухе, используя для этого каждую свободную минуту.
Симптомы внебольничной пневмонии
Болезнь всегда начинается внезапно и проявляется разными признаками.
Пневмонию характеризуют следующие клинические симптомы:
- Подъем температуры тела до 38-40 C. Основной клинический симптом заболевания у лиц после 60 лет, повышение температуры может оставаться в пределах 37-37,5 C, что свидетельствует о низкой реакции иммунитета на внедрение возбудителя.
- Постоянный кашель,характеризующийся выделением мокроты ржавого цвета
- Озноб
- Общее недомогание
- Слабость
- Снижение работоспособности
- Потливость
- Боли при дыхании в области грудной клетке, что доказывает переход воспаления на плевру
- Одышка связана со значительным поражением участков легкого.
Особенности клинических симптомов связаны с поражением определенных участков легкого. При очаговых бронхо-пневмониях начинается заболевание медленно через неделю после начальных признаков недомогания. Патология охватывает оба легкого характеризуется развитием острой недостаточности дыхания и общей интоксикацией организма.
При сегментарном поражении легкого характерно развитие воспалительного процесса в целом сегменте легкого. Заболевание протекает в основном благоприятно, без подъема температуры и кашля, а диагноз может быть поставлен случайно при прохождении рентгенологического обследования.
При крупозной пневмонии клинические симптомы яркие, высокая температура тела дает ухудшения состояния вплоть до развития бреда, а случае расположения воспаления в нижних отделах легких появляются боли в животе.
Интерстициальная пневмония возможна при попадании вирусов в легкие. Встречается довольно редко, часто болеют дети до 15 лет. Выделяют острое и подострое течение. Исходом такого вида пневмонии является пневмосклероз.
- Для острого течения характерно явления тяжелой интоксикации, развитие нейротоксикоза. Течение тяжелое с высоким подъемом температуры и стойкими остаточными явлениями. Часто болеют дети в возрасте от 2-6 лет.
- Подострое течение характеризуется кашлем, повышенной вялостью утомляемостью. Большое распространение среди детей 7-10 летнего возраста перенесших ОРВИ.
Существуют особенности течения внебольничных пневмоний у лиц достигших пенсионного возраста. За счет возрастных изменений иммунитета и присоединения хронических заболеваний возможно развитие многочисленных осложнений и стертые формы заболевания.
Развивается тяжелая дыхательная недостаточность, возможно развитие нарушений кровоснабжения мозга, сопровождающиеся психозами и неврозами.
Симптомы
Клинически заболевание проявляется только на 2-3 сутки после травмы. Симптомы начинающейся пневмонии могут быть скрыты за яркими проявлениями травмы (болевой синдром, местные проявления). Отличительными симптомами пневмонии являются:
- высокая лихорадка (39-40оС), озноб, потливость;
- выраженная интоксикация (слабость, головокружение, головная боль, потеря аппетита и другие);
- кашель с отделением мокроты (может быть кровохарканье);
- одышка;
- боль в груди, локализующаяся не только в месте травмы, но и над здоровыми участками.
На ряду с перечисленными симптомами могут появляться симптомы острой дыхательной недостаточности (ОДН), которая развивается в тяжелых случаях. К таковым относятся:
- тахипноэ;
- акроцианоз;
- резко выраженная одышка;
- участие вспомогательных мышц в акте дыхания;
- тахикардия;
- угнетение или потеря сознания.
Важно! ОДН является острым состоянием, которое требует немедленного оказания медицинской помощи.
Посттравматическая, как и любая другая пневмония, имеет три стадии:
-
Стадия прилива – во время неё наблюдается:
- сухой кашель;
- начало подъема температуры тела;
- интоксикационный синдром выражен слабо.
- Стадия опеченения – является пиком течения болезни. В это время лихорадка достигает гектических цифр (40оС), кашель становится продуктивным, появляется одышка и боль в груди. Интоксикация достигает своего максимума.
-
Стадия разрешения – характеризуется:
- постепенным стиханием всех симптомов;
- большим количеством откашливаемого секрета;
- исчезновением боли и улучшением общего состояния больного.
Существует еще несколько симптомов, которые можно выявить только в ходе специальных врачебных манипуляций: перкуссии и аускультации.
Клинические рекомендации и СанПин (скачать)
Пациентам с внебольничной пневмонией должна быть обеспечена:
- антимикробная терапия (эмпирическая/этиотропная);
- неантибактериальная терапия (глюкокортикостероиды, иммуноглобулины, иммуностимуляторы, статины);
- реабилитация;
- профилактика и диспансерное наблюдение.
Не допустить распространение пневмонии помогут следующие санитарно-эпидемиологические правила:
- Необходимо проводить мониторинг случаев заболеваемости по местности и среди определенных групп людей.
- Проводить противоэпидемические мероприятия в очаге инфекции.
- Заниматься гигиеническим воспитанием населения.
Более подробную информацию о клинических (национальных) рекомендациях и СанПине вы можете скачать по ссылкам:
| 1 | Клинический протокол. Пневмония у взрослых | 458 КБ |
| 2 | Внебольничная пневмония у взрослых — практические рекомендации по диагностике, лечению и профилактике (пособие для врачей). РРО, МАКМАХ | 715 КБ |
| 3 | Тяжелая внебольничная пневмония у взрослых. Клинические рекомендации | 744 КБ |
| 4 | Внебольничная пневмония у взрослых. Практические рекомендации по диагностике, лечению и профилактике | 715 КБ |
| 5 | Профилактика внебольничных пневмоний. Санитарно-эпидемиологические правила. СП 3.1.2.3116—13 | 1 МБ |
| 6 | История болезни. Внегоспитальная правосторонняя нижнедолевая пневмония, тяжелое острое течение | 170 КБ |
| 7 | История болезни. Внегоспитальная нижнедолевая пневмония слева, средняя степень тяжести. ДН-1 | 148 КБ |
| 8 | История болезни. Внебольничная нижнедолевая правосторонняя пневмония. Затяжное течение. Острый двусторонний катаральный гайморит | 118 КБ |
| 9 | Стандарт специализированной медицинской помощи при пневмонии средней степени тяжести | 373 КБ |
| 10 | Тяжелая внебольничная пневмония и шкалы оценки прогноза | 257 КБ |
| 11 | Лечение внебольничной пневмонии моксифлоксацином метаанализ рандомизированных контролируемых исследований | 68 КБ |