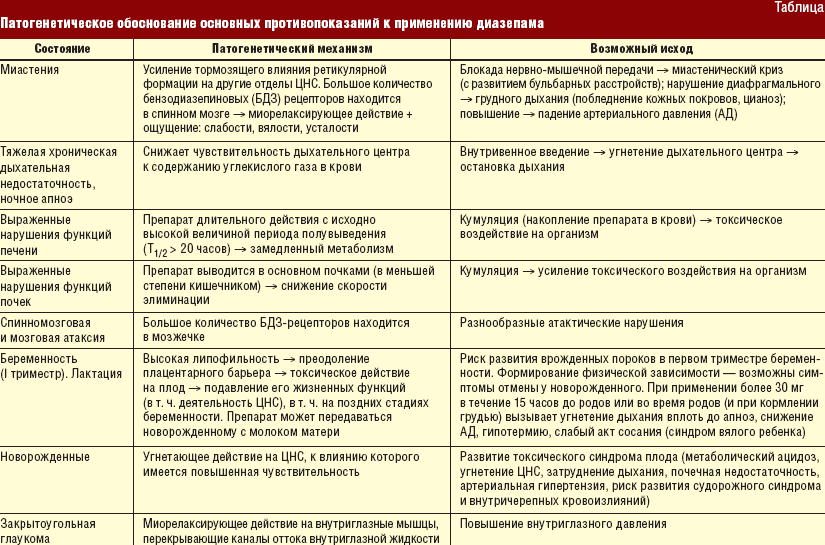
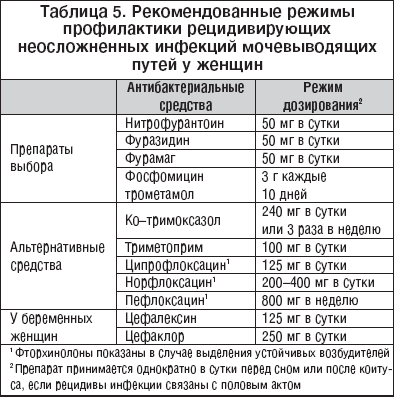
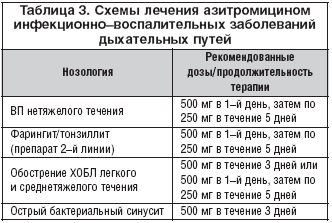
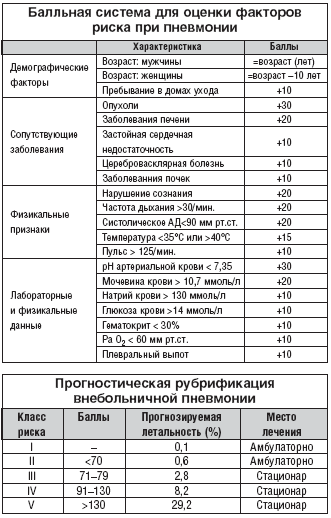
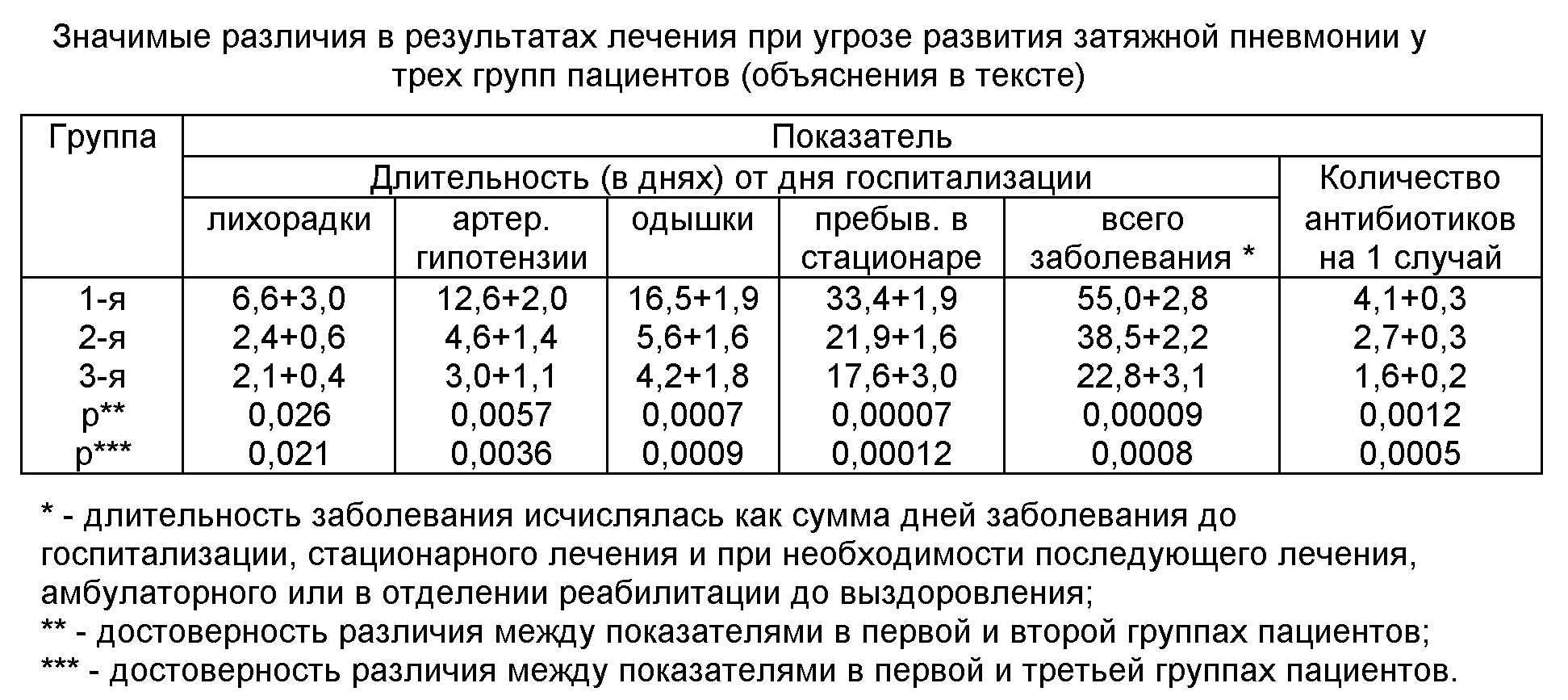
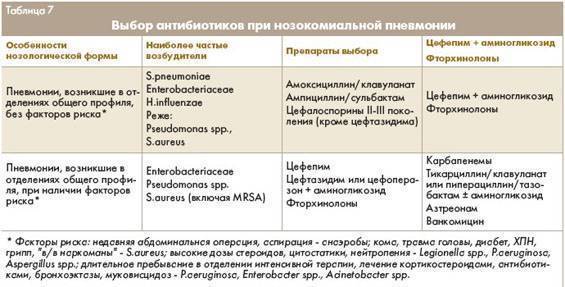
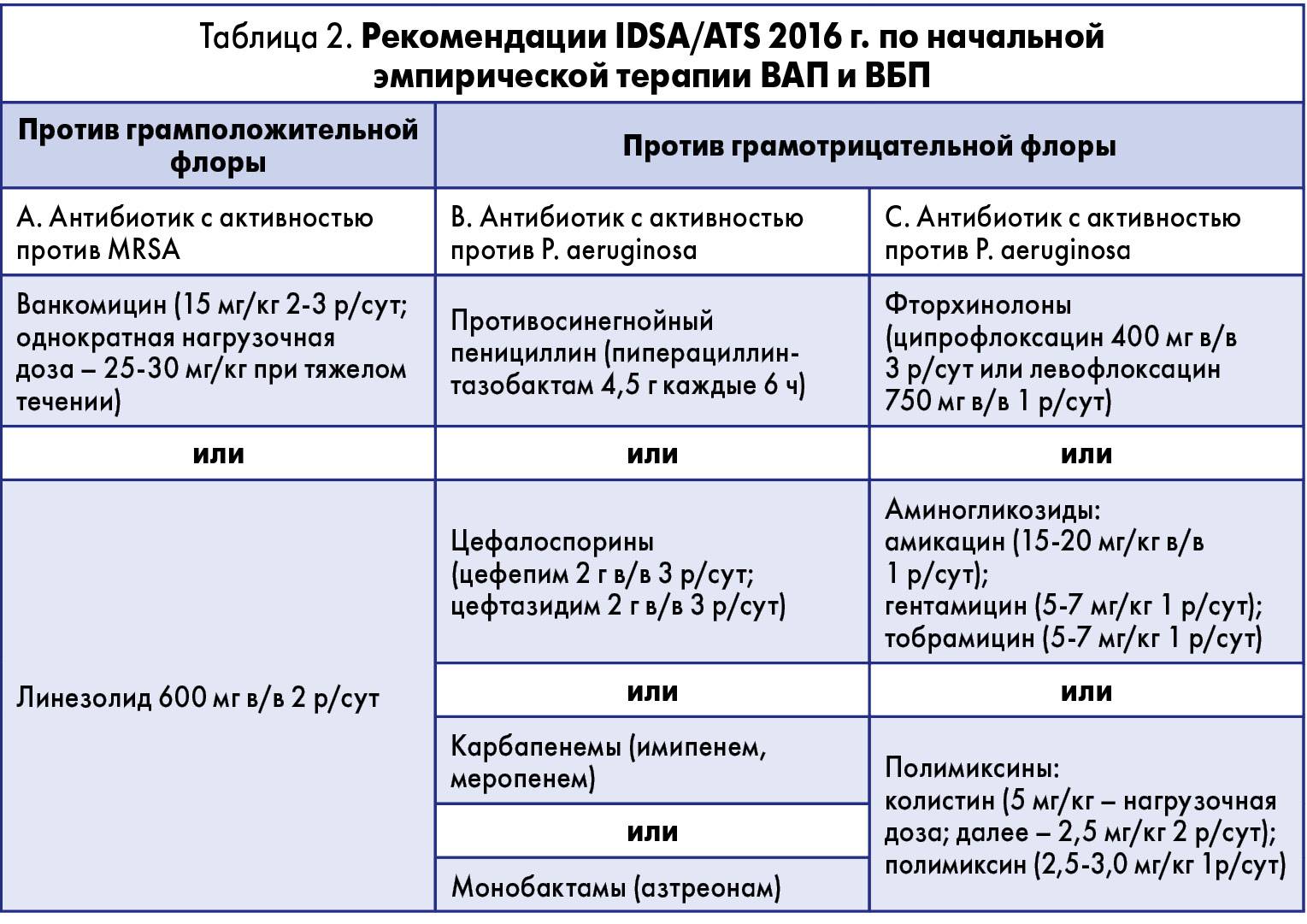
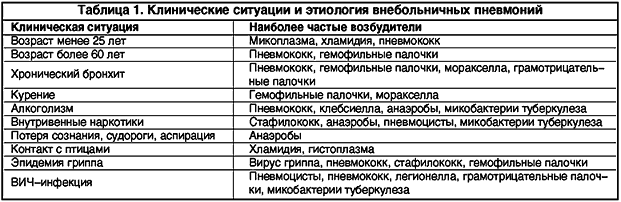
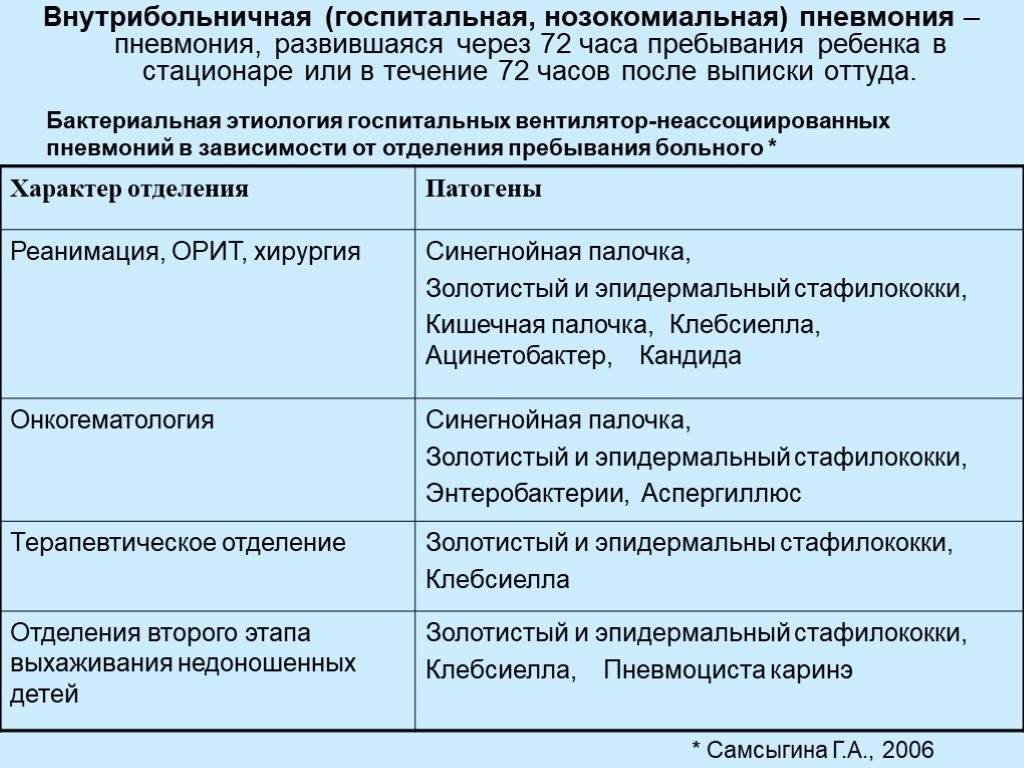
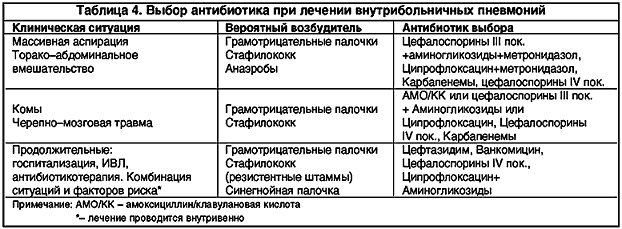
Продолжительность терапии
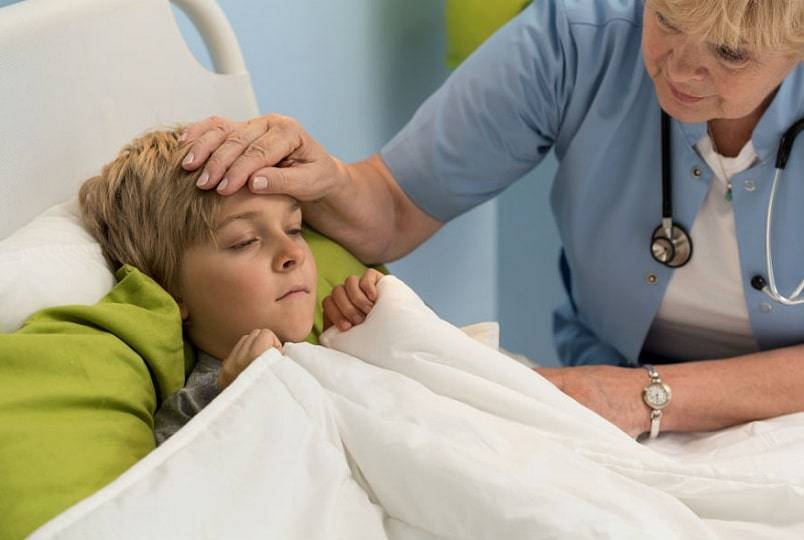
Лечится воспаление легочной паренхимы у ребенка в среднем около 7-10 дней. Сроки удлиняются при наличии осложнений и побочных реакций (аллергия, сильный кашель).
Тяжелые формы болезни следует лечить столько, сколько будут сохраняться патологические изменения альвеолярной ткани.
В практике педиатров встречаются случаи, когда цефазолин, супракс или цефтриаксон на протяжении 7 дней применения показывают неплохой эффект, но на 8 день у ребенка увеличивается объем инфильтрации на рентгенограмме. При такой ситуации схема терапии дополняется антибиотиками других групп (аугментин, супракс, сумамед).
Применение лекарств продолжается до 14 дней. Если после этого не наблюдается разрешение патологического процесса, необходима полная смена групп антибактериальных средств (так требует стандарт ведения детей с пневмониями).
Замена антибиотика осуществляется при появлении новых очагов инфильтрации на рентгеновском снимке на любых сроках течения заболевания.
Принципы выбора препаратов
Детская пневмония требует усиленной консервативной терапий
Важной задачей врача при этом становится оптимальный подбор лекарственного средства
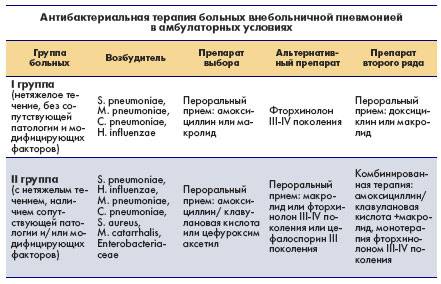
Стандарт клинического лечения антибактериальной терапии воспаления легких:
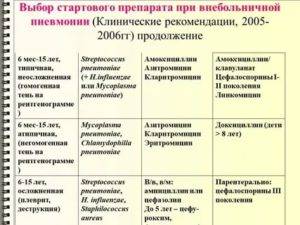
- Полусинтетические пенициллины – при пневмококковой и грамотрицательной флоре верхних дыхательных путей. Лучше применять защищенные препараты (с клавулановой кислотой);
- Цефалоспорины 3-4 поколения – на начальных стадиях болезни (цефтриаксон, цефиксим, цефазолин);
- Макролиды – в составе комбинированного лечения (сумамед, азитромицин);
- Аминогликозиды 1-3 поколения – при отсутствии чувствительности пневмококка к ампициллинам (гентамицина сульфат);
- Производные метронидазола – при тяжелых формах болезни (метрогил);
- Фторхинолоны – при развитии осложнений (только детям после 12 лет).
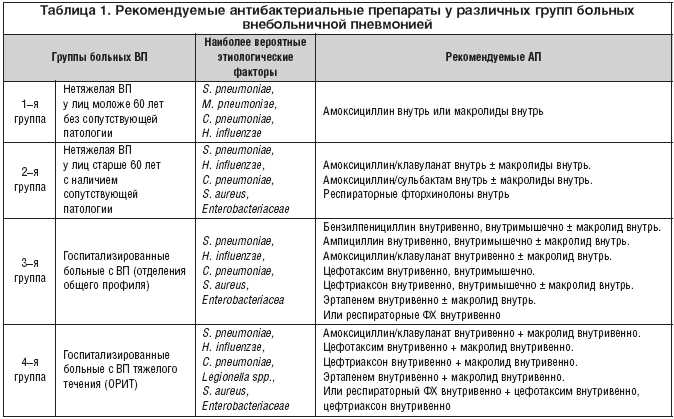
Схема стартового эмпирического лечения воспаления при отсутствии информации о возбудителе:
- Бета-лактамы с клавулановой кислотой и макролиды (сумамед). Хорошим эффектом при лечении легких и форм заболевания средней тяжести обладает аугментин;
- При назначении антибиотиков разных групп, необходимо учитывать эффекты, возникающие при их взаимодействии между собой.
Детская пневмония средней степени тяжести в педиатрических отделениях больниц часто лечится аугментином.
Препарат недавно появился на фармацевтическом рынке и оказался действенным при воспалении легочной ткани у ребенка.
Совет родителям: если в аптеке нет действенных пероральных антибиотиков, рекомендуем использовать парентеральные средства.
Цефтриаксон обладает широким спектром действия и способен справиться с альвеолярной экссудацией у детей. Аугментин уступает ему по спектру.
Пневмония – опасное состояние и экспериментировать при подборе лекарственных веществ не следует. Дома можно проводить симптоматическую терапию, электрофорез, физиопроцедуры, но назначением антибиотика должен занимать врач.
При терапии заболевания важно задействовать все существующие способы, но антибиотикотерапия – незаменима. Электрофорез с противовоспалительными средствами (димексид) и ингаляции растительных экстрактов не способны предотвратить размножение бактерий
Рациональная схема: антибиотики + электрофорез + симптоматические средства.
Почему не хотят лежать в больнице и почему это надо делать?
В условиях стационара пациент пребывает под постоянным наблюдением медиков.
Достаточно распространенным является отказ от госпитализации, что является ошибочным действием, так как ряд процедур, а также прием некоторых медикаментов в домашних условия выполнить затруднительно – к примеру, внутривенные инъекции либо прогревания. В некоторых случаях, отказ от госпитализации при пневмонии приводит лишь к затрудненному течению патологии, а в некоторых может нести и прямую угрозу для жизни.
Пневмония является одним из опаснейших состояний бронхолегочной системы, она имеет широкий спектр этиологических особенностей и форм течения, по этой причине отказ от госпитализации нецелесообразен. Также, в связи с различием флоры и наличием либо отсутствием осложнений невозможным является обозначение точных сроков, которые пациенту требуется провести в стационаре – для каждой формы он будет своим, также как способен изменяться вследствие возникающих осложнений и личных показателей организма пациента.
Почему люди часто отказываются от госпитализации.
Видео в этой статье поможет разобраться читателями с наиболее усредненными сроками госпитализации при пневмонии.
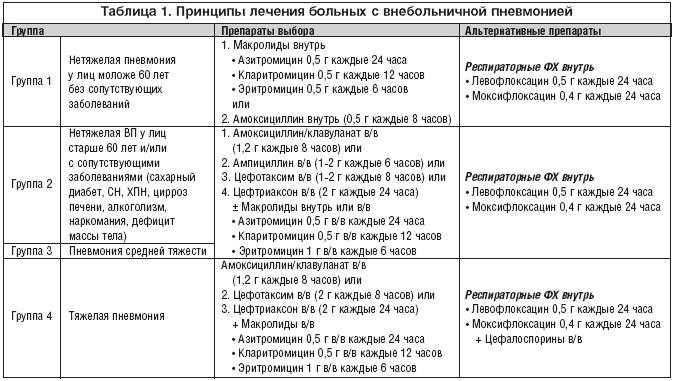
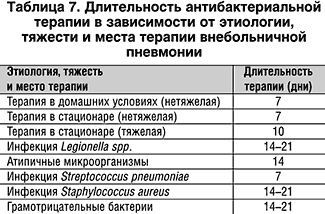
Длительность лечения антибиотиками
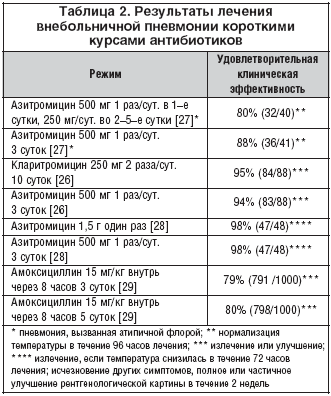
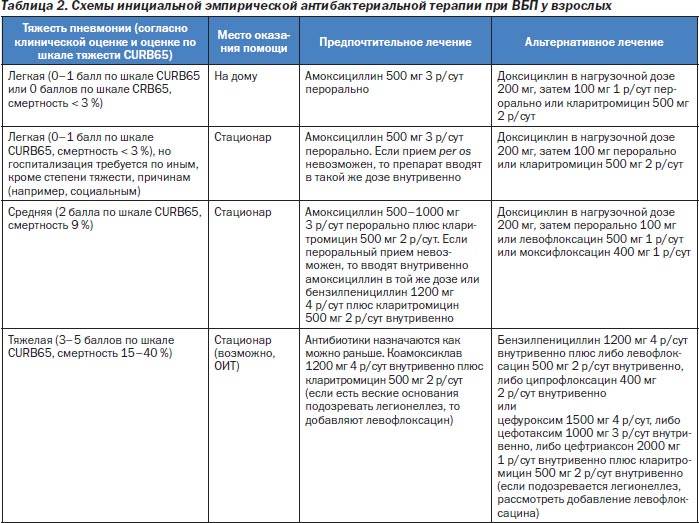
Вопрос относительно длительности приема антибиотиков также немало волнует пациентов и их близких. Обычно данные лекарственные средства прекращают принимать после 7 дней. При средней тяжести пневмонии период антимикробной терапии продлевается до 10 дней, а при тяжелой – может превысить 20 дней. Схемы лечения антибиотиками приведены здесь.
В зависимости от возбудителя принято ориентироваться на следующие сроки лечения:
| Вид возбудителя | Срок приема антибиотиков |
| Пневмококк | 5 суток после нормализации температуры тела |
| Легионелла | 21 день |
| Энтеробактерии и синегнойная палочка | от 21 до 42 суток |
| Стафилококк | 21 день |
| При формировании абсцесса легкого | 42-56 дней |
В условиях опасности распространения штаммов бактерий, устойчивых к антибиотикам, не желательно увеличивать срок приема этих лекарств для «подстраховки».
Пациентам в тяжелом состоянии большинство препаратов вводят капельным способом или в вену. С этой целью устанавливают катетер. Переход на таблетки может состояться через 24 часа после нормализации температуры и количества лейкоцитов крови, а еще через 5 дней прием антибиотиков прекращают.
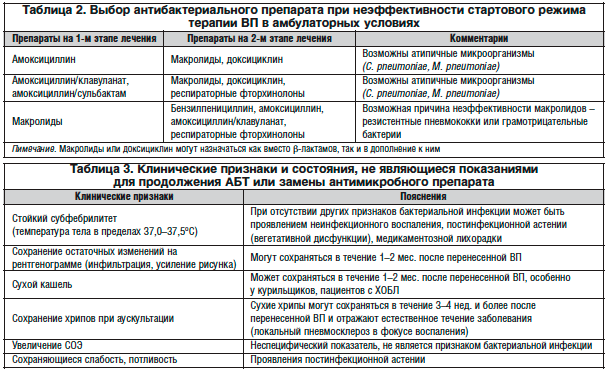
Если состояние больного не улучшается, то следует проанализировать факторы негативной реакции на терапию (таблица 2).
| Фактор | Действия врача |
| Ожидаемое улучшение затягивается | Продолжить лечение или пересмотреть его схему, особенно у пожилых и ослабленных больных |
| Необычный микроб или резистентный к действию антибиотика | Пересмотреть данные анамнеза, физикального осмотра и дифференциального диагноза (может быть инфаркт легких) |
| Наличие сопутствующих и осложняющих течение пневмонии бронхолегочных заболеваний (обструкция бронхов, бронхоэктазы) | Сравнить нынешние и прежние рентгенограммы легких, сделать бронхоскопию |
| Развитие местных осложнений (плевральный выпот, эмпиема, абсцесс легких) | Повторить рентгеновский снимок, аспирировать выпот |
| Наличие общих заболеваний (сахарный диабет, ЗСН и др.) с вторичным иммунодефицитом | Провести соответствующее обследование |
| Метастатические, инфекционные осложнения (артрит, менингит, эндокардит) | Провести детальный клинический |
| Постоянные факторы, благоприятствующие пневмонии (аспирация, бактериемия из отдаленных фокусов) | Пересмотреть анамнез, провести повторную культуру крови |
| Развитие вторичных осложнений (венозный тромбоз) | Провести детальный клинический |
| Наличие отягощающих общих факторов (дегидратация, пониженное питание, гипоксия) | Провести соответствующую коррекцию |
| Развитие аллергии к антибиотику после нескольких дней лечения | Прекратить прием данного антибиотика и заменить его |
| Возможно, больной реально не получает антибиотик | Проследить за приемом антибиотика (больной должен принимать его в присутствии медперсонала) |
Профилактика
Если ребенок заболел (ОРВИ, понос, рвота и другие проблемы), нужно обязательно следить за тем, чтобы он потреблял достаточное количество жидкости. Питье должно быть теплым, чтобы жидкость могла быстрее всасываться.

Больной малыш должен дышать чистым, влажным воздухом. Для этого нужно проветривать помещение, увлажнять воздух с помощью специального прибора-увлажнителя или с помощью развешенных по квартире мокрых полотенец. Нельзя допускать, чтобы в помещении было жарко.

Если ребенок болен, нужно постараться максимально освободить его комнату от всего, что может накапливать пыль — ковры, мягкие игрушки, мягкая мебель. Большое количество вдыхаемых пылинок лишь ускоряет загустевание мокроты и повышает риск развития пневмонии. Влажную уборку надо проводить 1-2 раза в день, моющие средства на основе хлора добавлять категорически запрещено!
Кашель нужен, чтобы вывести излишки отработанной мокроты. Если кашлевый рефлекс остановить на самом пике заболевания противокашлевыми препаратами, то выхода мокроты не будет, и риск, что начнется пневмония, вырастет в разы. Муколитические (отхаркивающие) средства (на растительной основе), задача которых разжижать мокроту, приветствуются, но, по словам Комаровского, при неукоснительном соблюдении всех вышеперечисленных пунктов.

При ОРВИ ни в коем случае нельзя принимать антибиотики. Даже если ваш лечащий врач советует начать делать это для профилактики пневмонии. Всех микробов, которые есть в организме человека, даже новейший антибиотик уничтожить не в состоянии, на вирусы же противомикробные средства вообще не действуют. Но доказано, что прием их при гриппе или ОРВИ в 9 раз увеличивает вероятность развития пневмонии!
При насморке, вызванном вирусной инфекцией, не стоит сразу начинать капать сосудосуживающие капли в нос ребенку. Так выше вероятность, что вирусы, минуя нос, прямиком отправятся сразу в легкие и вызовут там воспалительный процесс.
Отличный способ профилактики — вакцинация от пневмококковой инфекции. Именно пневмококк вызывает самые тяжелые формы пневмонии. Ребенку первого года жизни в рамках Календаря прививок вводят вакцину, которая помогает организму выработать антитела к пневмококку. Даже если заражение произойдет, то болезнь будет протекать легче. Вакцину вводят несколько раз. В первые месяцы жизни, в 2 года, в 4 года, в 6 лет и в 12 лет. Отказывать от прививки ни в коем случае не стоит, говорит Евгений Комаровский.
Подробнее смотрите в передаче докора Комаровского.
Лечение народными средствами

Часто возникают споры: существует ли возможность лечить воспаление легких в домашних условиях. В связи с тем, что пневмония – это только часть диагноза, то есть, нет необходимой информации о причинах возникновения и об особенностях развития конкретного воспалительного процесса, однозначно ответить на этот вопрос невозможно. Каждый случай требует врачебного внимания, тщательного обследования и индивидуальных методов лечения.
Воспалительный процесс в легких иногда вполне можно вылечить в домашних условиях. Но это не подразумевает самолечения и пренебрежения современными лекарственными препаратами. Лечиться дома при диагнозе «пневмония», означает находиться под наблюдением врача, соблюдая его рекомендации и назначения, но не в условиях медицинского стационара.
И особенности организма у каждого больного могут «диктовать свои условия», требовать индивидуального подбора лекарственных препаратов и других лечебных мероприятий. Борьба с воспалением легких должна включать:
- Уничтожение болезнетворных микроорганизмов как основной причины заболевания. Чаще всего это бактерии, поэтому при лечении пневмонии без антибиотиков не обойтись.
- Симптоматическую терапию и борьбу с последствиями воспалительного процесса.
Вторая группа лечебных мероприятий объединяет лекарственные препараты, массаж, ингаляции, физиотерапию, дыхательную гимнастику, диетические рекомендации и другие средства, помогающие преодолеть недуг.
Кроме антибиотиков при пневмонии назначаются:
- Лекарства, улучшающие кровоснабжение легких;
- Противовоспалительные средства;
- Отхаркивающие препараты;
- Средства, расширяющие бронхи и устраняющие одышку;
- Иммуномодулирующие препараты;
- Антигистаминные препараты.
Помощь в лечении воспалительного процесса могут оказывать и народные средства. Однако народная медицина не подразумевает отказ от назначений врача. Более того, консультация со специалистом даже при использовании «традиционных и проверенных» средств необходима, чтобы избежать несовместимости и противоречий в лечении.
Ингаляции
Ингаляции – это способ увлажнения дыхательных путей. Кроме того лекарства, которые при пневмонии вводятся с помощью ингаляции, часто действуют быстрее и соответственно, становятся более эффективными. В виде ингаляций можно применять препараты-муколитики, то есть лекарства, способствующие разжижению мокроты, улучшающие образование секрета в бронхах и легких. Читайте про то, как правильно выбрать ингалятор – компрессионный или ультразвуковой.
Для ингаляций можно использовать не только готовые аптечные растворы (например, обычный физраствор, отхаркивающие или антибактериальные средства). Это могут быть такие домашние методы, как:
- Минеральная вода (как правило, применяются щелочные и кислые лечебные воды);
- Отвары лечебных растений (могут комбинироваться с минеральной водой);
- Масляные ингаляции (в раствор для ингаляций добавляются эфирные масла сосны, кипариса, эвкалипта, мяты).
Эфирные масла быстро испаряются, приготовленный раствор желательно использовать сразу же.
Отвары, чаи
Самое эффективное и полезное домашнее средство при воспалении лёгких – это разнообразные лечебные чаи и отвары. Они прекрасно восполняют потери жидкости в организме из-за высокой температуры. Это может быть просто минеральная вода без газа, чёрный чай или тёплое молоко с мёдом. хорошо использовать для этого витаминизированные напитки: ягодные морсы, фруктовые соки, компоты, кисели, отвар шиповника.

- Корень солодки;
- Мать-и-мачеха;
- Зверобой;
- Календула;
- Шалфей.
Их них можно приготовить вкусный и полезный фиточай или использовать по отдельности.
Мази
Для лечения пневмонии и ускорения процесса реабилитации после болезни показан массаж. Эта процедура помогает усилить отхождение мокроты, а значит, способствует скорейшему выздоровлению. Для лучшего лечебного эффекта массаж можно делать с втиранием простой и полезной мази, приготовленной своими руками.
Для приготовления мази понадобится:
- Вареный картофель;
- Растительное масло;
- Мёд.
Сваренный в кожуре картофель истолочь в густое пюре, добавить растительное масло и мёд. Получившуюся смесь прикладывают как разогревающий компресс перед началом массажа. Если же нужна домашняя смесь для массажа, её можно приготовить из сушеных цветков черёмухи и свиного смальца. 500 граммов нутряного жира растапливают на водяной бане. Добавляют цветки черёмухи, и подогревают смесь 3 часа.
Профилактика
Если ребенок заболел (ОРВИ, понос, рвота и другие проблемы), нужно обязательно следить за тем, чтобы он потреблял достаточное количество жидкости. Питье должно быть теплым, чтобы жидкость могла быстрее всасываться.

Больной малыш должен дышать чистым, влажным воздухом. Для этого нужно проветривать помещение, увлажнять воздух с помощью специального прибора-увлажнителя или с помощью развешенных по квартире мокрых полотенец. Нельзя допускать, чтобы в помещении было жарко.

Если ребенок болен, нужно постараться максимально освободить его комнату от всего, что может накапливать пыль — ковры, мягкие игрушки, мягкая мебель. Большое количество вдыхаемых пылинок лишь ускоряет загустевание мокроты и повышает риск развития пневмонии. Влажную уборку надо проводить 1-2 раза в день, моющие средства на основе хлора добавлять категорически запрещено!
Кашель нужен, чтобы вывести излишки отработанной мокроты. Если кашлевый рефлекс остановить на самом пике заболевания противокашлевыми препаратами, то выхода мокроты не будет, и риск, что начнется пневмония, вырастет в разы. Муколитические (отхаркивающие) средства (на растительной основе), задача которых разжижать мокроту, приветствуются, но, по словам Комаровского, при неукоснительном соблюдении всех вышеперечисленных пунктов.

При ОРВИ ни в коем случае нельзя принимать антибиотики. Даже если ваш лечащий врач советует начать делать это для профилактики пневмонии. Всех микробов, которые есть в организме человека, даже новейший антибиотик уничтожить не в состоянии, на вирусы же противомикробные средства вообще не действуют. Но доказано, что прием их при гриппе или ОРВИ в 9 раз увеличивает вероятность развития пневмонии!
При насморке, вызванном вирусной инфекцией, не стоит сразу начинать капать сосудосуживающие капли в нос ребенку. Так выше вероятность, что вирусы, минуя нос, прямиком отправятся сразу в легкие и вызовут там воспалительный процесс.
Отличный способ профилактики — вакцинация от пневмококковой инфекции. Именно пневмококк вызывает самые тяжелые формы пневмонии. Ребенку первого года жизни в рамках Календаря прививок вводят вакцину, которая помогает организму выработать антитела к пневмококку. Даже если заражение произойдет, то болезнь будет протекать легче. Вакцину вводят несколько раз. В первые месяцы жизни, в 2 года, в 4 года, в 6 лет и в 12 лет. Отказывать от прививки ни в коем случае не стоит, говорит Евгений Комаровский.


Подробнее смотрите в передаче докора Комаровского.
Диагностические и терапевтические мероприятия в стационаре
Стационар предоставляет наилучшие возможности для глубокой диагностики воспаления легких. Еще в приемном покое пульмонолог проведет клинический осмотр и направит пациента на рентгенограмму. Снимок выполняется в двух проекциях. В исключительных случаях могут назначить проведение УЗИ или КТ.
В первый день госпитализации специалисты возьмут на анализ кровь и мокроту. Подробнее о результатах лабораторных и лучевых методов можно прочесть в рубрике «Диагностика». В процессе лечения для оценки динамики выздоровления или уточнения диагноза пациенту могут назначать иные виды обследований. В их число входят:
- определение мочевины, электролитов и печеночных показателей крови;
- сатурация кислорода;
- ПЦР к ДНК пневмококка;
- выявление антигенов L. pneumophila в моче;
- реакция прямой иммунофлюоресценции (РПИФ) на L. pneumophila;
- серологические тесты на микоплазму и др.
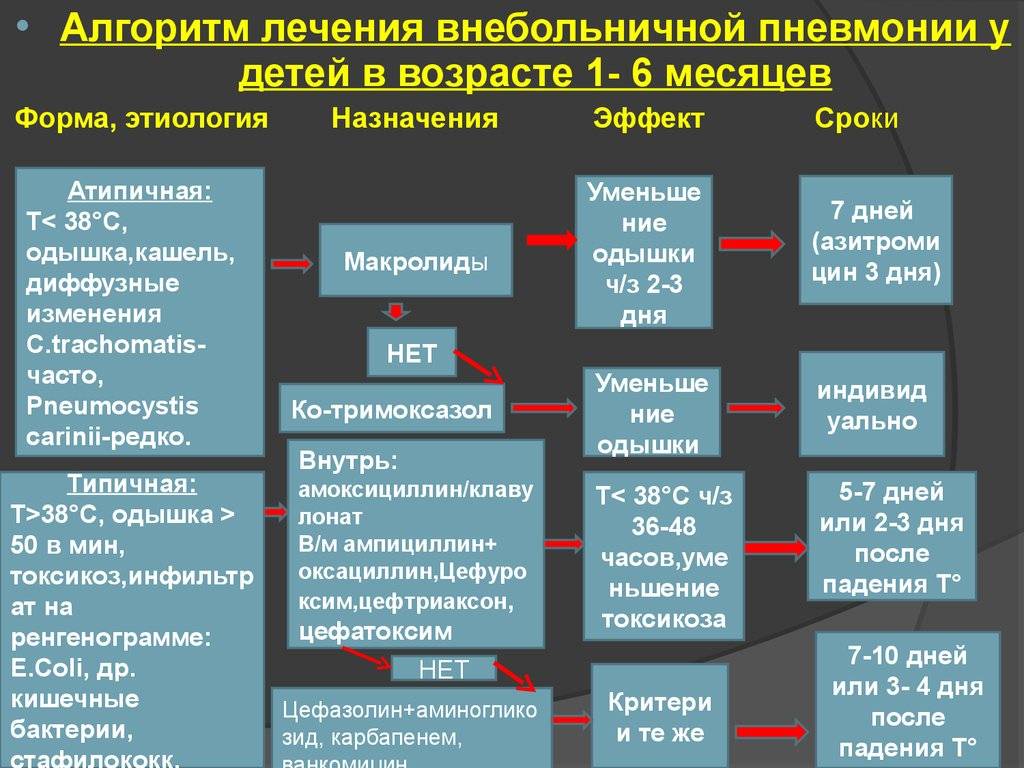
До определения вида возбудителя противомикробная терапия выбирается эмпирическим путем. В тяжелых случаях счет идет на часы. Опоздание может повлечь за собой летальный исход. У врача есть 4 часа на принятие решения и составление терапевтического курса. В своей деятельности он может руководствоваться специальным алгоритмом (рис 2).
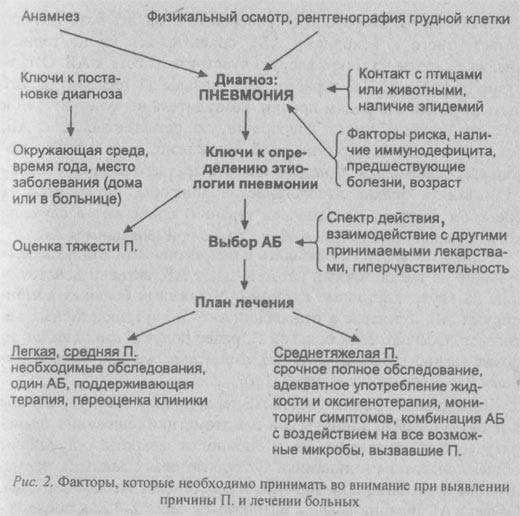
Кроме антибиотиков терапевтический курс включает:
- обезболивающие;
- НПВС;
- муколитики;
- отхаркивающие препараты.
Кроме лекарств показаны:
- массаж спины;
- физиотерапия;
- дыхательная гимнастика.
Прогноз и что делать после выздоровления
Прогноз благоприятный при своевременной диагностике и применении антибактериальной терапии. В запущенных случаях возможно возникновение осложнений, хроническая затрудненность дыхания, токсикоз, хронические болезни бронхов. В худшем случае — летальный исход.
После пневмонии необходимо обеспечить новорожденному ребенку покой, проследить, чтобы ни у кого из взрослых не было простуды и иных болезней, а также регулярный осмотр врачом. Основой профилактики являются:
- предупреждение инфекционных заболеваний,
- кормление грудью,
- дробное правильное питание,
- здоровый образ жизни.
Таким образом, своевременное обращение к доктору в медицинское учреждения, а также тщательное соблюдение клинических рекомендаций повышают шансы на выздоровление.
Профилактика и режим грудничка
Уменьшить количество рецидивов, а также количество приступов в острый период поможет соблюдение режима грудничка и создание оптимальных условий проживания:
- Частая влажная уборка и проветривание.
- Ограничение контакта с аллергенами, сигаретным дымом, строительной пылью.
- Поддержание в комнате повышенной влажности (60%) и пониженной температуры (20 градусов).
- Ребенка следует чаще поить, чтобы дать организму возможность самому разжижать мокроту и выводить ее.
- Не нужно заставлять малыша кушать.
Обструктивный бронхит выглядит страшнее, чем есть на самом деле. Многие родители начинают лечить ребенка сильнодействующими препаратами.
Однако это состояние легко поддается и стандартному лечению. Не стоит паниковать. Обратитесь к врачу, чтобы узнать точный диагноз и поддерживайте правильную температуру и влажность в комнате малыша.
«Вы друг друга заразите, а потом вместе выздоровеете»
В палате с Иосифом лежали еще три человека, один из них совсем не имел признаков коронавируса или любого другого респираторного заболевания. Иосиф рассказывает:
— Сначала у меня это вызывало возмущение, потому что если инфекционное отделение, то все должны быть изолированы. Мы переживали, что среди нас есть вообще не больные люди, а мы сейчас друг друга перезаражаем. Надо отдать медикам и их профессиональному цинизму должное, на прямой вопрос они так и ответили: «Да, вы все друг друга перезаражаете, все вместе выздоровеете и мы разом вас отпустим».
За два дня до госпитализации Иосиф делал рентген легких — они были чистые. В больнице легкие проверили снова, сделали КТ, и оказалось, что за это время успела развиться двусторонняя пневмония. Кроме этого, долго держалась температура, кашель, ломило суставы, но в целом, говорит Иосиф, болезнь протекала комфортно, как ОРВИ.
«Мы ориентируемся не на тесты, а на клиническую картину». Сергей Царенко — о лечении COVID в стационаре
Каждый день в палату приходили три группы медработников: в первой — лечащий врач, во второй — терапевт, в третьей — пульмонолог. Лечили двумя видами антибиотиков — в уколах и капельницах, регулярно делали КТ, сам он принимал препараты, которыми обычно лечат ОРВИ.
Выписали Иосифа 12 дней спустя, когда ушли все симптомы. При этом он до сих пор не знает окончательный результат анализов на Covid-19.
— Вы можете узнать только о положительном результате, и то если вам об этом сообщили. Об отрицательном результате вы узнать не можете, документы об этом получить нельзя. На момент выписки у меня было сдано только в самом стационаре четыре группы анализов, то есть кровь плюс мазки. Известен был результат только по первому, сданному на следующий день после госпитализации. Во всех остальных распечатках значилось «сдан в лабораторию». Всех в палате выписывали так, без результатов анализов.
Формы туберкулеза у ребенка
Формы туберкулеза из-за различных путей заражения и разной локализации, разной длительности болезни, можно классифицировать также по-разному.
В зависимости от того первичное это заражение или рецидив болезни:
- Первичная интоксикация: ранняя, хроническая
- Рецидив: после излечения вдруг в результате стресса или другого провоцирующего фактора болезнь возвращается.
В зависимости от локализации очагов, поражения органов делятся на:
- Туберкулез органов дыхания;
- Туберкулез других органов.
Сегодня такие термины, как «открытый туберкулез» и «закрытый туберкулез» не употребляются. Вместо этого выделяются:
- Если при обследовании мокроты микобактерии не выявлены, то это туберкулез без бактериовыделения (БК-).
- При выявлении палочек в мокротах называют туберкулезом с бактериовыделением (БК+).
Это наиболее общая классификация форм, далеко не полная. Например, так как палочка Коха может поражать практически все органы, то можно туберкулез органов представить более дробно, выделяя туберкулез кожи, костей и суставов, лимфоузлов, нервной системы и т.д. В зависимости от стадии туберкулеза, все они могут протекать с различной степенью тяжести и разным проявлением признаков болезни.
Среди туберкулеза органов дыхания можно выделить разные виды, например, наиболее часто встречающийся у маленьких детей внутригрудных лимфатических узлов. При нем могут поражаться внутригрудные лимфоузлы единичные или сразу группа, с одной стороны груди или сразу с обоих. От этого зависит тяжесть протекания и стадии туберкулеза.
Дети в возрасте старше 10 лет, особенно подростки, чаще болеют очаговым туберкулезом. Он бывает как первичным, так и вторичным, и при нем очаги воспаления располагаются довольно локально в сегментах легких, особенно часто в верхушке. Протекает почти бессимптомно. Это одна из наиболее легко протекающих форм.
Инфильтративный туберкулез обычно вторичный. У маленьких детей не встречается, появляется у школьников и является одной из наиболее часто встречаемых форм у взрослых. Инфильтративный туберкулез протекает тяжело, иногда с кровохарканием.
Как видно из этих трех примеров, туберкулез органов дыхания может протекать с различными признаками и симптомами, степенью тяжести и очагами поражения.
Этапы
Восстановление после пневмонии продолжительно по времени. Для удобства его делят на несколько этапов:
- Постельный режим. На данном этапе основная задача – восстановление сил для предотвращения астенического синдрома. Если у ребенка нет температуры, можно делать упражнения для стимуляции и восстановления дыхательной функции легких.
- Лечебная гимнастика. В начале этого этапа врачи рекомендуют выполнять только статические упражнения и только при последующем укреплении организма переходить на динамические.
- Массаж грудной клетки, спины и живота. К этому этапу переходят спустя неделю после начала гимнастики. Массаж помогает вывести остатки мокроты из легких, а также восстановить структуру альвеол, в которых был очаг заболевания.
- Тренировка дыхания. Рекомендованы прогулки, упражнения без излишней нагрузки для улучшения дыхания. Также полезны ванны воздушного типа.
- Восстановление в свободном режиме. Этот этап включает в себя все предыдущие с увеличением нагрузки и темпа выполнения упражнений.
От чего появляется пневмония
Воспаление легких у ребенка чаще всего случается после простуды или гриппа. Если организм переохладился, появляется благоприятная среда обитания и развития вирусов, способствующих развитию воспаления. Так же источником «заразы» может быть больной человек, с которым малыш тесно контактировал.
Если же, все-таки, не удалось в данный период не контактировать с больными людьми, следует присмотреться к состоянию здоровья малыша. При легком кашле, появлении насморка или каких-либо других признаков простуды, следует обратиться к врачу.

Большую опасность болезнь несет для недоношенных детей. Они переносят пневмонию очень тяжело, в некоторых случаях эта болезнь может быть для них смертельна. Особых признаков пневмонии у таких детей не наблюдается
При подозрении на болезнь стоит обратить внимание на питание ребенка. Малыши начинают отказываться от молока и груди матери
При посасывании груди, у малыша на лице и вокруг рта могут появляться синие пятна. Ребенок не набирает вес либо начинает терять его. Потом уже появляется невысокая температура, кашель и насморк. Так же, во время обострения болезни, у малышей на губах может пениться слюна. Малыш становиться очень вялым. Если мама во время не обратиться к врачу, то состояние новорожденного может резко ухудшиться в ближайшие два дня.
Устранение заболевания с помощью антибиотиков
Пневмония являет собой опасность для неокрепшего организма ребенка, так как она может спровоцировать развитие опасных последствий. Коварный недуг способен нарушить сердечную деятельность, нормальное функционирование различных органов и систем. Одним из самых опасных последствий является плеврит — воспалительный процесс, проходящий в плевре, который приводит к образованию в легких гнойной полости.
Ключевым фактором результативного лечения воспаления легких считается терапия антибактериальными средствами. Если стадии заболевания несложные, врачом назначаются антибиотики пенициллиновой группы (Амоксициллин в таблетках или уколы, в зависимости от возраста и тяжести симптомов) либо макролиды (Эритромицин, Азитромицин). При сложных формах болезни назначаются антибиотики в уколах. Здесь следует помнить названия следующих медикаментозных средств:
- Цефикса;
- Цедекса;
- Аугментина.
Но прием любых лекарственных препаратов должен осуществляться только по назначению доктора. При назначении антибактериальных средств, врач учитывает массу тела ребенка, возраст и возбудитель заболевания. Если наблюдается положительная динамика, снижается температура, инъекционное введение препаратов прекращают и переходят на терапию с помощью таблеток или суспензии (названия суспензия Аугментин и Азимед в суспензии или в таблетках) в зависимости от возраста ребенка.
Иногда так происходит, что применение одного антибиотика не дает необходимых результатов, поэтому врач может поменять препараты и использовать другое средство. Главной целью применения данных средств является снижение температуры до оптимальных показателей, поэтому во время применения таких препаратов не рекомендуется давать ребенку жаропонижающие препараты. В первое время, когда температура повышена, происходит значительное ухудшение аппетита, поэтому рекомендуется давать ребенку больше жидкости в виде различных чаев, соков, компотов, витаминных отваров и сборов.
Важным фактором является обстановка, в которой пребывает больной ребенок. Комната должна быть прохладная, чистая, проветриваемая. В таком помещении ребенку будет легче дышать. Не рекомендуется купать ребенка, когда у него повышена температура, но должны быть обязательными водные процедуры, например, обтирание. Как только температура придет к оптимальным показателям, нужно проводить привычные гигиенические процедуры. Если диагностируется нетяжелая форма воспаления легких, использовать антибиотики необязательно. При подозрении на пневмонию либо на острый бронхит, рекомендуется соблюдение постельного режима и обильное питье.
Как лечится в домашних условиях
 Согласовать домашнее лечение с педиатром можно, учитывая следующие факторы:
Согласовать домашнее лечение с педиатром можно, учитывая следующие факторы:
- Болезнь имеет легкую степень без всевозможных осложнений;
- Ребенку больше трех лет;
- Дома соблюдены все санитарные нормы;
- Отсутствует такой симптом, как дыхательная недостаточность;
- Родители берут всю ответственность за лечение на себя.
Как правило, ребенку назначается антибиотикотерапия с контролем состояния у участкового педиатра раз в несколько дней.
Если состояние ребенка на протяжении недели не улучшается или, наоборот, ребенку становится хуже, педиатр может направить его на дополнительное обследование. У детей берут анализы и делают рентген, после чего решается вопрос об их переводе с амбулаторного лечения на стационарное.
Кроме того, по прошествии острой фазы заболевания в поликлинике могут быть назначены физиотерапевтические и иные поддерживающие процедуры:
- физиотерапия,
- массаж,
- прогревания,
- электрофорез (воздействие на организм постоянных электрических разрядов в терапевтических целях, который в случае пневмонии позволяет снять отек дыхательных путей и сокращает срок лечения).
Если врач рекомендовал лечить малыша дома, то стоит соблюдать общие требования к домашнему лечению:
- обеспечить строгий постельный режим,
- регулярно проветривать помещение,
- поддерживать температуру комнаты (около 20 градусов),
- следить за обильным потреблением ребенком жидкости (вода, натуральные соки, компот),
- готовить насыщенную витаминами легкую пищу,
- строго соблюдать все рекомендации врача,
- соблюдать чистоту в комнате, убрать возможные «средства» накопления пыли (к примеру, ковры, пледы).