Виды аллергических проявлений
Кроме кашля аллергия может сопровождается следующими проявлениями:
-
Кожные аллергические реакции:
- отек Квинке – это отек появляющийся на различных частях тела в связи с воздействием аллергена;
- зуд кожи;
- сыпь;
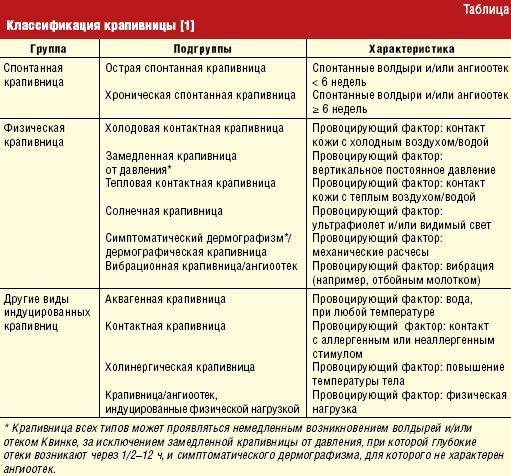
- крапивница;
- атопический дерматит;
-
Аллергический ринит:
- щекотание в носу;
- зуд во рту и носу;
- жидкие, водянистые выделения из носа;
- чиханье приступами;
- заложенность носа со снижением обоняния;
-
Аллергический конъюнктивит:
- слезотечение;
- зуд в глазах;
- покраснение и отечность глаз;
- выделения из глаз не гнойные, а только слезы;
- жжение в глазах;
- ощущение песка в глазах;
- в редких случаях светобоязнь;
- Бронхиальная астма — приступы кашля и удушья;
-
Аллергические ларингиты и фарингиты:
- осиплость голоса;
- жжение и чувство кома в горле;
- Пищевая аллергия — сопровождается, как правило, рвотой, диареей, энтероколитом, энтеритом.
Аллергические реакции также делят на:
- Анафилактические — сопровождаются выбросом гистамина, и как писалось выше, спазмами и отеками. Такие реакции, как правило, протекают достаточно быстро – от нескольких минут. К ним относятся аллергический кашель, бронхиальная астма, анафилактический шок, а также практически все виды аллергии малышей и др;
- Цитолитические — когда разрушаются клетки организма в результате неправильных действий иммунной системы. Например, гемолитическая болезнь новорождённых;
- Иммунокомплексный – действия иммунной системы повреждают стенки кровеносных сосудов и вызывают в них воспаление. Например, красная системная волчанка, аллергический конъюнктивит;
- Поздняя гиперсенсибилизация – в ней принимают участие немного другие механизмы иммунитета (специальные клетки лимфоциты). Развивается через сутки и более после воздействия аллергена. Например, дерматит, астма.
Диагностика аллергии
Обследование и лечение аллергического кашля у детей должны проводиться с врачами двух специальностей: педиатр, аллерголог-иммунолог. Это обеспечивает оптимальный комплексный лечебный подход при патологии.
Диагностика аллергического кашля у ребёнка базируется на определённых данных:
- Сбор семейного и аллергологического анамнеза (сведения после беседы врача), которые имеют первостепенное значение в диагностике аллергии и помогают предположить аллергическую природу кашля:
- наличие аллергических заболеваний в семье;
- присутствие других аллергических заболеваний у ребёнка;
- выявление причинно-следственной связи острых симптомов откашливания с воздействием аллергенов (время года, контакт с животными, уборка квартиры, приём лекарственных препаратов, введение нового вида прикорма).
При сборе анамнеза особое внимание обращают, нет ли генетической предрасположенности к аллергическим заболеваниям. При беседе с родителями выясняется не только наличие аллергических заболеваний, но и присутствие симптомов, которые родители могут не воспринимать как проявление аллергии
Принципиально знать, были ли у ребенка в раннем возрасте атопический дерматит или патологические реакции на пищу, рецидивирующей обструкции бронхов. Неимение наследственной предрасположенности не исключает вероятность аллергической природы кашля.
- Проведение аллергической диагностики врачами, которая включает постановку кожных проб, определение специфических антител иммуноглобулина E, проведение провокационного теста. Кожная проба для обоснования атопии у грудничка не надежна.
Для диагностики аллергии немедленного типа рекомендуется проводить скарификационные пробы или prik-тесты. Рrik-тест — единственный кожный тест, который может применяться у детей любого возраста.
Кожные пробы проводятся в период клинической ремиссии при условии отмены ряда фармакологических препаратов, которые могут повлиять на результаты обследования. Исследование проводится в условиях специализированного аллергологического кабинета или стационара специально обученной медицинской сестрой или врачом-аллергологом.
Аллерголог-иммунолог проводит осмотр пациента
Дети с аллергией на лекарства нуждаются в проведении специальных диагностических тестов, подтверждающих или исключающих наличие реакции на медикаменты, а также с целью подбора жизненно необходимых препаратов.
Одним из способов, как распознать аллергию, является пробное лечение препаратами, которые быстро и эффективно снимают симптомы аллергического кашля (короткодействующие beta2-агонисты).
Их применяют в случае надобности на протяжении 2-3 месяцев. Ответ следует определить в результате контроля: как проявляется кашель ночью, утром и днём, а также частота его обострения.
Существенное уменьшение симптомов при лечении и ухудшение самочувствия при отмене приёма короткодействующих beta2-агонистов подтвердят наличие кашля аллергенной природы. У детей до 2 лет может возникнуть необходимость во вторичном пробном лечении, чтобы удостовериться в правильности диагностики.
Пробное лечение медикаментами может помочь выявить аллергическую реакцию
Прежде чем принять решение о назначении пробной терапии, родители должны подробно рассказать о картине признаков состояния во время вирусных инфекций дыхания и в промежутки между ними: сухой или влажный кашель у ребёнка, обостряется ли он в ночное время, сколько дней продолжается, снизилась ли активность малыша.
- Оценка наличия аллергических заболеваний: аллергического ринита, атопического дерматита.
- Оценка качества жизни: нарушение сна, двигательная активность (ребёнок бегает, играет с меньшей интенсивностью, быстро устаёт на прогулке, просится на руки), контактность.
- При кашле у ребёнка и свистящих хрипах рентген органов грудной клетки поможет исключить структурные патологии: туберкулёз, присутствие чужеродного тела и другие диагнозы.
Профилактика
Многие врачи полагают, что профилактику аллергического кашля нужно начинать еще до рождения ребенка. Будущей маме в период беременности нужно ограничить употребление продуктов, которые могут вызывать аллергию, также нужно более внимательно относиться к своему здоровью, как можно больше времени проводить на свежем воздухе, следить за своим питанием и образом жизни.
После рождения ребенка нужно следить за кожей малыша. Появление различных диатезов – первый симптом того, что ребенок аллергичный и в будущем может иметь предрасположение к развитию бронхиальной астме. Снизить риск развития аллергического кашля у ребенка, также как и уменьшить рецидивы уже при явном заболевании, помогут следующие профилактические мероприятия:
- Определить аллерген, устранить с ним всяческий контакт.
- Ежедневная влажная уборка.
- Убрать из комнаты, где спит ребенок все вещи собирающие пыль.
- Прохладный, влажный воздух в доме.
- Используя детскую косметику по уходу за ребенком нужно покупать только гипоаллергенные средства.
- Убрать из квартиры все растения, которые могут вызывать аллергию.
- Пуховые подушки, одеяла, шерстяные вещи заменить на другие гипоаллергенные.
Соблюдение простых правил поможет снизить риск аллергии
Важно понимать, что все препараты, используемые для лечения аллергического кашля, оказывают симптоматическое действие. Их прием не сможет вылечить аллергию, а только на время купировать ее симптомы
Поэтому очень важно определить сам аллерген. Для этого врач назначит ряд исследований, которые помогут выявить основной раздражитель.
Аллергический кашель у ребенка – довольно тревожный симптом, который не должен оставаться без внимания родителей и врачей. Чем раньше будет определен аллерген, проведено необходимое лечение, тем больше шансов на то, что ребенок перерастет болезнь.
Как пользоваться ингалятором во время аллергического кашля у деток
Небулайзером при кашле рекомендуют пользоваться многие педиатры. Этот аппарат помогает проводить ингаляции, которые расширяют бронхи и выводят вредные компоненты из организма.
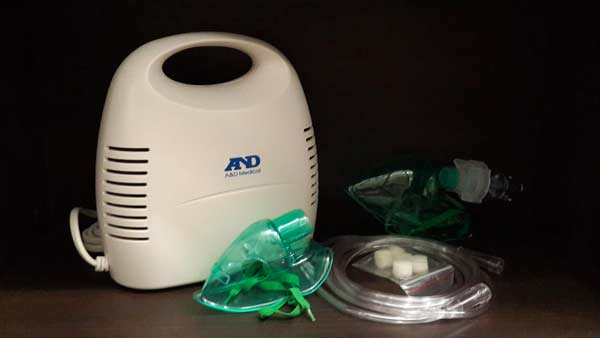
Лающий кашель часто свидетельствует об аллергии. Узкопрофильный специалист не спешит рекомендовать сложные медикаменты. Лучше всего делать ингаляции при кашле, используя следующие лекарства:
- пульмикорт – гормональный препарат. Детям назначается в индивидуальных дозировках, учитывая возраст, особенности организма и течение аллергии. Разрешен с полугода, даёт результат уже после первой процедуры;
- беродуал – назначается, если мокрота слишком вязкая. Ребенку делается процедура по 3-4 раза в день. Лекарство не используют в чистом виде, его нужно разбавлять физраствором.
Как вылечить аллергический кашель у ребенка интересуются многие родители. Если ингаляции не дают результата, то нужно пройти более точную диагностику.

Лечение
Медикаментозное
Кашель при аллергии у детей лечится путём устранения аллергена. Медикаментозное лечение в данном случае, увы, – лишь вспомогательный метод
Лечащему врачу при обследовании важно оценить образ жизни ребёнка, питание, бытовые условия, экологическую обстановку, параметры воздуха, качество средств гигиены
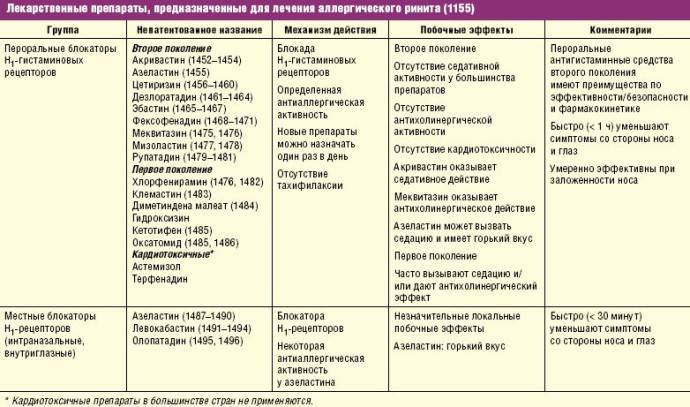
Лечение аллергии включает в себя 2 главных аспекта:
- Ограничение контакта с аллергенами;
- Приём антигистаминных препаратов.
Антигистаминные препараты способствуют снятию симптомов аллергии, в том числе отёчности, облегчают дыхание, устраняют кашель. Другими способами снять отёк гортани при аллергии не получится.
Далее приведём список лекарств, которые действуют долго и не имеют побочных эффектов:
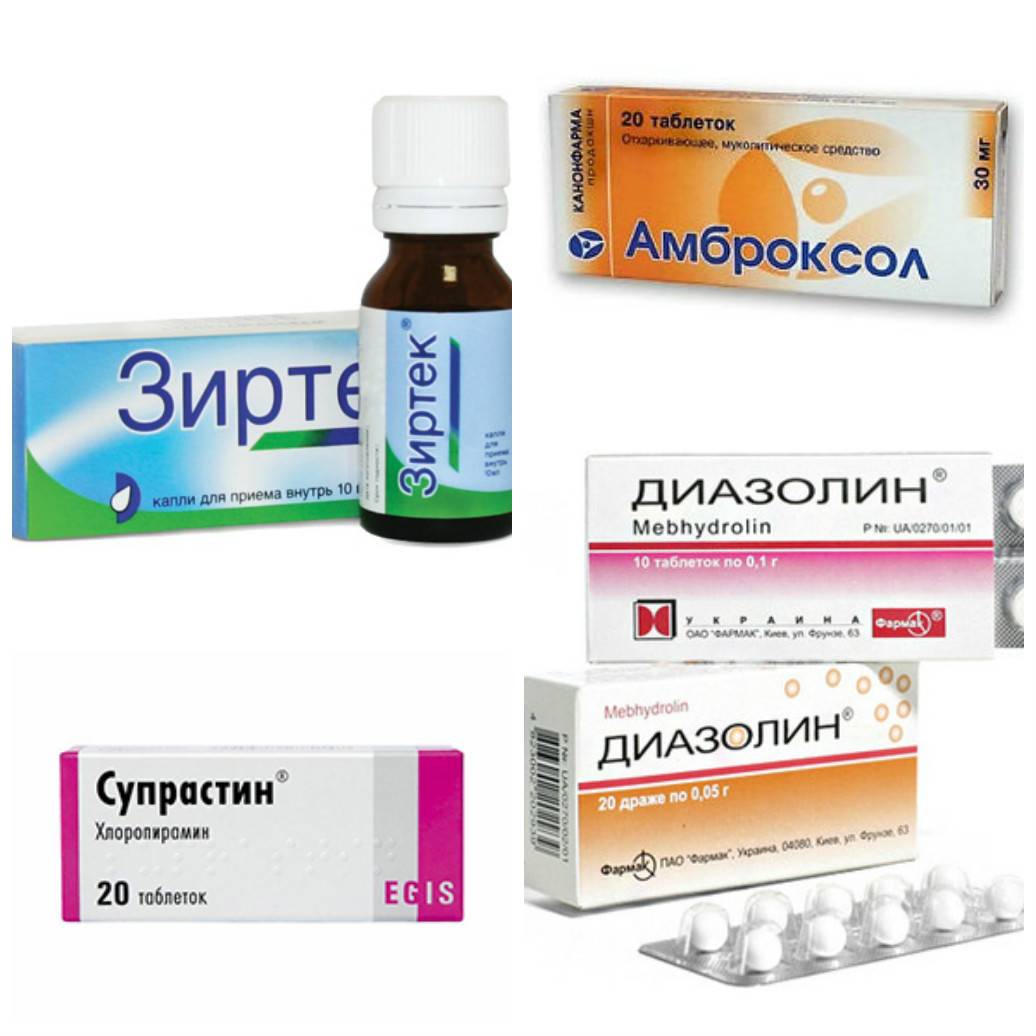
Лоратадин. Данный препарат действует в течение суток, поэтому детям до 12 лет обычно дают по половине таблетки в день. Лоратадин не вызывает привыкания и не обладает побочными эффектами.
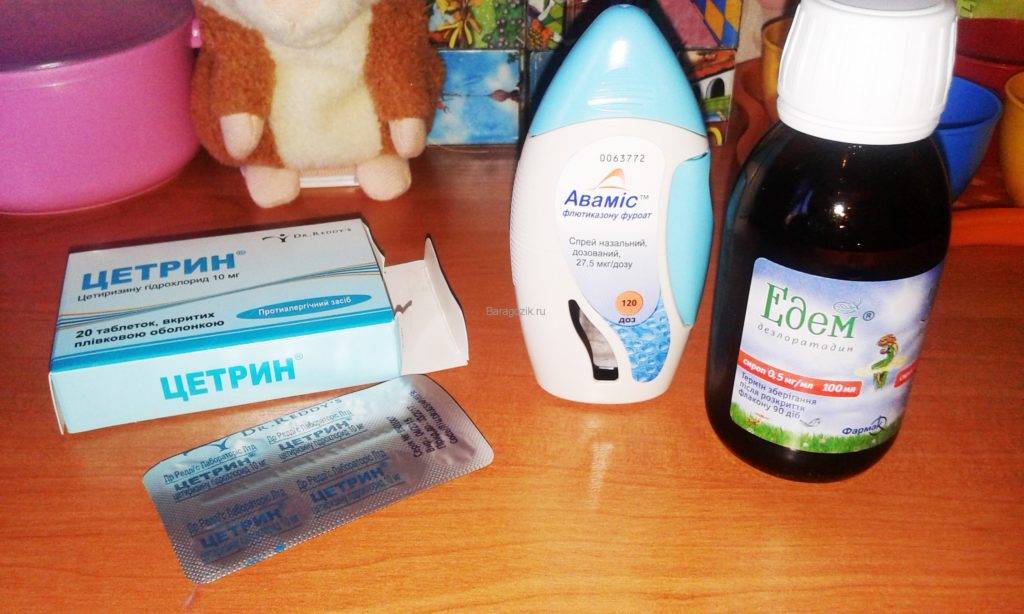
Цетрин. Для детей это лекарство выпускается в виде сиропа. Его можно давать детям с 2 лет. Препарат снимает кашель, зуд, отёк, облегчает ринит. Однако в некоторых случаях возможно появление сонливости.
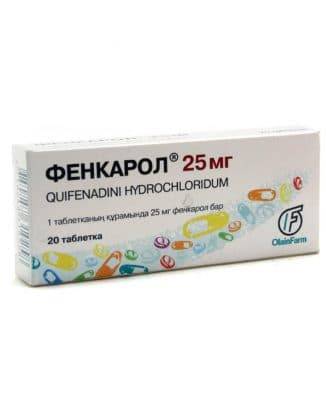
Фенкарол. Лекарство выпускают в специальной форме для детей старше 3 лет. Его назначают детям 1-3 раза в день в зависимости от тяжести аллергии и возраста ребёнка. Препарат практически не обладает побочными эффектами.
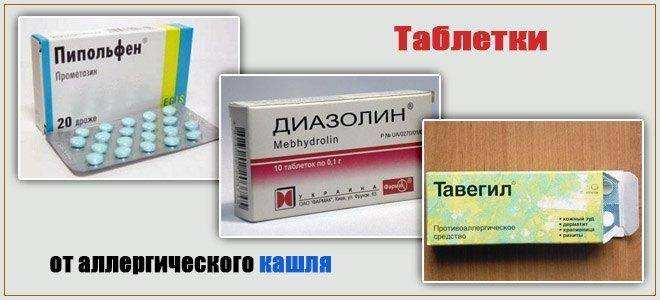
Тавегил. Это средство можно давать детям после 1 года в виде сиропа или инъекций
Вместе с тем необходимо учесть, что препарат обладает рядом побочных эффектов, поэтому обращаться с ним нужно с осторожностью и не допускать передозировки.
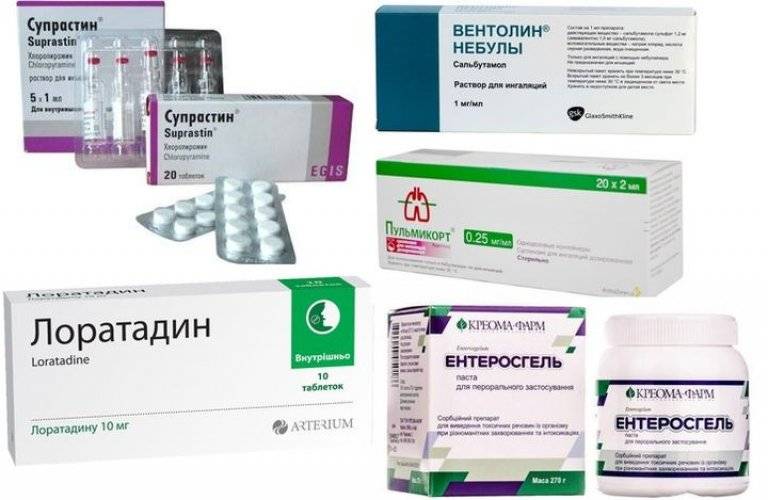
Супрастин. Самое известное средство от аллергии – супрастин – можно предложить ребёнку в виде таблеток
Существуют также инъекции. Таблетку нужно растереть в порошок и разбавить водой. Дети не любят это лекарство, так как оно горчит. Среди побочных эффектов выделяется сонливость и головокружение.
Диазолин. Эти таблетки можно давать детям с 3 лет. Учтите, что они могут дать некоторые побочные эффекты: раздражительность, нарушение сна.
Зиртек. Данный препарат любят назначать педиатры, так как он практически не вызывает побочных реакций, действует почти сразу и длительное время. Для детей выпускается в виде капель. Детский Зиртек можно давать детям с 6 месяцев.
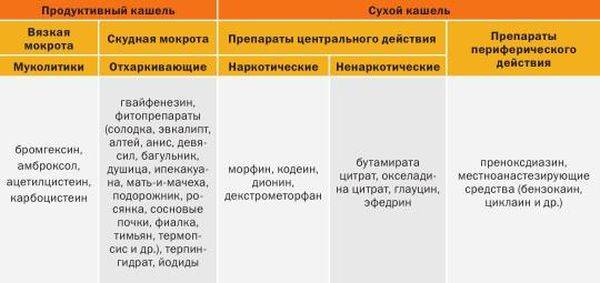
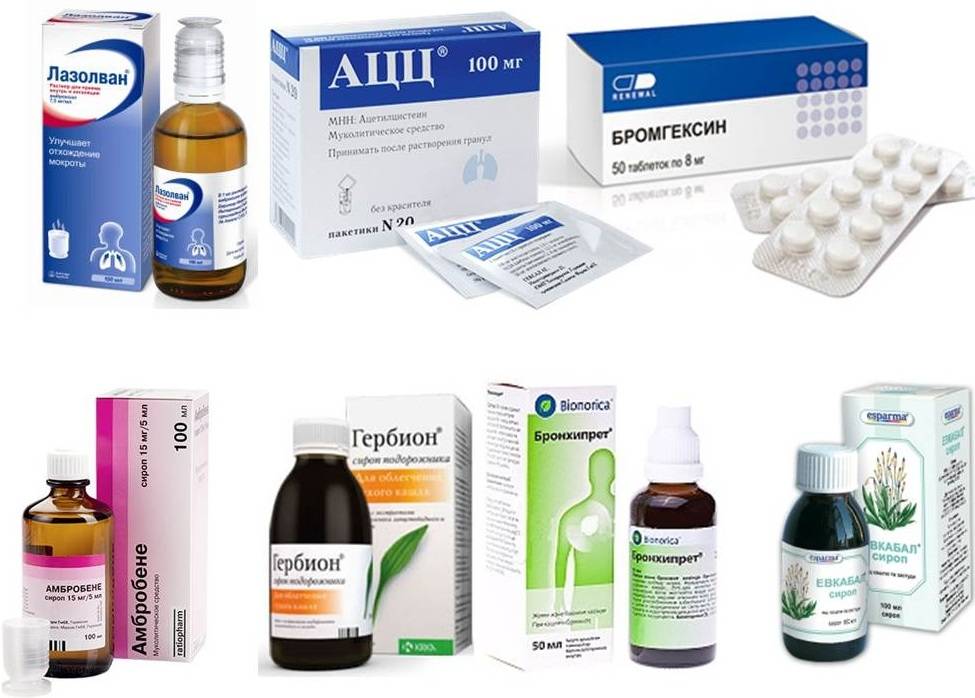
В случае, если кашель обрел иную форму и перерос в продолжительный сухой, то стоит прибегнуть к применению отхаркивающих препаратов.
Народными средствами
При лечении аллергического кашля у детей не рекомендуется применять народные средства. Они не только малоэффективны, но могут быть опасны для жизни и здоровья малыша. Да и взрослым людям при наличии аллергических реакции не следует применять народные средства для снятия симптоматики. Это может значительно ухудшить состояние и вызвать приступ нового удушья.
Эффективными методами можно считать ингаляции при аллергическом кашле. Также приступы мучительного кашля может снять паровая ингаляция над вареным картофелем.
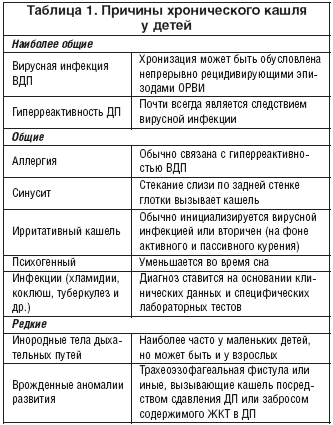
Кашель без температуры с насморком
Такой кашель может быть от разных причин:
- ринит физиологический у грудных детей;
- насморк от простуды;
- ларингиты, фарингиты;
- аллергический ринит;
- паразитирование глистов;
- проблемы с иммунной системой.
Каждая причина будет подробно рассмотрена далее:
- У грудничков происходит постепенное становление всех систем жизнедеятельности, в том числе и железистой системы. Часто, в результате незрелости железистой системы, в избыточном количестве выделяется секрет из носовой полости ребенка. Раздражается задняя стенка горла, рефлекторно вызывая кашель. Ребенок бодрый, здоровый, другие признаки простуды, температура отсутствуют. Специальное лечение не требуется, но можно облегчить симптоматику. Для этого достаточно очищение носа и увлажнение воздуха в комнате ребенка.
- ОРЗ часто проявляются только насморком и кашлем, фарингитом. Температура при этом может отсутствовать. Сначала кашель бывает сухой, затем становится мокрым. Основной принцип терапии при этом – позволить организму самостоятельно справиться с инфекцией. Лекарственная терапия в основном симптоматическая. Сухой кашель лечат муколитическими препаратами и ингаляциями (смягчающие средства). При мокром кашле выписывают препараты, разжижающие мокроту. Можно сделать вибрационный массаж.
- С наступлением холодов чаще становятся случаи ринитов с воспалением горла и гортани, развитием ларингитов, фарингитов. Дети постарше сами могут высказать свои жалобы.
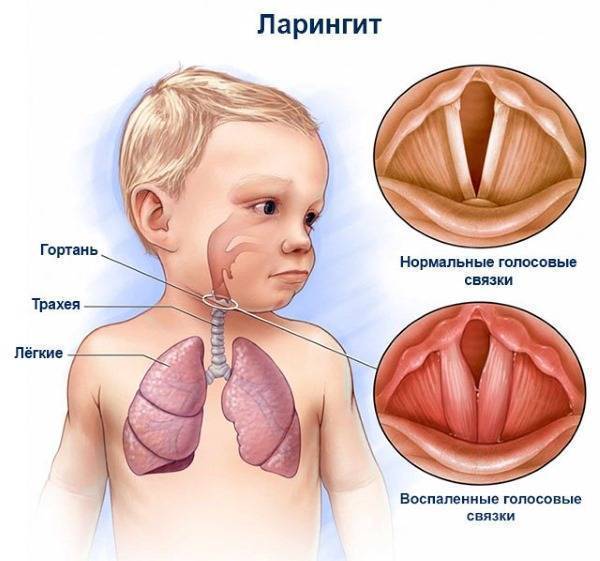
Но грудные дети требуют особого внимания для обнаружения симптомов:
- капризности;
- беспокойства;
- общей вялости;
- затрудненного дыхания;
- хрипов во время плача;
- обильных секретов из носа.
При откладывании лечения состояние осложняется ложным крупом. Дыхание затруднено, появляется лающий кашель, на теле может появляться синюшность вследствие дефицита насыщенности крови кислородом.
Важно! Ларингит — легко диагностируемая патология, которую можно успешно лечить. Однако при запущенных случаях, при несвоевременном лечении могут быть и грозные осложнения с летальными исходами. Лечение ларингита включает: определенный режим, лекарственные препараты, физиотерапевтические методы
Соблюдается постельный режим. Ребенок должен по возможности молчать и говорить шепотом с целью избегания повреждения голосовых связок
Лечение ларингита включает: определенный режим, лекарственные препараты, физиотерапевтические методы. Соблюдается постельный режим. Ребенок должен по возможности молчать и говорить шепотом с целью избегания повреждения голосовых связок.
Помещение, в котором находится ребенок, должно хорошо проветриваться. Чистый влажный и прохладный воздух способствуют быстрому излечению. Оптимальная температура воздуха при этом должна быть около 20 градусов. Больному необходимо обеспечить обильное питье. Исключается холодное, горячее, острое, кислое. Диета должна быть щадящей.
Медикаментозное лечение симптоматическое и включает следующие группы лекарств:
| Категория препарата | Характеристика | Название препарата |
| Антигистаминные | Благоприятно воздействуют на общее состояние детей и снижают отечность слизистой оболочки гортани. Применение препаратов возможно без риска детям грудного возраста. | Фенистил, Парлазин Зиртек, Зодак. |
| Средства противокашлевые и отхаркивающие | Увеличение количества мокроты способствует смягчению кашля. Такие лекарства назначают под контролем врача, который подберет лекарство исходя из типа ларингита, особенностей организма ребенка. | Лазолван, Амбробене, Алтейка Гербион. |
| Медикаменты, снимающие местные симптомы в горле | Оказывают антисептическое и антибактериальное действие, оказывают некоторое болеутоляющее действие при глотании. | Фарингосепт, Стрепсилс, Люголь. |
Другие причины кашля с :
- Аллергический кашель — сухой, отмечается ринит, отек слизистой оболочки, слезотечение. Лечение предусматривает: устранение аллергена; назначение антигистаминных препаратов; рекомендации диеты.
- Некоторые виды глистов могут попасть в легкие гематогенным путем и вызвать кашель аллергического характера. Это сопровождается высыпаниями и ринитом. Лечение начинают с противоглистной терапии, повышения иммунитета.
- У детей бывает кашель с насморком, но температура не повышается. Несмотря на это, общее состояние ребенка может ухудшиться, появляется сонливость, слабость, недомогание и другие симптомы общей интоксикации. Такая клиническая картина может развиться у детей со сниженным иммунитетом. При этом инфекция может развиться быстрее.
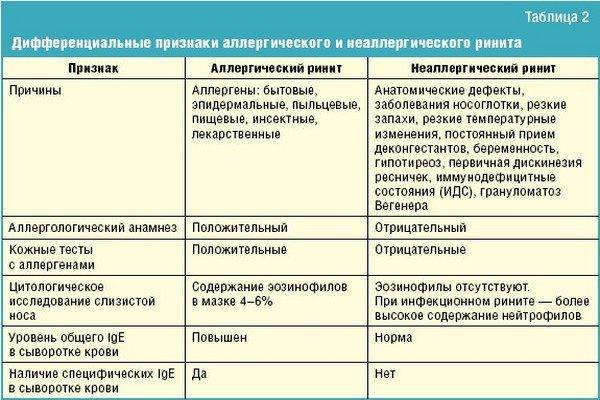
Чем отличается от других видов кашля?
Симптомы
В большинстве случаев аллергический кашель:
-
Возникаетвнезапно (после контакта с раздражителем).
- Чаще всего протекает продолжительное время (более 21 сут.), при этом клинические признаки простуды (увеличенная t ° тела, озноб, чувство слабости) отсутствуют.
- Сопровождается скоплением слизи в носовой полости, повышенным выделением слезной жидкости, кожным зудом, жжением слизистых оболочек.
- Кашель может появиться непосредственно после или во время соприкосновения/вдыхания раздражителя, например, в парфюмерном, косметическом магазине, или в помещении с множеством ковров, тканей.
- Данный симптом часто возникает ночью, при этом ощущается боль в голове, преимущественно в области лба.
Появление кашля на фоне пищевой аллергии может сопровождаться следующими клиническими признаками:
- кожными высыпаниями;
- насморком;
- диареей ;
- зудом ;
- конъюнктивитом аллергической природы ;
- отечностью ;
- покраснением ;
- рвотными позывами.
Возможно возникновение сухого кашля из-за заражения аскаридозом.
Аллергический кашель у ребенка симптомы и лечение
Сравнительная характеристика видов кашля
Чтобы распознать у ребенка аллергический кашель, необходимо сопоставить признаки. В таблице приведены свойства типов кашля разного происхождения в сравнении друг с другом.
| Причина | Тип кашля | Время | Жар | Насморк | Головная боль | Реакция на антигистаминные препараты |
|---|---|---|---|---|---|---|
| Аллергия | Сухой, жесткий, «лающий», с затрудненным дыханием вне приступа. Мокрота практически отсутствует, при наличии – скудная, прозрачная, очень густая | В любое время, часто во время сна | Нет | Да | Нет | Да |
| Коклюш | Сухой или немного увлажненный, мучительный, до выделения мокроты. Мокрота скудная, мутная, трудновыводимая, вязкая | Круглосуточно, провоцирует лежачее положение, нервные факторы и пр. | Да | Нет | Да | Нет |
| Простудные | Сухой, переходящий во влажный или сразу влажный. Мокрота обильная, не совсем прозрачная, отходит сравнительно легко | Чаще в период бодрствования | Да | Да | Да | Нет |
Диагностика
Как видно из таблицы, при аллергии нет повышения температуры и сопутствующей ей головной боли, тогда как при инфекционной природе кашля эти признаки, конечно, присутствуют. Кашель при аллергии часто бывает «лающим«.
 Перед тем как лечить аллергический кашель, необходимо выяснить источник непереносимости. Обычно родители маленьких детей могут проанализировать ситуацию и правильно назвать аллерген. Это могут быть не только известные продукты питания – они к 2 – 3 годам, чаще всего, уже выяснены и удалены из меню. Спровоцировать сухой аллергический кашель могут:
Перед тем как лечить аллергический кашель, необходимо выяснить источник непереносимости. Обычно родители маленьких детей могут проанализировать ситуацию и правильно назвать аллерген. Это могут быть не только известные продукты питания – они к 2 – 3 годам, чаще всего, уже выяснены и удалены из меню. Спровоцировать сухой аллергический кашель могут:
- Незнакомые прежде угощения – выясняется легко, т.к. реакция наступает вскоре, от нескольких минут до пары часов. Иногда к кашлю присоединяется сыпь;
- Общение с животными – посещение зоопарка или выставки экзотических представителей фауны, тесное общение с собакой, кошкой или птицей нередко вызывает приступ, диагностика не затруднена;
- Контакт с новой игрушкой, одеждой, постельным бельем чаще вызывает кожные реакции, но может спровоцировать и кашель;
- Вдыхание новых ароматов – букет цветов в комнате или смена освежителя в туалете одинаково провокационны;
- Период цветения трав, деревьев и кустарников у многих вызывает особый вид аллергии – сенную лихорадку;
- Пыль, а вернее, продукты жизнедеятельности пылевых клещей, которые присутствуют в окружающем воздухе в помещениях, — наиболее распространенный источник аллергии.
Если выявление аллергена эмпирически (путем наблюдения) затруднено, проводят кожные пробы. Они разрешены с трехлетнего возраста.
Лечение
Без должной диагностики, обеспечения благоприятных условий в доме, а также соответствующего лечения, в соответствии с назначениями врача, аллергический кашель у детей может развиться в бронхиальную астму.
Аллергический кашель у ребенка диагностирует врач, он же назначает лечение. В большинстве случаев при исключении источника непереносимости, бывает достаточно общепризнанных мероприятий:
- Нормализация режима дня с регулярной сменой активности и отдыха;
- Достаточный доступ свежего воздуха – регулярные длительные активные прогулки, частое проветривание помещений;
- Уменьшение сухости воздуха – регулярная влажная уборка, использование увлажнителя воздуха зимой при запущенном на сезон центральном отоплении, когда воздух в жилищах суше, чем в пустыне (это факт, а не фигура речи!), рекомендуется озеленение помещений декоративными не цветущими растениями;
- При обострении кашля рекомендуется прием антигистаминных препаратов, назначенных врачом, а также проведение ингаляций.
Одним из способов устранения аллергии вообще и аллергического кашля в частности служит постепенное «приучение» организма к контакту с малыми дозами аллергена. Это очень перспективный путь, идти по которому следует под руководством опытного медика.
Хорошим укрепляющим средством признан лимоннокислый кальций. Мелко истолченную скорлупу отварного яйца (на кончике ножа) гасят несколькими каплями лимонного сока (кислоты). Это средство можно добавлять в чай, суп, кашу. При регулярном использовании происходит укрепление сосудов, проницаемость капилляров снижается, что уменьшает аллергические реакции.
Профилактические меры
Что такое аллергический кашель, известно многим. Предупредить его легче, чем вылечить:
- ежедневная влажная уборка;
- исключение из меню продуктов, которые могут быть потенциальными аллергенами;
- отсутствие в квартире растений, на которые может быть аллергия;
- если в доме живут домашние животные, нужна тщательная уборка;
- применение бытовой химии, на которую нет аллергии;
- ведение пищевого дневника (чтобы определить пищевой аллерген);
- максимальное освобождение помещения от ковров, мягких игрушек и других «накопителей пыли» (но нельзя, чтобы чистота была стерильной, это вредно для иммунитета, иммунитет должен быть в тонусе).
Так как определить аллергический кашель самостоятельно невозможно, для выявления причины приступов врач проводит комплексную диагностику, и только после этого начать лечение.
Кашель является одной из тяжелых патологий, с которой могут сталкиваться люди любого возраста. Аллергический кашель, симптомы и лечение которого изложены ниже, требуют незамедлительного лечения, поскольку при отсутствии терапии идет прогрессирование патологических состояний.
Как отличить аллергический кашель от неврологического
Кашель, который начинается при отсутствии физиологических предпосылок к нему, является симптомом расстройства нервной системы. У детей такие симптомы появляются после конфликтной ситуации. С наступлением ночи и в спокойном состоянии данные признаки исчезают. В редких случаях на этом фоне появляется бессонница.
Препараты, обладающие отхаркивающими свойствами, и антибиотики в данном случае не оказывают положительного влияния. Заболевание лечится с помощью успокаивающих средств (например, Глицином и Пантогамом). Помогают и народные средства, и физиопроцедуры: ванны, специальный расслабляющий массаж и др.
Диагностика аллергического кашля
Поведение диагностики и постановка диагноза аллергического кашля предусматривает проведение различных лабораторных и инструментальных исследований, которые позволяют исключить другие патологии и определить степень тяжести существующей. Среди методов диагностики выделяют:
- Первоначально для постановки диагноза аллергического кашля требуется врачу побеседовать с пациентом, уточнить причину возникновения клинических проявлений, которые может отметить больной, а также степень нарастания клиники.
- Врач проводит внешний осмотр с оценкой состояния слизистой оболочки, на предмет воспалительной реакции, определения размера миндалин, а также осмотр кожных покровов.
Далее приступают к методам лабораторной и инструментальной диагностики, которые включают:
- Определение общего анализа крови. В отличие от кашля, связанного с воспалительным процессом, наблюдается повышение эозинофильного звена.
- Анализ крови на определение иммуноглобулина к определённым видам аллергена. В данном случае анализ может сдаваться на самые высоко вероятные факторы, которые предполагает пациент, или общий анализ на все возможные аллергены. Данный метод диагностики оказывается незаменимым для дальнейшего лечения, ведь именно определение аллергена позволяет начать терапию с ограничения контакта с ним.
- Рентгенография легких. Это обязательный компонент инструментальной диагностики, который используется с целью исключения осложнений и дифференциальной диагностики с воспалительными процессами.
- Оценка функциональных возможностей легочной ткани при помощи спирометрии и пикфлоуметрии. При бронхиальной астме, являющейся причиной аллергического кашля, выявляются определенные изменения.
Причины появления
Известно множество неблагоприятных факторов, вызывающих высыпания на детских ножках.
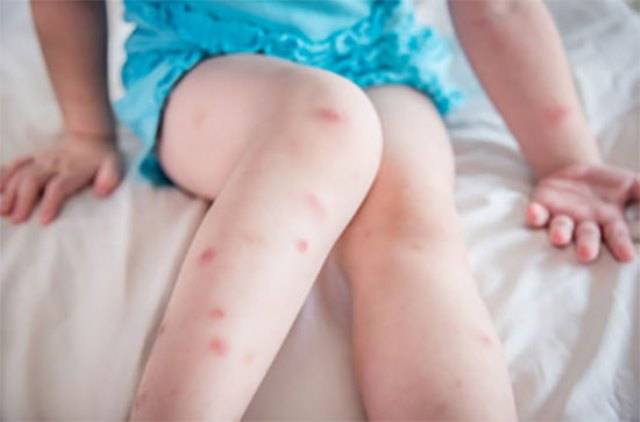
Основные из них:
- Ношение некачественной обуви. Впрочем, бывает так, что самые дорогие кожаные сандалики или шерстяные носочки вызывают зуд, покраснение стоп и пальчиков на ногах.
- Укусы насекомых в теплое время года, когда малыши обуты в открытые сандалики. Мошки, комары, пауки и другие насекомые.
- Продукты жизнедеятельности животных, сами по себе являются аллергенами.
- Синтетические колготы, носочки и другие предметы одежды способны спровоцировать сильную аллергию, особенно на сгибах ножек.
- Пыльца растений.
- Воздействие жары или холода. Например: после купания в слишком горячей воде, между ног у ребенка появляются высыпания. А потница оккупирует сгибы нижних конечностей, проявляясь покраснениями.
- Продукты питания: яйцо, рыба, ягоды красного цвета, шоколад и какао очень часто вызывают диатез на ногах у ребенка, свекла, орехи, цитрусовые, мед.
- Пыль и пылевые клещи, живущие в атмосфере детской комнаты.
- Грибковые заболевания.
- Использование фосфатной бытовой химии. На попе и ногах образуются красные зудящие пятнышки.
- Медикаментозные препараты.
- Генетическая предрасположенность.
- Стрессы.
- Предрасположенность к простудным заболеваниям.
- Низкий иммунитет.
- Неправильный рацион во время грудного вскармливания.
- Неподходящая смесь для кормления грудничков.
- Красная сыпь на ногах появляется у малышей, страдающих инфекционными заболеваниями.
- Опрелости.
- Дерматозы.
- После использования подгузников низкого качества или средств гигиены от сомнительных производителей, образуются красные пятна на ногах у ребенка и на попе. Если своевременно не сменить памперс, у малыша образуется опрелость между ног.
Заметив на ногах своего ребенка шелушащиеся пятна красного цвета, большинство родителей рассматривает два варианта: аллергическая реакция или лишай. Мало кто знает, что подобные признаки, как правило, возникают у детей с генетической предрасположенностью.
Фитотерапия от аллергии

Ванночки и компрессы на основе лекарственных растений помогают побороть зуд, высыпания, жжение и другие кожные проявления. Они помогают устранить только следствие, но никак не воздействуют на причины патологического состояния.
Рецепты от аллергической реакции:
- Отвар на основе ромашки используют в качестве ванночек для купания или примочек. На 1 литр кипятка добавить 4 ст. л. аптечной ромашки, запарить 15 минут. Остудить.
- Отвар череды . На 250 мл кипятка добавить 1 ст. л. Измельченного растения. Настоять 10 минут. Добавлять в жидкость для купания. Череда дает подсушивающий эффект.
- Отвар из соцветий календулы применяют в качестве компресса на пораженные участки кожного покрова. Щепотку цветков запарить в стакане воды, настоять и отфильтровать.
Применение средств народной медицины обязательно обговаривается с доктором. Организм ребенка может отреагировать непредсказуемо – симптомы усилятся, что только усугубит картину заболевания.
Детские высыпания бывают различной природы. В ряде ситуаций лечение не требуется, в других случаях – необходимо принимать лекарства и использовать гормональные препараты
Главное – проявлять внимание к своему ребенку, при малейших кожных проявлениях обращаться к медицинскому специалисту