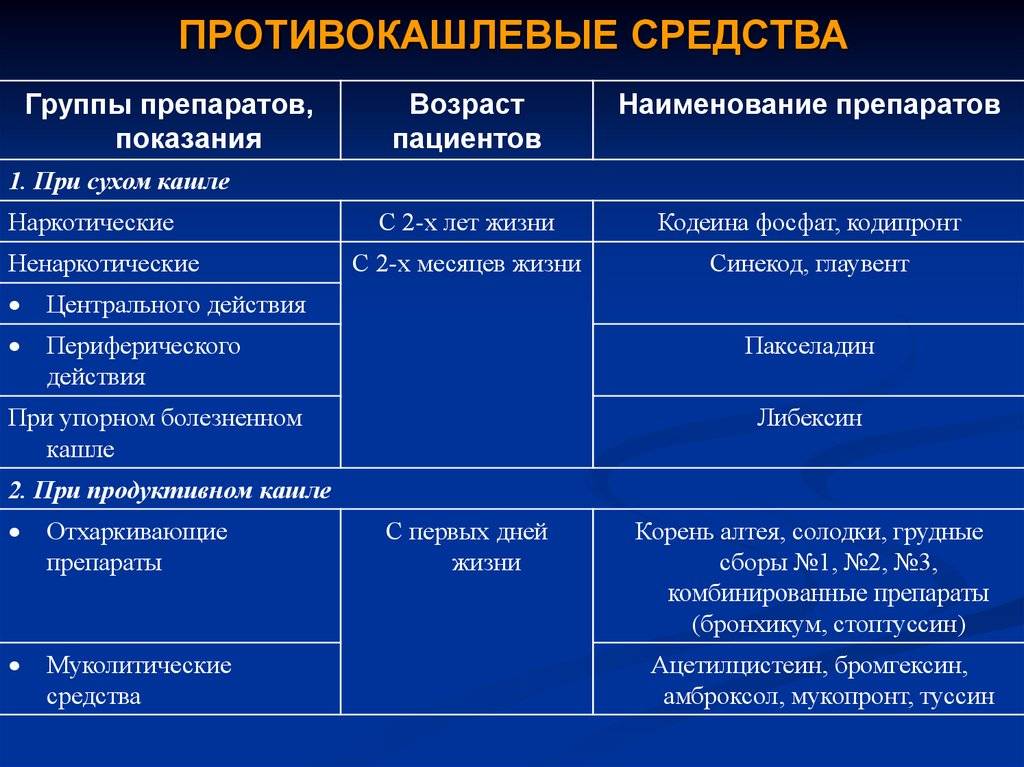
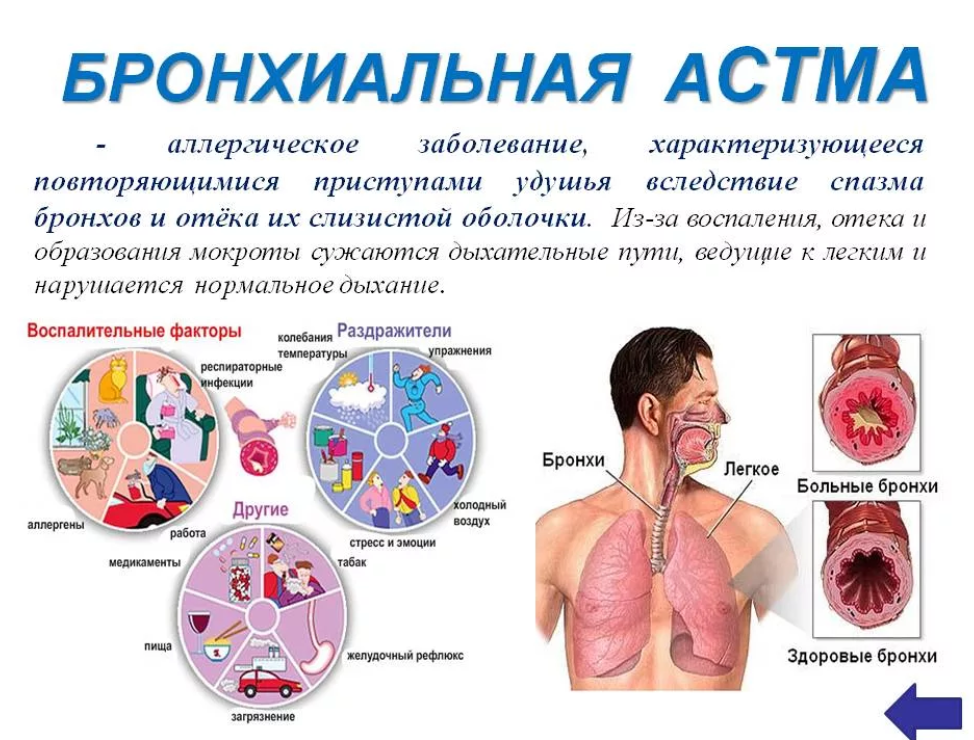
Профилактика
Немаловажными для больных бронхиальной астмой и их близких родственников, а также для часто болеющих простудой и аллергией людей, работников вредного производства и курильщиков являются профилактические мероприятия, куда включается:
1. Полное осознание своего заболевания, знание всей информации о нем, о методах лечения, признаках и симптомах и т. д.
2. Ведение дневника с записыванием всех приступов и признаков, им предшествовавших, а также препаратов, помогших снять удушье.
3. Исключение контакта с аллергенами домашних животных, сигаретного дыма, выхлопных газов.
4. Занятия гимнастикой и плаванием для поддержания хорошей физической формы.
5. Расширение объема легких надуванием воздушных шариков.
6. Регулярное посещение врача.
7. Регулярные моционы на свежем воздухе.
8. Недопущение заболеваний (простуд) верхних дыхательных путей или их своевременное лечение.
9. Неупотребление аллергенных продуктов питания.
10. Проводить закаливающие процедуры (каждое утро и вечером): контрастный душ и обливание холодной водой, которые способствуют расширению бронхов, снимают отеки, нормализуют дыхательный процесс. Посещать сауну.
11. Полезны ежедневные массирования лица, ушей и грудной клетки способом легкого поглаживания и похлопывания. Растирание подошв яблочным уксусом или лимонным соком.
12. Много гулять на свежем воздухе, ходить босиком.
13. Под наблюдением врача устраивать «голодные» дни, способствующие лечению дыхательных путей.
14. Стараться не принимать антибиотики «бездумно», занимаясь самолечением.

Закаливающие процедуры – профилактика бронхиальной астмы
Астма при беременности
Особо надо обратить внимание на астму при беременности. Если женщина, страдающая бронхиальной астмой, беременна, то ее постоянно должен наблюдать терапевт женской консультации. Если беременная женщина простужается, доктор в качестве профилактического средства должен сразу же назначать бронхолитики
А если случаются приступы (обострения астмы), надо ложиться в больницу и проходить квалифицированное лечение. Надо сказать, что беременность и астма – вполне совместимые понятия при сегодняшнем уровне медицинской науки.
Женщине, носящей ребенка, надо всеми силами стараться не допускать астматические приступы, чтобы как можно меньше употреблять лекарственных препаратов. Для этого, прежде всего, надо избавить себя от контактов с аллергенами, делать частые влажные уборки квартиры, избавляясь от домашней пыли. Надо правильно, витаминно питаться, а лучше соблюдать диету для астматиков, о которой писалось выше. Обязательно исключить из рациона питания цитрусовые, орехи и яйца. Эти меры позволят благополучно выносить плод, разродиться здоровым ребенком.
Вместо лекарств стоит ввести в свой ежедневный рацион чаи и отвары из лекарственных трав, о которых будет сказано ниже. Лечебные сборы прочистят бронхи, снимут спазмы, позволят мокроте легко отходить и предотвратят начинающиеся приступы. Если же приступ начинается, рекомендуется выпить что-нибудь горячее, поставить горчичники или банки. Для успокоения нервной системы можно пить димедрол, противоаллергенный диазолин, супрастин, валериану, пустырник и другие «легкие» лекарства.
Диагностика бронхита курильщика
Поставить диагноз бронхита курильщика несложно. В диагностике ориентируются на жалобы пациента (а именно на превалирование кашля в клинической картине), детали анамнеза (истории) развития патологии, результаты дополнительных методов исследования.
Изучая анамнез, врач уточняет такие детали, как:
- на протяжение какого периода курит пациент;
- сколько сигарет в день он выкуривает;
- делает ли больной глубокие затяжки;
- наблюдалось ли похожее заболевание у других членов семьи;
- влияют ли на организм пациента другие факторы, способные вызвать развитие респираторных патологий.
Физикальное обследование информативно на более поздних этапах развития описываемого заболевания. Выявляется следующее:
- при общем осмотре – общее состояние пациента удовлетворительное, кожные покровы и видимые слизистые оболочки бледно-розовые. Длительный стаж курения у пациента могут выдавать желтый цвет пальцев и зубов – это наблюдается преимущественно в случаях, если больной курит сигареты отечественного производителя;
- при местном осмотре – в целом без особенностей, но на поздних стадиях развития патологии грудная клетка может быть деформирована;
- при пальпации (прощупывании) – может быть усилено голосовое дрожание (сотрясение грудной стенки при фонации пациента, которое врач ощущает, положив ладони на грудную клетку больного);
- при перкуссии (простукивании) – в целом без особенностей, но на поздних стадиях возможно возникновение тупого звука при перкуссии;
- при аускультации (прослушивании фонендоскопом) – при прогрессировании патологии выслушивается жесткое везикулярное дыхание, а в период обострения – множественные сухие и влажные хрипы.
Из инструментальных методов исследования в диагностике бронхита курильщика используются:
- бронхоскопия – в просвет бронхиального дерева вводят бронхоскоп (эндоскопическое оборудование), осматривают их изнутри. При бронхите курильщик отмечают невыраженные признаки воспаления в виде покраснения и отечности, скопление мокроты;
- бронхография – под общим обезболиванием (наркозом) пациенту вводят в бронхиальное дерево контрастное вещество, делают рентгенологические снимки. У пациентов с давним бронхитом курильщика может возникать деформация бронхов;
- рентгенологическое исследование органов грудной клетки – при длительно текущей патологии на рентгенологических снимках выявляются косвенные признаки бронхита курильщика в виде эмфиземы легких и их прорастания соединительной тканью;
- спирометрия – пациент делает серию вдохов и выдохов, а также задерживает дыхание, при этом измеряют объем задействованного воздуха, по результатам обследования делают выводы про степень дыхательной недостаточности.
Из лабораторных методов исследования в диагностике бронхита курильщика привлекаются:
- общий анализ крови – отмечается несущественное, но стойкое повышение количества лейкоцитов (лейкоцитоз) и СОЭ (скорости оседания эритроцитов);
- определение газового состава крови – при длительно наблюдающейся патологии отмечается уменьшение количества кислорода в крови и увеличение количества углекислого газа;
- бактериоскопическое исследование – под микроскопом изучают мокроту, оценивают ее характеристики (структуру), идентифицируют возбудителя, который мог присоединиться;
- бактериологическое исследование – делают посев мокроты на питательные среды, ожидают рост колоний, по ним определяют присоединившуюся микрофлору. С помощью этого метода также выявляют чувствительность возбудителя к антибактериальным препаратам – для этого посевы делают на питательные средства с антибиотиками.
Как избавиться от кашля курильщика
В первую очередь необходимо отказаться от смертельно опасной привычки. Сделать это тяжело, но возможно. Главное — правильно мотивировать себя и собрать волю в кулак.
Медикаментозное лечение
Любые терапевтические действия нужно начинать после обследования. Врач должен уточнить урон, нанесенный сигаретами и назначить качественное, эффективное лечение. Иногда для восстановления клеток эпителия достаточно простого приема витаминных комплексов.
Чем лечить повреждения, вызванные никотином:
- Таблетки от кашля применяются в период перехода от сухих спазмов к отхождению мокроты. В это время нужно постараться сберечь целостность сосудов.
- Отхаркивающие препараты эффективны при активном выделении слизи из легких. Обычно применяются сиропы, разжижающие мокроты.
- Поддерживающие, иммуномодулирующие комплексы помогают ускорить реабилитацию после отказа от курения.
При определенных условиях (наличие патогенной микрофлоры в анализе слизи) врачи рекомендуют пропить курс антибиотиков.

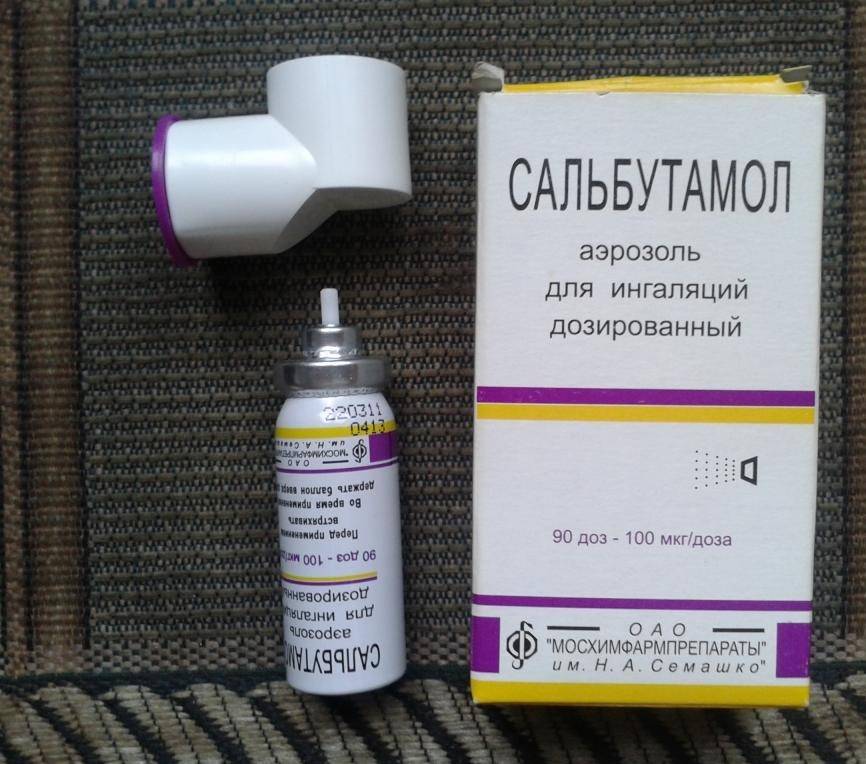
К наиболее популярным сиропам, микстурам от кашля курильщика можно отнести «Лазолван», «Мукалтин», «Бронхолитин», «Гербион», «Эриспирус» и другие. Эти растворы эффективно снимают спазмы, уменьшают вязкость мокроты, облегчают симптомы бронхита. Не менее результативно лечение ингаляциями. В аптеке продаются специальные капсулы, применяющиеся в небулайзерах. Обычно используется фенотерол и бромид ипратропия («Сальбутамол», «Беродуал»).
Терапия народными средствами
Лечение кашля курильщика разрешено проводить в домашних условиях. При этом, многие специалисты советуют усилить действие классической медицины природными компонентами. Существует множество рецептов, основанных на полезных свойствах различных растений. Чаще всего в сети встречается описание отвара из мяты и веточек малины. Такой раствор усиливает отхождение мокроты и облегчает дыхание.
При желании можно изготовить и эффективный сироп от кашля в домашних условиях. Используя народные средства, легко сделать микстуру, которая уменьшит вязкость слизи и улучшит состояние эпителия. В отзывах нередко упоминается о сборах трав, включающих корень солодки, душицу, одуванчик, алтей, чабрец. Эти компоненты заливаются кипятком, и полученный раствор настаивается в темном месте в течение нескольких дней.
Также нужно упомянуть о таком природном антисептике, как мед. Это народное средство облегчает лечение любого заболевания горла, гортани, легких. Природное лекарство обладает противовоспалительным свойством. Для терапии кашля курильщика лучше разбавлять натуральный компонент в стакане теплого молока. Для ускорения отхождения слизи в напиток можно добавить чайную ложку сливочного масла.
Курение сигарет и кальяна при бронхите: последствия во время лечения обструктивной формы, влияние на бронхи
- 1 Можно ли курить при бронхите
- 2 Последствия курения при бронхите
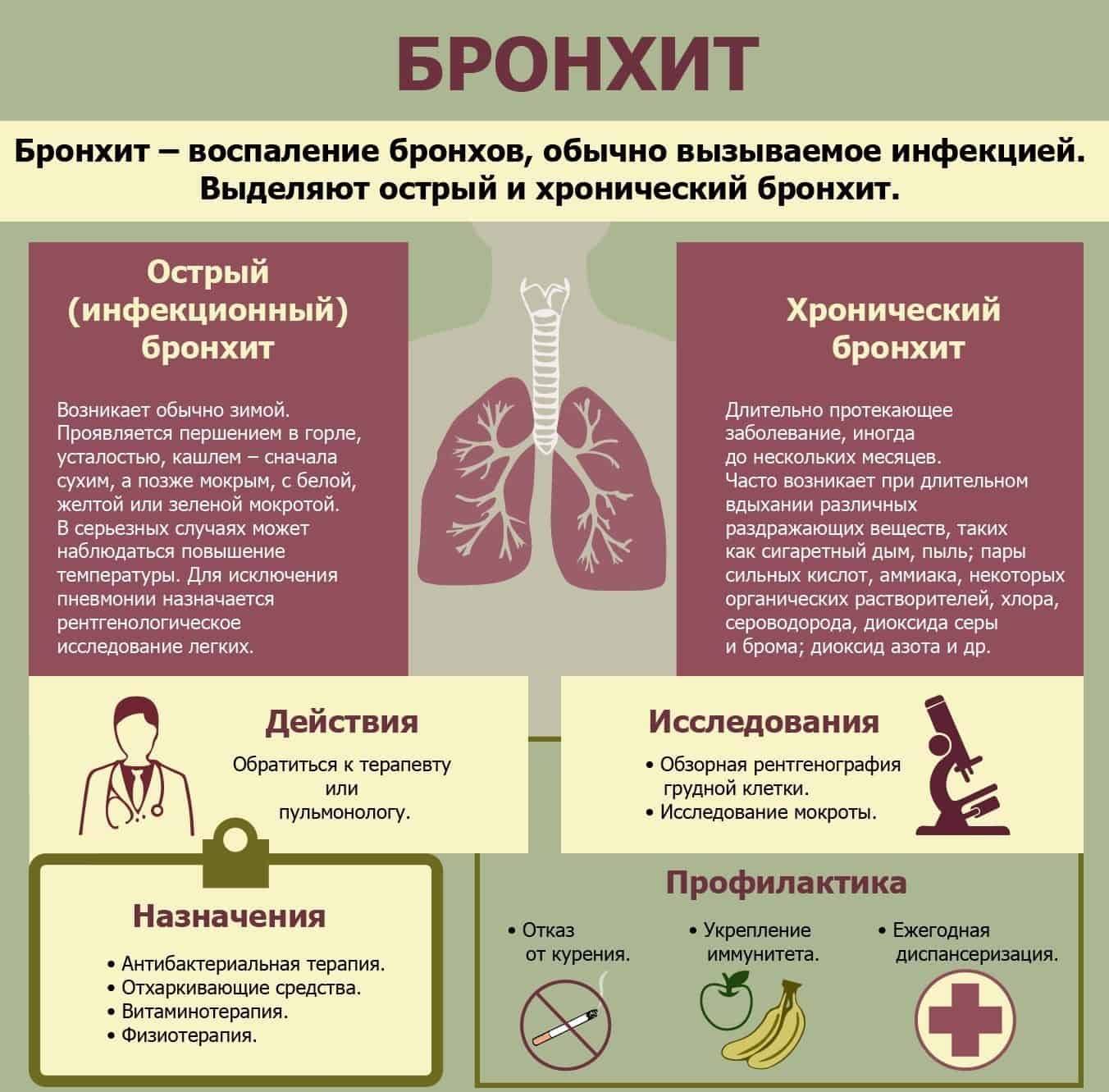
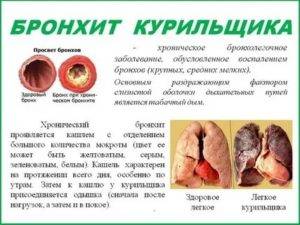
Бронхит – заболевание, выраженное воспалением нижних органов дыхательной системы.
В большей степени поражаются бронхи – сеть трубок в легких, проводящая воздух. Воспаление провоцирует их отек, затрудняя дыхание.
Курение при бронхите способно спровоцировать значительное ухудшение состояния организма, переход заболевания в хроническую форму, развитие пневмонии, гнойного бронхита, астмы.
Курение при бронхите чревато опасными осложнениями
Можно ли курить при бронхите
Бронхит является сопутствующим заболеванием при ОРВИ и простуде, аллергии. Имеет две формы – острую и хроническую. Основной симптом заболевания – кашель.
Воспаление тканей бронхов стимулирует выделение мокроты, которая скапливается, затрудняя дыхание. Больной в этом случае ощущает недостаток кислорода.
В этих условиях курение при бронхите усугубляет всю симптоматику, препятствуя выздоровлению больного.
Во время болезни общее состояние иммунитета курящего пациента ухудшается, мокрота, скапливающаяся в легких, становится благодатной почвой для развития бактерий.
Яды, содержащиеся в продуктах горения сигареты, оседают на стенках капилляров, разрушая их и усугубляя проблемы с защитной функцией организма, стимулируя воспаление. Эти факторы увеличивают интенсивность кашля.
Возникновение болезнетворных бактерий способно вызвать воспаление легких, как последствие обструктивного бронхита.
Курение при бронхите вызывает следующие недомогания:
- повышение температуры;
- снижение тонуса дыхательных мышц;
- боль в суставах;
- головная боль;
- трудности с откашливанием – мокрота становится гуще, что затрудняет ее выход;
- усиление интенсивности кашля, что приводит к болевым симптомам в груди;
- повышенное потоотделение;
- ослабление функций сердечной мышцы.
Употребление табачных изделий во время болезни стимулирует переход от легкой начальной стадии (как один из симптомов ОРВИ) до тяжелой формы. Период болезни более трех месяцев говорит о переходе болезни в хроническую. Для этой формы характерны: кашель с отдышкой, озноб и изменение цвета мокроты до желтого или коричневато-зеленого.
https://www.youtube.com/watch?v=uVhIicW92Fo
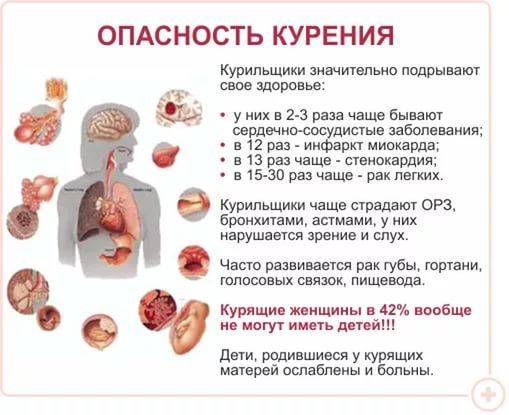
Курильщики в четыре раза чаще заболевают хронической формой бронхита. Влияние табака на развитие болезни оказывается даже в том случае, если выкуривать небольшое количество сигарет. Длительное нахождение табачного изделия во рту, курение сигарет без фильтра, чрезмерно глубокие затяжки – все это усиливает приступы кашля.
Для уменьшения проявления симптомов требуется отказаться от всех видов курения. Запрещается употреблять табак, курить кальян при бронхите, а также электронные сигареты и испарители. Лечение от воспалительного процесса в бронхах назначается специалистом. В его основе – постельный режим, увеличение потребления жидкости, антибиотики и кортикостероиды.
Небулайзер для ингаляций
Для облегчения кашля и других симптомов используют небулайзер для ингаляций. В аппарат помещается раствор лекарственных средств, которые испаряются, и этот пар вдыхается больным. Эти ингаляции облегчают симптомы, связанные с болью в горле и недостатком воздуха, одышкой.
Для выхода мокроты применяются пластыри и горчичники. Их разогревающий эффект помогает отхождению слизи при откашливании. Самостоятельно лечить симптомы не рекомендуется.
Особенности кашля курильщика
Кашель у курильщика возникает в результате нарушения функционирования реснитчатого эпителия бронхов и усиления вязкости бронхиального секрета. Выделяющаяся при этом мокрота является своего рода защитным механизмом, посредством которого из организма выводятся ядовитые смолы и вредные вещества, входящие в состав сигаретного дыма. Кашель у курильщика может быть и сухим, и сильным.
У курильщиков альвеолы легких постоянно раздражаются ядовитыми веществами, в результате чего образуется очень вязкая слизь. В этом случае реснички эпителия оказываются неспособными очистить поверхность легких, и поэтому возникает кашель. Приступы также появляются при резком вдохе, зевании и смехе. После физической активности кашель усиливается.
Даже после отказа от сигарет человек кашляет еще несколько месяцев. Это процесс очищения бронхов и легких от вредных соединений и смол табачного дыма. Кашель у курильщиков не сопровождается повышением температуры, заложенностью носа или головной болью, т.е. он не имеет ничего общего с простудными заболеваниями. С течением дня этот симптом ослабевает.
Большинство курильщиков не беспокоит подобный результат их вредной привычки. В основном кашель у курильщиков важный с выделением мокроты. Выделяемая слизь бывает бесцветной либо имеет сероватый или зеленоватый оттенок. Но если продолжать курить, не принимая никаких мер, этот симптом переходит в хронический бронхит. Постепенно выделение слизи увеличивается, закупориваются мелкие бронхиальные отростки, а в глубоких слоях бронхиальных стенок происходят склеротические изменения.
Все эти патологические процессы приводят к деструкции бронхов. Дыхательная система курильщика уже не способна полноценно функционировать, что провоцируют пищеварительные нарушения и сбои в системе кровообращения. Сосуды головного мозга закупориваются в результате недостаточного поступления кислорода и питательных веществ.
Нередко у курильщиков развиваются инфекционные заболевания дыхательных путей. Хроническое воспаление может перейти в злокачественный процесс, приводя к раку легких. Эта онкологическая патология возникает у курящих в 25 раз чаще, чем у тех, кто не курит. Поэтому нужно своевременно принять меры для восстановления функционирования бронхолегочной системы.
Как возникает заболевание, клиническая картина
Болезнь относится к бронхолегочным заболеваниям хронического типа, при котором в следствие постоянного раздражения слизистых возникают воспаления и обструктивные изменения.
Раздражителем служит табачный дым, точнее вредные компоненты, выделяющиеся при горении сигареты:
- формальдегид;
- синильная кислота;
- никотин;
- смолы;
- альдегиды;
- кетоны.
И это далеко не полный список токсинов, которые вдыхаются при курении. Газообразные составляющие раздражают слизистые бронхов, а твердые оседают на их стенках и внутри альвеол. К тому же температура табачного дыма, которая достигает 60°С обжигает слизистые дыхательного тракта.
Какие изменения происходят при вдыхании табачного дыма:
- падает дренажная функция бронхов;
- усиливается вязкость слизи;
- появляется застой слизи или мукостаз;
- снижается двигательная активность ресничек эпителия.
https://youtube.com/watch?v=AOSzJI5U-FY
Все это приводит к хроническому воспалению, вследствие которого происходят необратимые изменения в бронхиальном эпителии.
Симптомы и стадии заболевания
Хронический бронхит развивается постепенно и проявляет свои первые симптомы по истечении 15 лет никотиновой зависимости, более серьезные осложнения возникают после 25 лет курения, но это ориентировочные цифры, так как на развитие болезни влияют и другие факторы, которые ускоряют течение:
- количество выкуриваемых ежедневно сигарет;
- возрастная принадлежность пациента;
- экологическая обстановка (плохая экология сама по себе –причина бронхита);
- влияние вредного производства связанного с вдыхание дыма, вредных паров и химических элементов;
- состояние общего иммунитета;
- неполноценное питание.
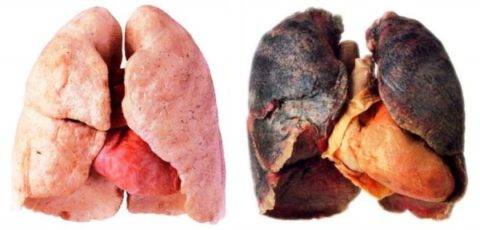
На фото легкие здорового человека и курильщика со стажем.
Таблица №1. Стадии заболевания и симптомы:
| Стадия | Симптомы |
|
|
Характеризуется появлением утреннего кашля. При чем этот симптом может пропадать и снова появляться. Его сопровождает выделение мокроты. Она имеет вязкую структуру нередко желтоватого цвета. Постепенно присоединяется отдышка при физической нагрузке средней интенсивности. Простудные и респираторные заболевания длятся дольше обычного, сопровождаясь приступами сильного кашля. |
|
|
При второй стадии постепенно наступают морфологические изменения и к симптомам первой стадии добавляется:
|
|
|
Признаки бронхита курильщика на третьей стадии:
Все эти симптомы говорят о начале хронической обструктивной болезни легких – тяжелого заболевания. ХОБЛ – нарушение проходимости легких. |
Запущенный бронхит курильщика приводит к дыхательной недостаточности, а на этом фоне могут развиваться серьезные заболевания:
- сердечная недостаточность;
- артериальная гипертензия;
- бронхопневмония;
- пневмосклероз;
- эмфизема.
Как отличить никотиновый бронхит от более серьезного заболевания
К сожалению, симптомы бронхита курильщика очень похожи на другие серьезные заболевания, например, рак легких и хроническую обструктивную болезнь легких. Во всех случаях основным симптомом будет кашель похожий на «кашель курильщика».
Поэтому утверждать без должного обследования, что имеет место быть бронхит курильщика, а не другое заболевание не целесообразно. При появлении симптома стойкого кашля необходимо обратиться за консультацией к пульмонологу. Врач, на основании проведенного обследования поставит диагноз и назначит терапию.
Тревожные симптомы, которые отличают никотиновый бронхит от более серьезных заболеваний:
- Кашель с примесью крови. Даже если этот симптом наблюдался единожды необходима срочная консультация врача. В 10% случаев это симптом рака легких.
- Охриплость голоса без причины на протяжении нескольких дней и не связанная с другими видимыми заболеваниями (простуда, ангина).
- Затрудненное дыхание возникает при различных патологиях и особенно является первым симптомом рака легких.
- Беспричинная потеря веса.
- Боль в области легких и спины.
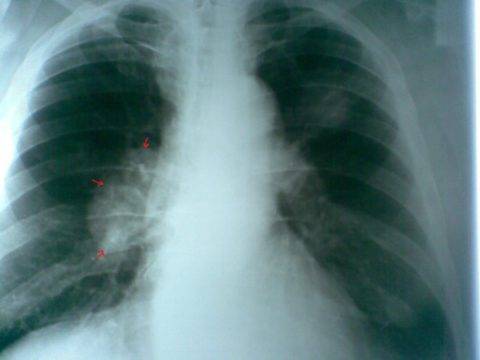
На фото рентген пациента с заболеванием рака легких.
Кашель курильщика – свидетельство бронхита
При возникновении первых симптомов воспалительного процесса в бронхах следует отказаться от пагубной привычки, а также немедленно назначить восстановительную терапию. В ином случае патогенный процесс принимает хронический характер, что может привести к:
- Развитию обструктивного заболевания легких, носящего хронический характер.
- Воспалительно-обструктивным поражениям бронхов.
- Появлению бронхиальной астмы как следствия хронического бронхита курящего.
- Развитию эмфиземы легких.

При продолжительном увлечении сигаретами появляется надсадный и болезненный, изнуряющий кашель у курильщика.
Это прямое свидетельства серьезного воспалительного процесса в бронхах. Явными признаками становятся еще и:
Появившиеся приступы кашля из-за курения, которые преследуют человека не только по утрам, но и на протяжении всего дня. И если в самом начале курильщик может не обратить на новые признаки внимания, то со временем игнорировать факт приступов становится все тяжелее. Большое количество мокроты. Она может быть различного цвета – от зеленовато-желтого или темно-коричневого цвета – много будет зависеть от срока курения. Может появиться и кашель с кровью у курильщика, что вообще становится опасным явлением и может свидетельствовать о патологических изменениях в дыхательной системе. Появившаяся сильнейшая одышка
Она становится олицетворением кислородной недостаточности и доказательством того, что бронхи перестают справляться со своей важной функцией. У курящего постепенно проявляется кислородное голодание – сначала только во время физической активности, а после и в состоянии покоя
Даже простая прогулка может стать причиной появления одышки и необходимости в частых и длительных остановках. Частые простудные заболевания. Они преследуют человека на протяжении всего года, а не только во время обострения респираторных заболеваний. Часто достаточно простого ветерка, чтобы вызвать насморк, боль в горле, сипение, ангины.
Мокрый и сухой кашель после курения становится причиной развития гипоксии, когда бронхи уже не выполняют своих функций, не справляются с этой же задачей и легкие. Органы дыхания у курящего человека работают на пределе возможностей. Это связано с развитием патологий и необратимыми изменениями, которые приводят к гибели клеток. Первыми от гипоксии – недостатка кислорода – пострадают головной мозг и сердце.
Нередко на приеме врача можно услышать жалобы на то, что после отказа от курения, кашель не проходит. Восстановление слизистой оболочки не происходит мгновенно. Обычно время реабилитации напрямую зависит от тяжести нанесенных травм, интоксикации дыхательной системы. Полностью избавиться от бронхита за несколько дней или недель невозможно.
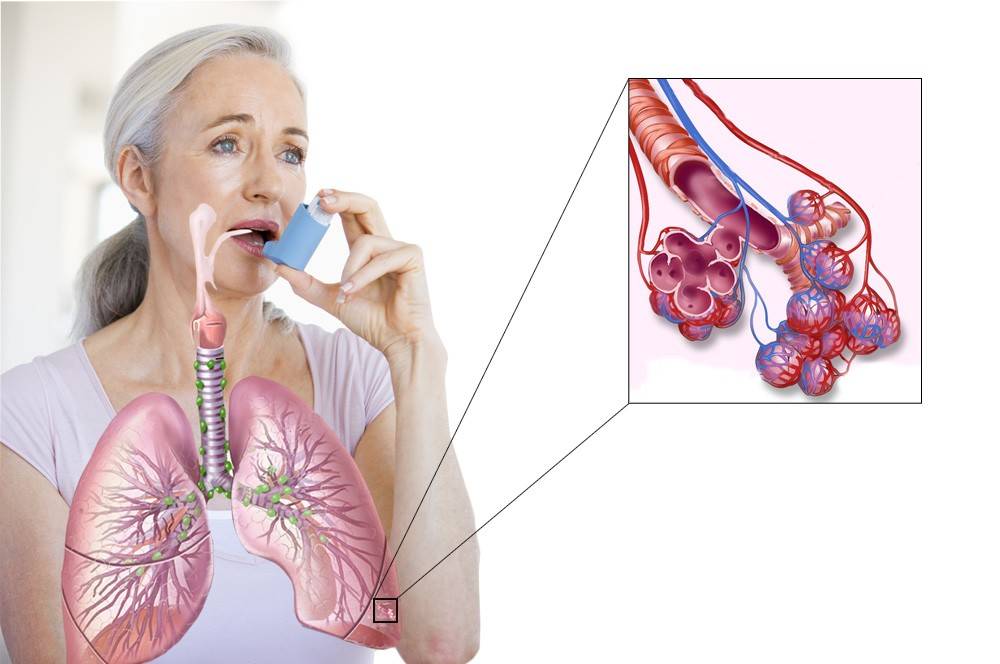
Как и чем лечить сухой кашель при астме?
Важно! При возникновении характерной симптоматики пациенту важно своевременно начать лечиться. Бывают ситуации, когда при раннем исключении контакта с аллергеном удается предотвратить прогрессирование локального воспаления в бронхах, что позволит достичь длительной ремиссии болезни.
Для обозначения описанной ситуации иногда используется неофициальный термин «астма без кашля»
Гиперчувствительность слизистой оболочки сохраняется, но благодаря отсутствию постоянного триггера пациент не ощущает дискомфорта или других признаков патологии
Для обозначения описанной ситуации иногда используется неофициальный термин «астма без кашля». Гиперчувствительность слизистой оболочки сохраняется, но благодаря отсутствию постоянного триггера пациент не ощущает дискомфорта или других признаков патологии.
Терапия заболевания базируется на применении специализированных медикаментов, которые влияют на ключевые точки патогенеза заболевания. Для усиления эффекта от препаратов используются немедикаментозные методики.
Медикаментозное лечение — эффективные препараты для лечения астмы и кашля
Подбор средства от кашля при астме проводится исключительно врачом. Доктор оценивает тяжесть состояния больного и назначает соответствующие лекарства.
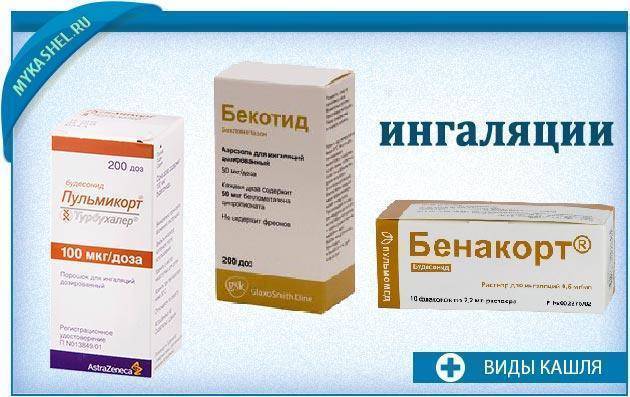
Список используемых групп медикаментов при астме:
- Ингаляционные глюкокортикостероиды (ГКС). Указанные средства позволяют избавляться от симптомов заболевания и контролировать его течение. Однако препараты для ингаляций, используемые на протяжении длительного времени вызывают ряд побочных эффектов. Примеры лекарств — Пульмикорт, Бенакорт, Бекотид;
- β2-адреномиметики. Сальбутамол (Вентолин) в виде спрея снимает приступ астматического кашля за счет расслабления мускулатуры бронхов. Вдыхать средства указанной группы нужно эпизодически. Они оказывают кратковременный эффект;
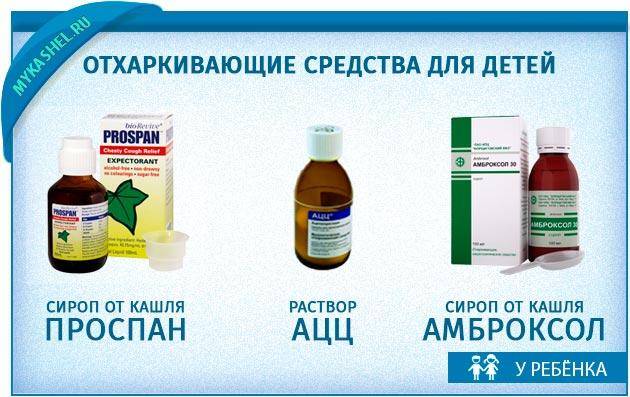
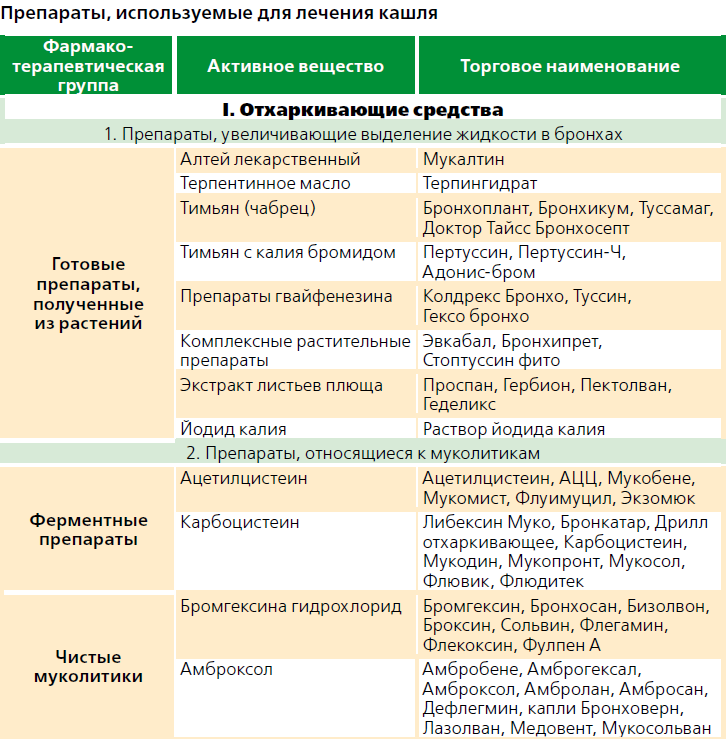
- Отхаркивающие сиропы и таблетки (сироп Гербион, Амброксол, Геделикс). Препараты используются для разжижения мокроты с целью очистки бронхов от слизи.

При необходимости дополнительно назначаются противовоспалительные, антигистаминные медикаменты. Прием антибиотиков оправдан только при присоединении бактериальной флоры
Терапия женщин во время беременности требует особой осторожности для предотвращения негативного воздействия на плод
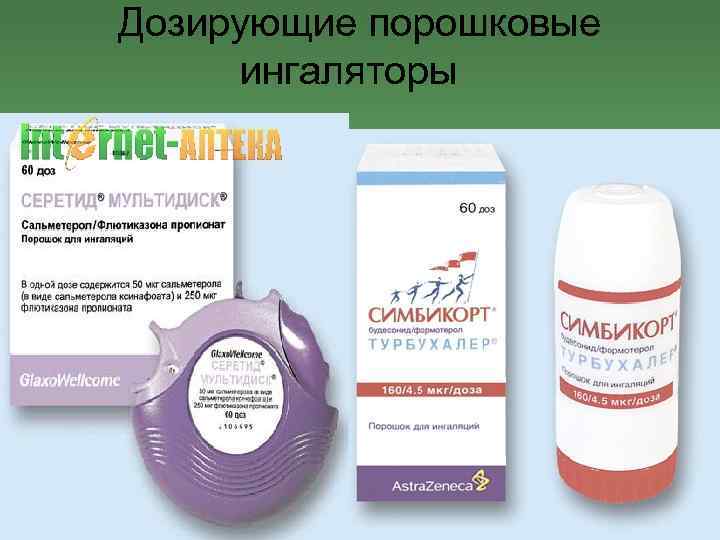
Ингаляционные ГКС вводятся в организм с помощью небулайзера. Указанный аппарат обеспечивает локальное воздействие на дыхательные пути пациента предотвращая системное влияние на организм. Специальные ингаляторы можно приобрести в аптеках.
Немедикаментозное лечение
Немедикаментозное лечение бронхиальной астмы направлено на продление периода ремиссии. Соответствующие процедуры используются после относительной стабилизации состояния пациента, когда отсутствует риск резкого прогрессирования заболевания.
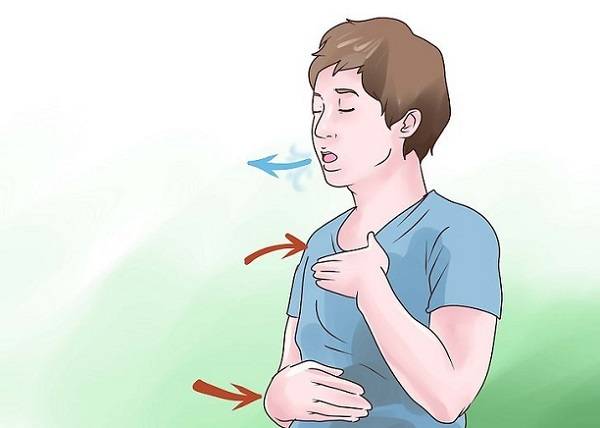
Хорошую эффективность демонстрируют варианты лечебного дыхания. Для устранения кашля и других симптомов астмы применяются методики по Бутейко и Papworth. Оба способа работают по схожему принципу. Суть лечения заключается в контроле собственного дыхания. Пациенту с помощью определенных упражнений предлагают намеренно уменьшать глубину вдоха.
За счет этого достигается снижение гипервентиляции альвеолярной ткани с увеличением концентрации углекислого газа в крови. Результат – уменьшение отека слизистой оболочки бронхов, расслабление мышечных волокон, расширение просвета дыхательных путей.
Кроме дыхательных техник, расслабление бронхиальной мускулатуры с восстановлением нормального пассажа воздуха достигается с помощью лечебного массажа и физкультуры. Главное – предварительная консультация с врачом для разработки индивидуального плана упражнений.

Хорошие терапевтические результаты в период ремиссии демонстрирует спелео- и галотерапия. Целебный эффект указанных методик базируется на пребывании больного в условиях особенного микроклимата карстовых и солевых пещер соответственно. Воздух, который образуется в описанных условиях, благоприятно воздействует на дыхательную систему, предотвращая прогрессирование патологии. Доказано, что спелео- и галотерапия продлевают период ремиссии.