Причины
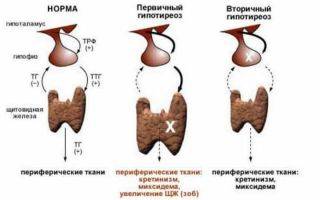
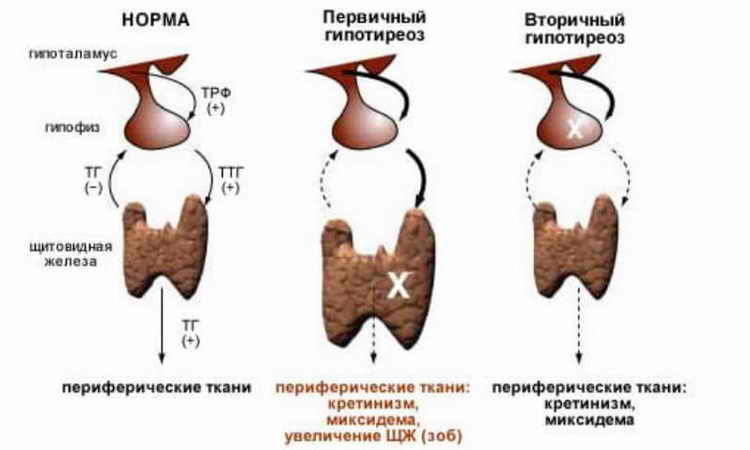
Первичный гипотиреоз
На долю данного вида нарушения приходится более 90 % всех случаев. Данный тип характеризует снижение уровня гормонов в связи с поражением самого органа, либо же недостаточными функциональными возможностями.
Что вызывает:
- воспаление щитовидной железы аутоиммунного характера;
- хирургическое удаление всего органа или части его;
- врожденные аномалии развития;
- осложнение после перенесенных инфекционных заболеваний;
- как последствие лечения радиоактивным йодом при онкологии;
- нарушение, вызванное поступлением в организм тиреотропных токсинов;
- врожденное заболевание щитовидной железы;
- дефицит, либо же наоборот – очень высокое содержание йода в организме.
Вторичный гипотиреоз
Данный вид нарушения не связан непосредственно с тиреоидным гормоном, который производится щитовидной железой, а возникает по причине нарушения в гипофизе. Данная эндокринная железа расположена в головном мозге и стимулирует выработку тиреотропного гормона. А именно он влияет на нормальную работу щитовидной железы
Потому важно проверять ТТГ при беременности, чтобы избежать подобной патологии
Третичный гипотиреоз
Нарушение происходит от угнетения функции гипоталамуса. Эта часть мозга отвечает за секрецию тиреотропного гормона, а потому также опосредованно влияет на недостаточность йода в организме. Это состояние требует крайне пристального наблюдения еще и по той причине, что может указывать на поражение структур мозга.

Периферический гипотиреоз
Крайне редкое заболевание, которое связано с врожденной невосприимчивостью, либо крайне сниженной чувствительностью тканей организма к тиреоидным гормонам. Этот вид носит генетический характер и составляет очень малый процент среди всех заболеваний. Если женщина является носителей подобного синдрома, то беременность возможна только планированная и под строгим наблюдением со стороны медицинских учреждений.
Наряду с гестационным диабетом, гипотиреоз требует постоянного посещения эндокринолога на протяжении всего периода вынашивания, и, возможно, после родов.
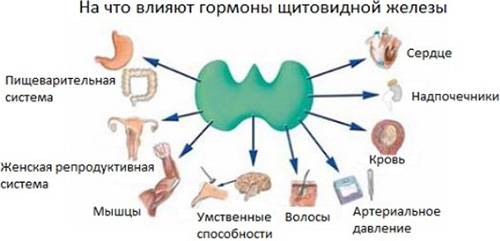
Роль тиреоидных соединений
Гормоны регулируют процесс эмбриогенеза. Они участвуют в дефференцировке костных тканей, образовании и дальнейшем нормальном функционировании кровеносной, дыхательной систем, созревании мозговой структуры, в том числе образовании коры полушарий. За счет тироксина регулируются и осуществляются следующие жизненно важные процессы:
- обмен и усвоение белков и аминокислот;
- синтез витамина А в печени;
- снижение холестерина;
- ускоренное расщепление жиров;
- углеводный обмен;
- синтез ферментов;
- усвоение кальция;
- увеличение численности митохондрий, которые отвечают за клеточную энергию;
- калиево-натриевый обмен;
- ускорение роста;
- рост и развитие головного мозга.
Причины
Гипотиреозом чаще болеют женщины. Снижение содержания тиреоидных гормонов в организме при беременности провоцируют:
- послеродовой или аутоиммунный тиреоидит;
- патологии щитовидной железы;
- врожденный гипотиреоз;
- избыток йода;
- йоддефицитные заболевания.
Беременность при гипотиреозе щитовидной железы практически невозможна. Всего 2% женщин с таким диагнозом способны зачать ребенка.
Причины гипотиреоза
Причин появления гипотиреоза, к сожалению, довольно длинный список. При этом разные виды заболевания могут появляться по разным причинам. Рассмотрим их отдельно.
Первичный гипотиреоз у беременных может быть вызван:
- хроническим (или лимфоматозным) тиреоидитом;
- оперативным лечением щитовидной железы;
- при лечении онкологии щитовидной железы способом облучения радиоактивным йодом;
- травмой железы;
- употреблением препаратов, которые влияют на функционирование щитовидной железы;
- недостаточное количество поступающего йода в организм.

Для вторичного гипотиреоза характерны следующие причины:
- появление опухоли гипофиза или гипоталамуса;
- травма мозга;
- кровоизлияние в гипофиз;
- оперативное вмешательство в мозг или облучение органа.
При беременности спектр возможных причин расширяется. В таком случае возможно также:
- увеличение особого белкового вещества в крови под воздействием увеличенного количества эстрогенов;
- во время беременности многие системы в женском организме перестраиваются на другой ритм работы. Очень сильно может выделиться работа гипофиза – он выделяет очень много тропного гормона, стимулирующего ускорение работы щитовидки;
- в период беременности появляется еще один орган, выделяющий вещества в организм – плацента образует гонадотропин, который оказывает повышенную стимуляцию работы щитовидки. По этой причине гипофиз снижает выработку собственного гормона для щитовидки, так как он становится не нужен. В результате в конце беременности плацента прекращает выработку гонадотропина, а гипофиз может не возобновить свою деятельность, что и послужит причиной послеродовой патологии.
в период вынашивания ребенка, объем йода в организме женщины, попадающий вместе с водой и пищей, расходуется быстрее
Поэтому важно употреблять дополнительное количество вещества, чтобы дефицит не стал причиной гипотиреоза
Какова бы ни была причина появления этого серьезного заболевания, следует проходить лечебную терапию под наблюдением специалиста
Особенно важно поддерживать здоровье в период беременности
Причины появления
Недостаточное поступление гормонов щитовидной железы в кровь вызывают несколько групп факторов.
Первичный
При этой форме гипотиреоза поражается сама щитовидная железа. У взрослых пациентов наиболее распространенной причиной является аутоиммунное воспаление (тиреодит)
Важно, что симптомы снижения выработки гормонов проявляются спустя годы или десятки лет после его развития. Особенно подвержены гипотиреозу женщины в климактерическом периоде на фоне снижения образования эстрогенов
Также патология может быть вызвана:
- удалением органа (частичное или полное);
- лечение радиоактивным йодом, цитостатиками;
- недостатком йода в продуктах питания и воде, особенно при повышенной потребности (беременные, кормящие).
А здесь подробнее о диффузно-токсическом зобе.
Центральный
Появляется при нарушении контроля за работой щитовидной железы гипофизом и гипоталамусом. Гипотиреоз выявляют при:
- опухолях головного мозга (особенно микроаденомах гипофиза);
- операциях;
- черепно-мозговых травмах;
- лучевой терапии;
- внутричерепном кровоизлиянии.
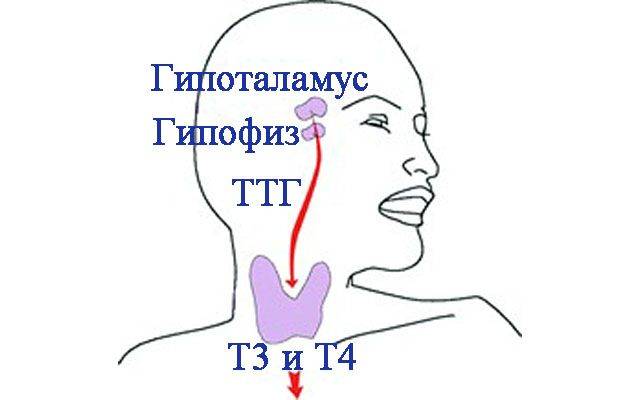
Периферический
Щитовидная железа может вырабатывать гормоны в достаточном количестве, но из-за инфекционных, аутоиммунных нарушений клетки чувствительных тканей (сердце, головной мозг, пищеварительная и половая система, кожа) перестают на них реагировать. Возникает тканевая (периферическая) устойчивость.
При беременности
Дефицит гормонов может быть скрытым и проявиться только в период беременности из-за повышенной потребности в йоде. Чаще всего он развивается у пациенток с нехваткой микроэлемента в пище и воде (эндемический зоб).
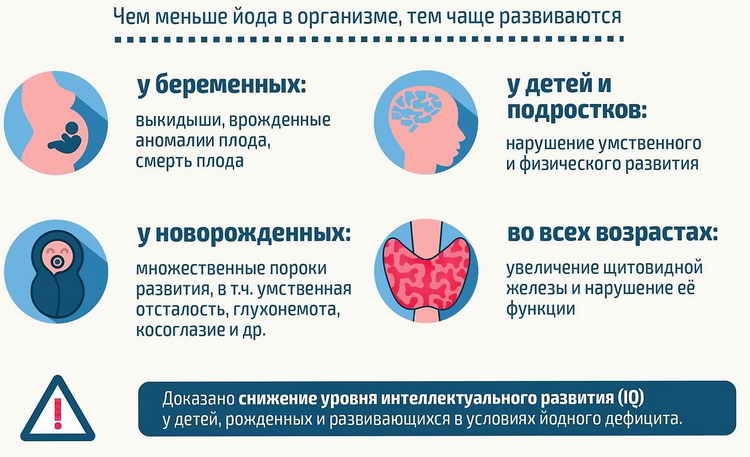
Гипотиреоз бывает временным (транзиторным), тогда гормональный фон восстанавливается после родов или сохраняется в дальнейшем при хроническом течении. Беременность протекает нередко с угрозой выкидыша, а также высокой опасностью умственной отсталости у ребенка, аномалий формирования костной системы.

Послеродовой
На протяжении беременности иммунная система работает в состоянии низкой активности для предупреждения отторжения плода. Если у пациентки до зачатия имелся даже скрытый аутоиммунный тиреоидит, то после родов, когда отмечается резкий всплеск образования антител, происходит обострение болезни.
Вначале в кровь усиленно поступают гормоны (гипертиреоидная фаза), а затем их запасы истощаются, что и проявляется гипотиреозом. Чаще всего его обнаруживают в период с 3 по 6 месяц после родов.

Народная терапия
Важно понимать, что не существует народных методов терапии, способных скорректировать недостаточное производство гормонов в теле женщины. Любое вмешательство в процесс лечения должно быть санкционировано лечащим врачом и происходить под его строжайшим контролем
Лечение йодом, которое является основой всех народных способов лечения проблем со щитовидной железой, может сильно усугубить течение заболевания и вызвать непоправимые последствия. Из безопасных методов можно назвать только употребление в пищу морской капусты.
Среди народных средств, которые можно найти на просторах интернета, стоит назвать два особенно опасных:

- Йод с уксусом (яблочным) – при приеме внутрь может вызвать химический ожог пищевода и спровоцировать ухудшение состояния по причине токсического влияния йода.
- Можжевельник со сливочным маслом – при использовании подобной мази на коже в районе щитовидной железы, возможны непредвиденные последствия.
Опасность гипотиреоза во время беременности: последствия для ребенка
Лучше для будущей мамы как можно раньше узнать о патологии, ведь тогда она сможет обезопасить своего еще не рожденного малыша.
В начале беременности даже у полностью здоровых женщин наблюдается медленное увеличение ТТГ и обусловлено это перестройкой гормонального фона.
Если пациентка знает о гипотиреозе и принимает соответствующий препарат, то ее уровень ТТГ будет оставаться в норме на протяжении всего срока вынашивания.
Тиреоидные гормоны у будущих мам, на фоне гипофункции щитовидки синтезируются в меньшем количестве, и подобное состояние приводит к проблемам в развитии плода, так как в первые несколько недель после зачатия он непосредственно зависит от состояния здоровья матери. Если в организме постоянно не хватает тиреоидных гормонов, то это может серьезно отразиться на развитии нервной системы.
Гестационный гипотиреоз во время вынашивания малыша приводит к тому, что у ребенка появляется врожденная форма гипофункции щитовидки, что впоследствии потребует пожизненного приема гормональных препаратов. В противном случае могут начаться серьезные осложнения, в виде задержки нервно и психического развития.
Выявить врожденный гипотиреоз у младенца можно уже на пятые сутки после рождения. У младенца берут специфический анализ крови из пятки, который позволяет подтвердить или опровергнуть наличие данной патологии.

На протяжении всей беременности женщине с гипотиреозом рекомендуют восполнять недостаток гормонов при помощи специальных лекарств
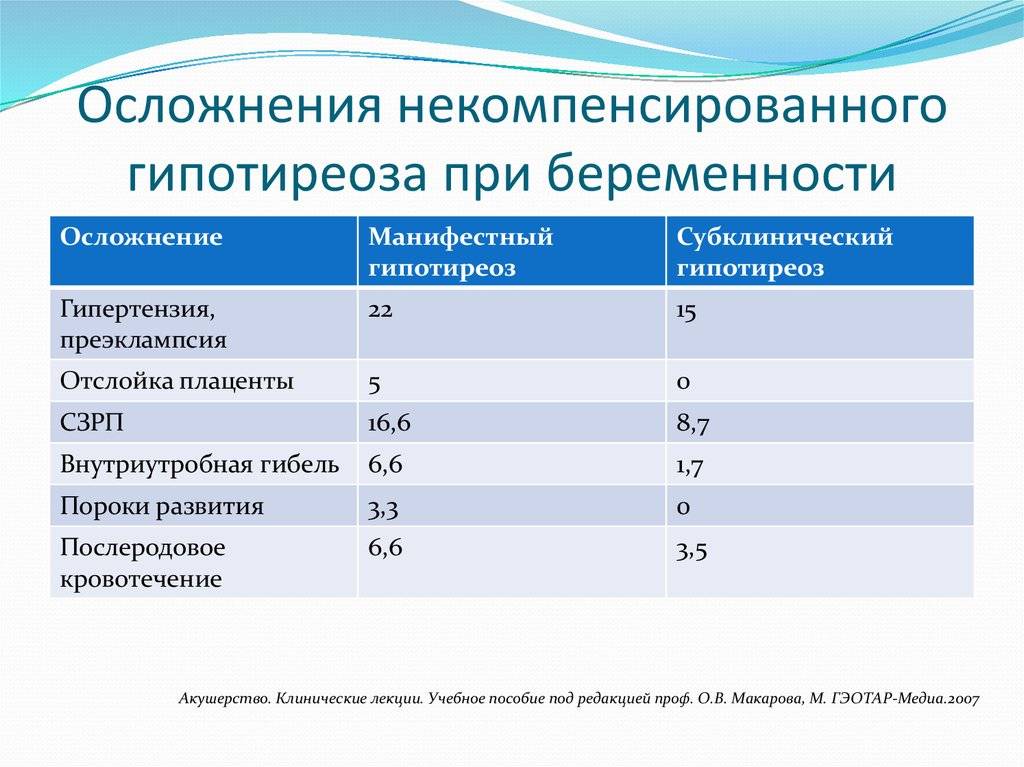
Гипотиреоз у матери может увеличить появление малыша с аномалиями развития. У половины беременных с подобным диагнозом развивается состояние невынашивания плода. Но если беременность удалось сохранить, то она часто сопровождается анемией, гестозом и склонностью к перенашиванию.
Роды могут сопровождаться слабой родовой деятельностью, а после рождения малыша у женщины долгое время не останавливается кровотечение.
Беременность при гипотиреозе всегда должна контролироваться не только гинекологом, но и эндокринологом.
Гипотиреоз: фото до и после лечения
Гипотиреоз скрытой формы у детей
Субклинический гипотиреоз у подростков и детей младшего школьного возраста протекает бессимптомно. Без лечения заболевание может привести к нарушениям физического и умственного развития. Также оно сказывается на органах зрения. Чаще всего такие дети отстают в школе, при тяжелой форме может даже развиться кретинизм.
Скрытая форма гипотиреоза у новорожденных диагностируется в первые часы жизни. У них образуются отеки, желтушность. Плач довольно хриплый, кожа может быть суховатой, также эти симптомы дополняет низкая температура тела.
К сожалению, если заболевание диагностировано у новорожденного, то шансов на его излечение нет. Гормональную терапию придется назначать на протяжении всей жизни, только при таком условии обеспечивается нормальное развитие. Подросткам достаточно после подтверждения диагноза начать лечение и добиться полного выздоровления. В его войдет комплекс препаратов, которые позволят нормализовать количество тиреоидных гормонов. Также параллельно с этими медикаментами пациентам назначают йодсодержащие лекарства и рекомендуют пищу с богатым содержанием данного элемента.
Лечение народными средствами
Как показывает практика, многие пациенты отдают предпочтение лечению народными средствами. О том, что восстановить организм при такой патологии можно народными средствами, известно давно. При заболеваниях щитовидной железы часто используют сочетание определенных трав, они также помогают и при таком заболевании, как аутоиммунный тиреоидит. Субклинический гипотиреоз лечат с помощью отваров из ромашки, шиповника, девясила, зверобоя. Также можно использовать тысячелистник, березовые листья или почки, мать-и-мачеху.
Важно обратить внимание, что даже лечение народными средствами нельзя начинать без консультации с врачом. Самостоятельные действия могут привести к плачевным последствиям
Для того чтобы приготовить отвар, необходимо:
- В алюминиевую посуду насыпать травы, плоды измельчить.
- Содержимое залить теплой водой в количестве 1 литра.
- Томить на огне около 10-15 минут.
- Настоять отвар в термосе на протяжении шести часов.
- Перелить содержимое в стеклянную посуду.
Данное лекарство принимается в течение 3 месяцев по два-четыре раза в сутки.
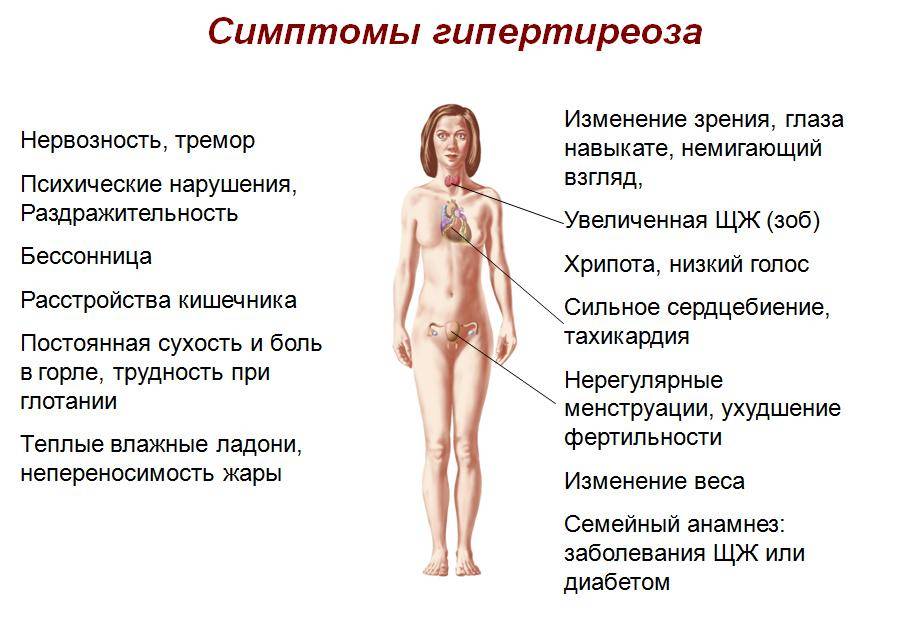
Симптомы
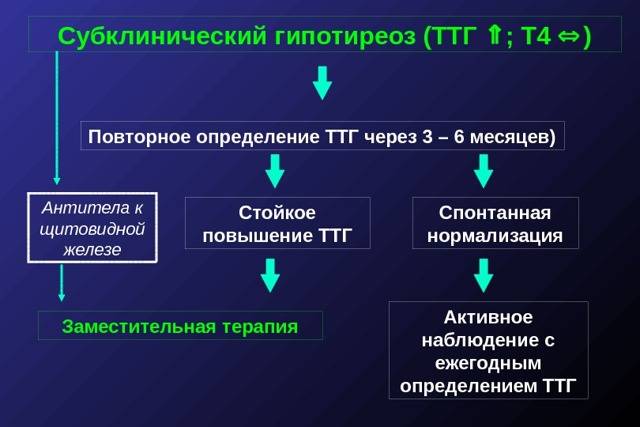
Клиническое течение гипотиреоза напрямую зависит от длительности и выраженности дефицита тиреоидных гормонов. Нередко патология протекает скрытно. Так, субклинический гипотиреоз не вызывает жалоб во время беременности и после родов.

Гормональные нарушения средней и тяжелой степени проявляются в виде «масок» различных заболеваний. Например, о последствиях некомпенсированного гипотиреоза можно говорить при возникновении аритмии, на самом деле не связанной с первичным поражением сердца.
Синдромы гипотиреоза:
- Гипотермически-обменный. Включает в себя ожирение и снижение температуры тела. Первый симптом, который сопровождает гестационный гипотиреоз (недостаток тиреоидных гормонов при беременности), нередко воспринимается как физиологическое увеличение массы организма при вынашивании. Нарушение жирового обмена приводит к повышению уровня холестерина.
- Синдром поражения нервной системы. Гипотиреоз при беременности часто сопровождают симптомы, которые можно перепутать с признаками гестационной энцефалопатии – состоянием, вызванным обратимой гормональной перестройкой женского организма. Будущую маму могут беспокоить снижение памяти, сонливость, некоторая заторможенность, иногда чередующаяся с паническими атаками.
- Анемический синдром. Возникают признаки железодефицита и недостатка витамина B. Иногда диагноз «гипотиреоз» упускается, потому что симптомы у женщин напоминают анемию при нормальной беременности.
- Синдром поражения сердечно-сосудистой системы. На ранних этапах проявляется в форме брадикардии (снижение ЧСС ниже 60 ударов в минуту). Типичный гипотиреоз сопровождается артериальной гипотонией. При тяжелых гормональных нарушениях появляются признаки сердечной недостаточности.
- Синдром поражения пищеварительной системы. У пациентки снижается аппетит, появляются признаки увеличения печени. Запор, причиной которого стал гипотиреоз, при беременности списывается на сдавливание растущей маткой кишечника.
- Синдром эктодермальных нарушений с гипотиреоидной дермопатией. Наблюдается отек лица, конечностей, области вокруг глаз. Волосы становятся ломкими, выпадают (вплоть до формирования участков облысения).
- Обструктивно-гипоксемический синдром. Проявляется в виде апноэ (кратковременной остановки дыхания) во сне.
Лечение гипотиреоза при беременности народными средствами
Общие рекомендации
- Правильное питание. Следует ограничить или даже исключить употребление продуктов, приводящих к набору веса. А также стоит включить в свой рацион йодсодержащие продукты: морская капуста, морепродукты и так далее.
- Прием свежевыжатых овощных соков. Лучше всего свекольный или морковный.
- Умеренная физическая нагрузка. Например, прогулки на свежем воздухе, плавание в бассейне, занятия аквааэробикой и специальной гимнастикой (йогой) для будущих мам приводят к ускорению метаболизма, а это хорошо влияет на гормональный фон у беременных. Кроме того, такие нагрузки обогащают будущего малыша кислородом, что благотворно сказывается на его развитии, в то же время они подготавливают к родам организм матери.
Это рекомендации не только для беременных с диагнозом гипотиреоз, но и для всех женщин, находящихся в интересном положении. За питанием и нагрузками стоит следить, ведь это благотворно скажется как на здоровье мамы и ребенка, так и на подготовке их обоих к процессам родов. А будущей маме будет проще вернуться в былую форму после родов.
Наружные средства
- Мазь из можжевельника. Взять одну столовую ложку ягод можжевельника, растереть до порошка. Затем растопить 100 гр сливочного масла, добавить в можжевельник. Готовую смесь растопить на водяной бане, настаивать пять минут. Затем процедить через марлю либо капроновое ситечко. Полученной мазью смазывать область щитовидной железы.
- Настой из мать-и-мачехи и шалфея. Взять обе травки в равных пропорциях один к одному и залить кипятком (2 ст. л. трав, 1 стакан кипятка). Настаивать полчаса, затем процедить через марлю. Использовать как примочку на шею.
Средства для приема внутрь
- Состав — 5 ст. л. укропа, 2/3 стакана очищенных грецких орехов, 1 головка чеснока, 500 гр меда. Орехи истолочь, чеснок отварить на пару. К орехам добавить 2 ст. л. отварного чеснока, укроп, заправить медом. Размешать до получения однородной смеси. Принимать по 1 ст. л. 3 раза в день за полчаса до еды.
- Раствор из йода. Состав – 1 ч. л. настоящего яблочного уксуса, 1 капля йода, 1 стакан воды. Все ингредиенты перемешать, полученный раствор принимать 2 раза в неделю.
- Творожная масса и морская капуста. Состав – морская капуста 200 гр, 1 стакан горячей воды, 100 гр обезжиренного творога, 6 очищенных грецких орехов, 2 ст. л. сметаны. Морскую капусту измельчить, залить горячей водой, дождаться её набухания. Добавить творог, сметану, измельченные грецкие орехи. Полученную массу необходимо съесть в 2 приема в течение дня.
- Настой из льна. Состав – 1 ст. л. льняного масла, 1 лимон, 1 ст. л. меда на литр кипятка. Снять шкурку с лимона, добавить масло с медом, залить кипятком и нагревать 10 минут на водяной бане. Остудить, процедить и выпить в течение дня.
- Состав – 1 ст. л. ягод малины, 1 ст. л. ягод черной смородины, 1 ст. л. плодов шиповника. Заваривать в термосе в течение 1 часа. Выпить в течение дня.

Итак, гипотиреоз – довольно серьезное заболевание, а при беременности – еще и опасное, ведь оно может нанести серьезный удар по здоровью будущей мамы, а малыш может погибнуть или родиться с необратимыми патологиями!
Не стоит паниковать, если во время беременности вам поставили такой диагноз. Гипотиреоз лечится, главное вовремя его выявить и принять все необходимые меры. Ни в коем случае не занимайтесь самолечением, ведь это может нанести серьезный вред и вам, и вашему будущему малышу.
Потому не пропускайте запланированный прием ко врачу, не отказывайтесь от назначенных им анализов – все делается для вашего же блага.
Здравый смысл – залог здоровья и будущей мамы и ее малыша!
Симптомы Гипотиреоза при беременности:
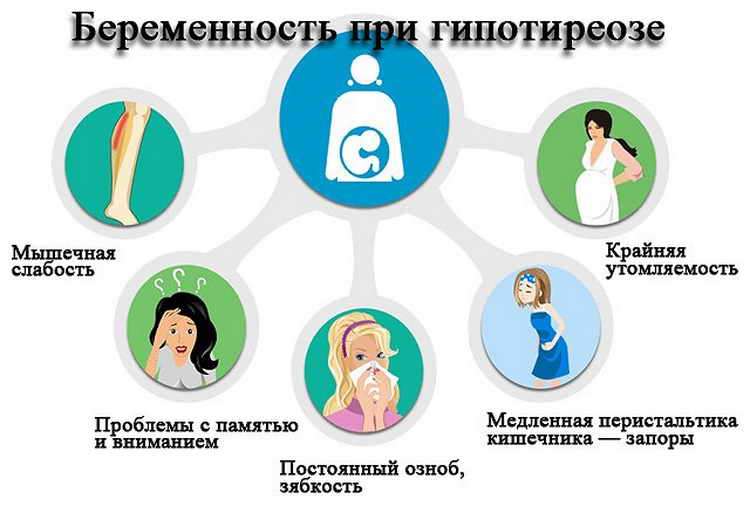
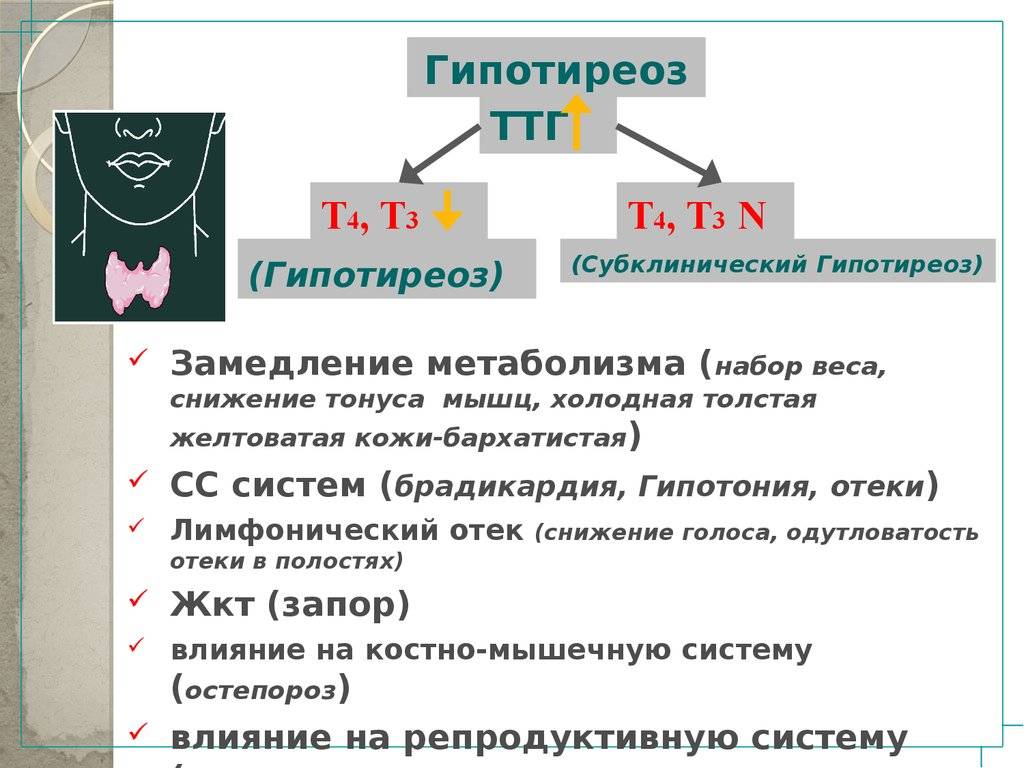
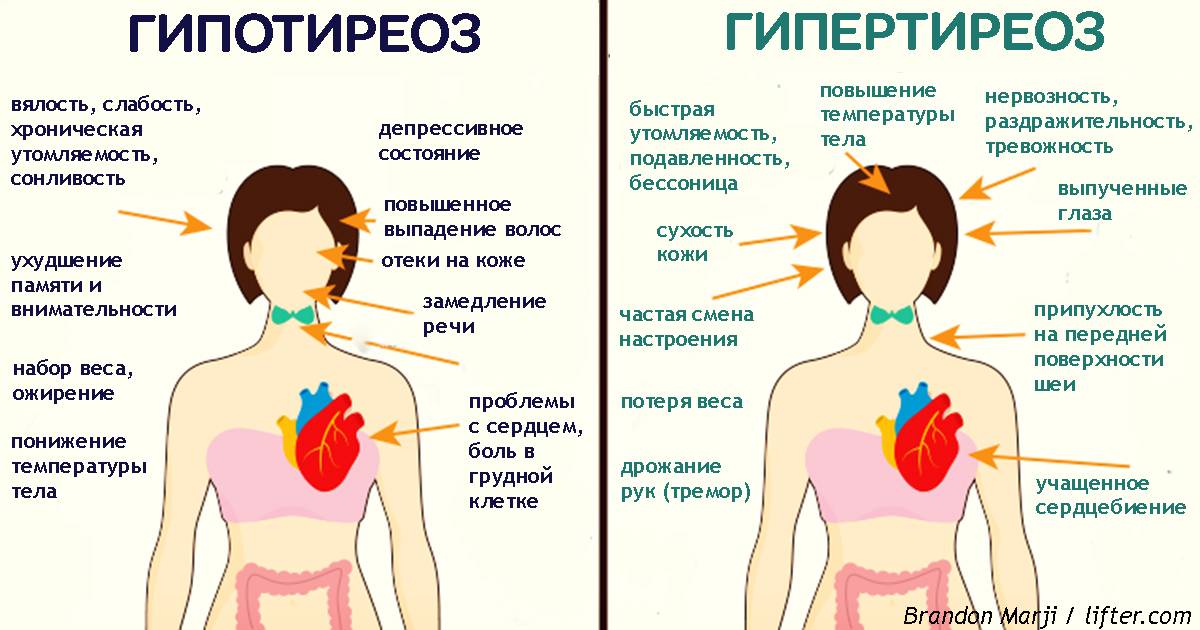
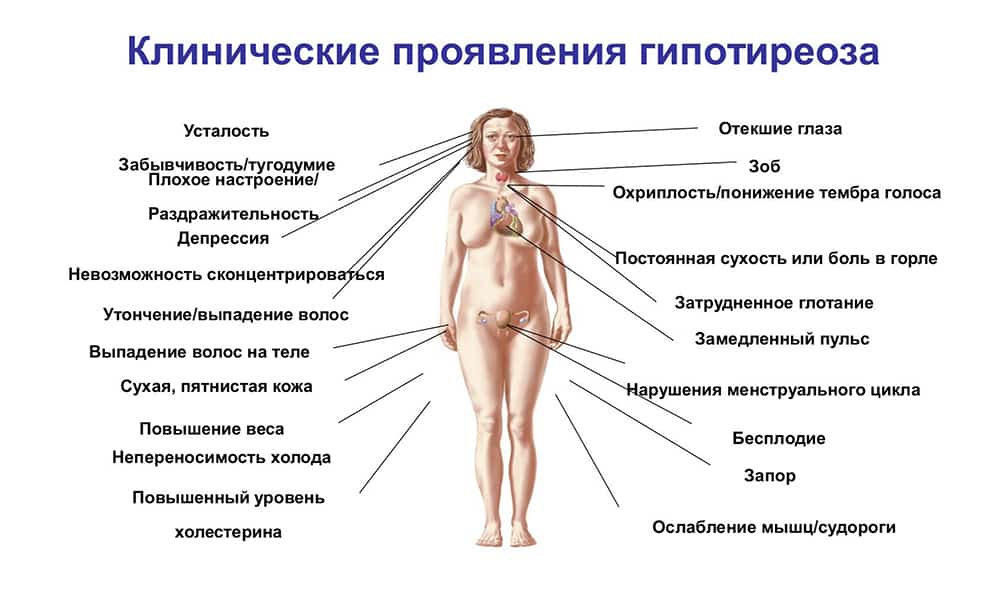
Клинически синдром гипотиреоза проявляется такими признаками, как общая слабость, снижение работоспособности, судорожные сокращения мышц, боль в суставах, сонливость, депрессия, забывчивость, снижение внимания и интеллекта, повышение массы тела, брадикардия и уменьшение частоты дыхания, сухость кожных покровов, выпадение волос, грубый голос, тошнота, запоры, аменорея и отек кожи.
При гипотиреозе в организме замедляются все процессы. В условиях недостатка тиреоидных гормонов энергия образуется с меньшей интенсивностью, что приводит к постоянной зябкости и понижению температуры тела. Другим признаком гипотиреоза может быть склонность к частым инфекциям, что обусловлено отсутствием стимулирующего влияния тиреоидных гормонов на иммунную систему. Одним из основных симптомов гипотиреоза является постоянная слабость и чувство усталости, даже по утрам. Пациентов беспокоят постоянные головные боли, часто — боли в мышцах и суставах. Онемение в руках обусловлено сдавлением нервов отечными тканями в канале запястья. Кожа становится отечной, сухой, волосы и ногти больных — ломкими.
Наряду с физической заторможенностью у больных наблюдается и умственная заторможенность, и частая забывчивость. При гипотиреозе из-за отека тканей поражаются и органы чувств. Больных беспокоят расстройства зрения, снижение слуха, звон в ушах. Голос из-за отека голосовых связок становится низким; часто во сне пациенты начинают храпеть из-за отека языка и гортани. Замедление пищеварительных процессов приводит к запорам. Одним из самых серьезных признаков гипотиреоза является поражение сердца. У многих больных наблюдается замедление ритма сердца — менее 60 уд/мин.
К другим сердечно-сосудистым проявлениям гипотиреоза относится повышение уровня холестерина в крови, что может привести к развитию атеросклероза сосудов сердца, ишемической болезни и перемежающейся хромоте. У большинства женщин наблюдается расстройство менструальной функции. Менструации могут стать обильнее, длительнее или прекратиться совсем. Многие женщины (до 25 %) при гипотиреозе впервые обращаются к гинекологу с жалобой на бесплодие, которое обусловлено неполноценной лютеиновой фазой цикла и ановуляцией. Кроме того, у таких пациенток часто развивается синдром галактореи-аменореи.
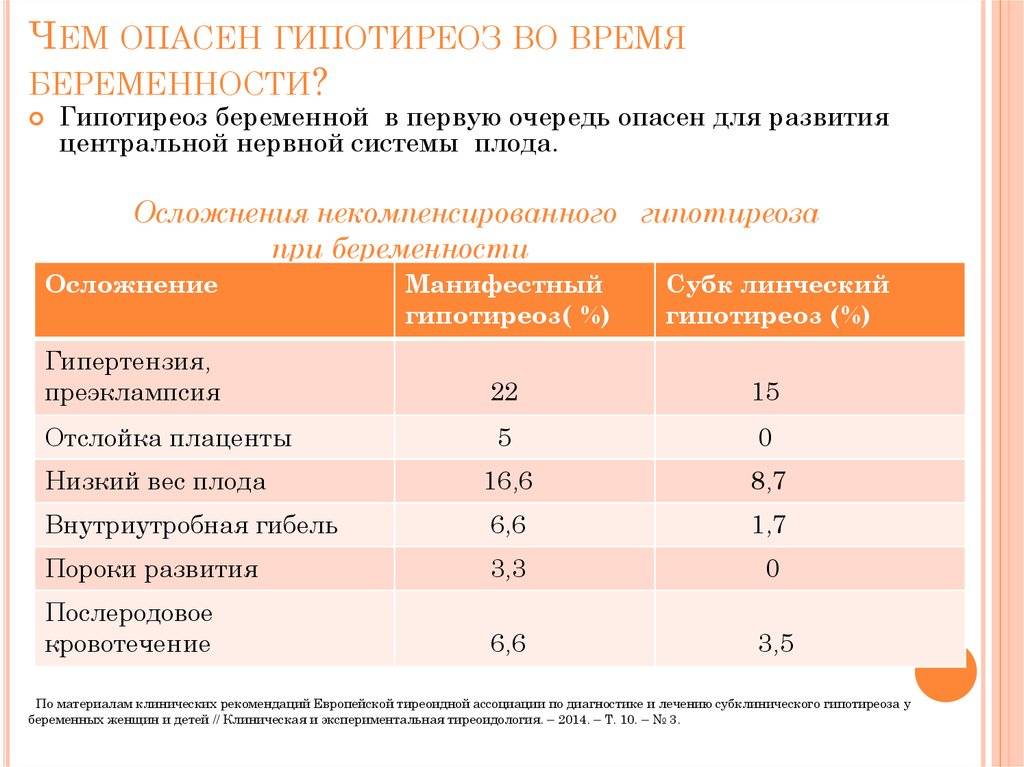
Гипотиреоз беременной наиболее опасен для развития плода и в первую очередь для развития его ЦНС. Причем заболевание матери оказывает более неблагоприятное воздействие на формирование и функционирование центральных структур мозга плода, чем гипотиреоз, обусловленный нарушением закладки самой щитовидной железы плода. Это объясняется тем, что в первую половину беременности щитовидная железа плода практически не функционирует и в норме развитие нервной системы происходит под воздействием материнских гормонов. Во второй половине беременности, в ситуации врожденного гипотиреоза будет интенсифицироваться трансплацентарный перенос материнского Т4, который компенсирует недостаток тиреоидных гормонов у плода. После родов вовремя выявленный врожденный гипотиреоз легко подвергается коррекции при помощи заместительной терапии, а учитывая, что процессы миелинизации в головном мозге происходят еще в течение года после рождения, нарушения умственной деятельности у детей развиваться не будет. Однако при материнском гипотиреозе формирование ЦНС плода с первых недель беременности будет проходить в условиях дефицита тиреоидных гормонов и носить необратимый характер.
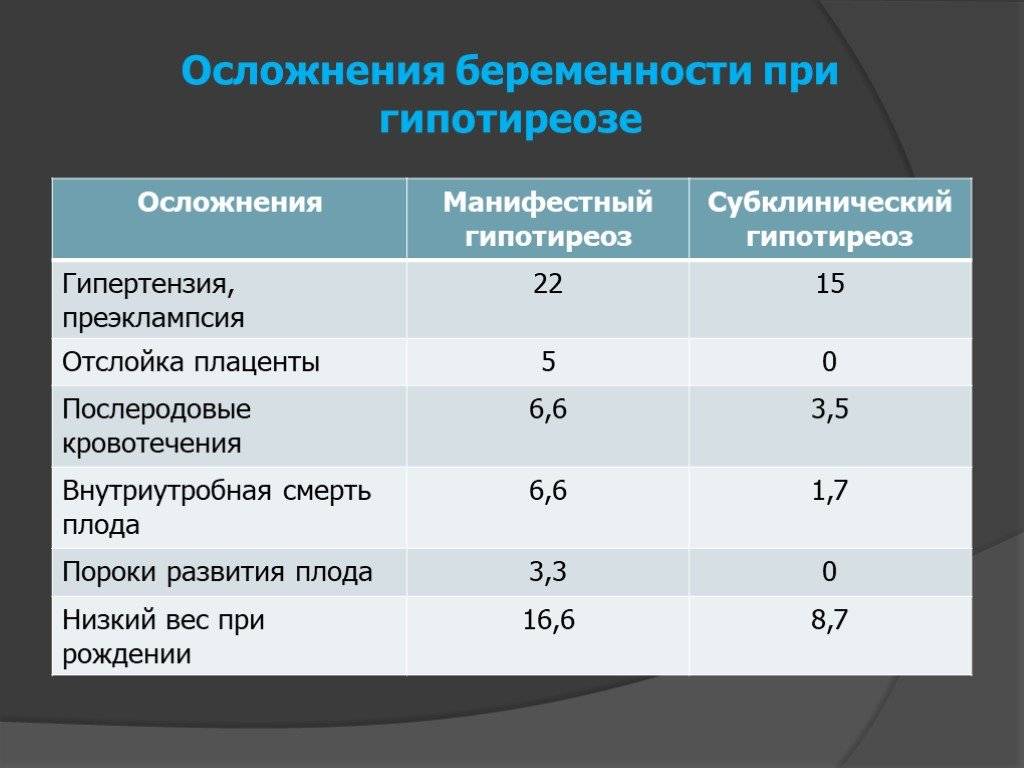
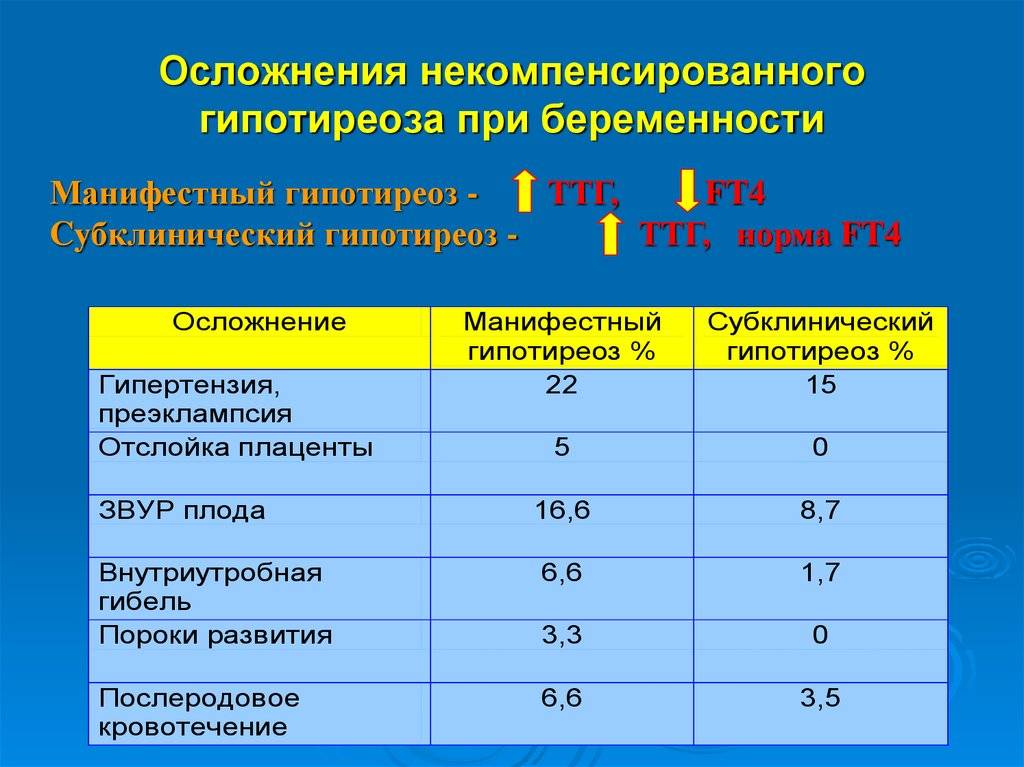
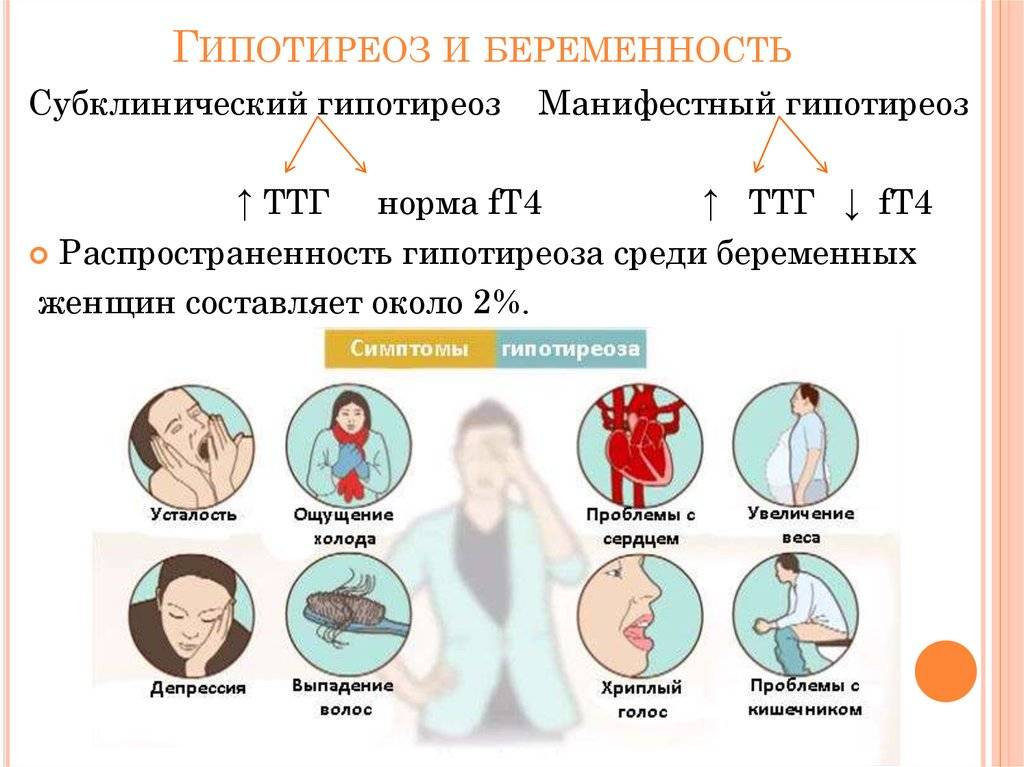
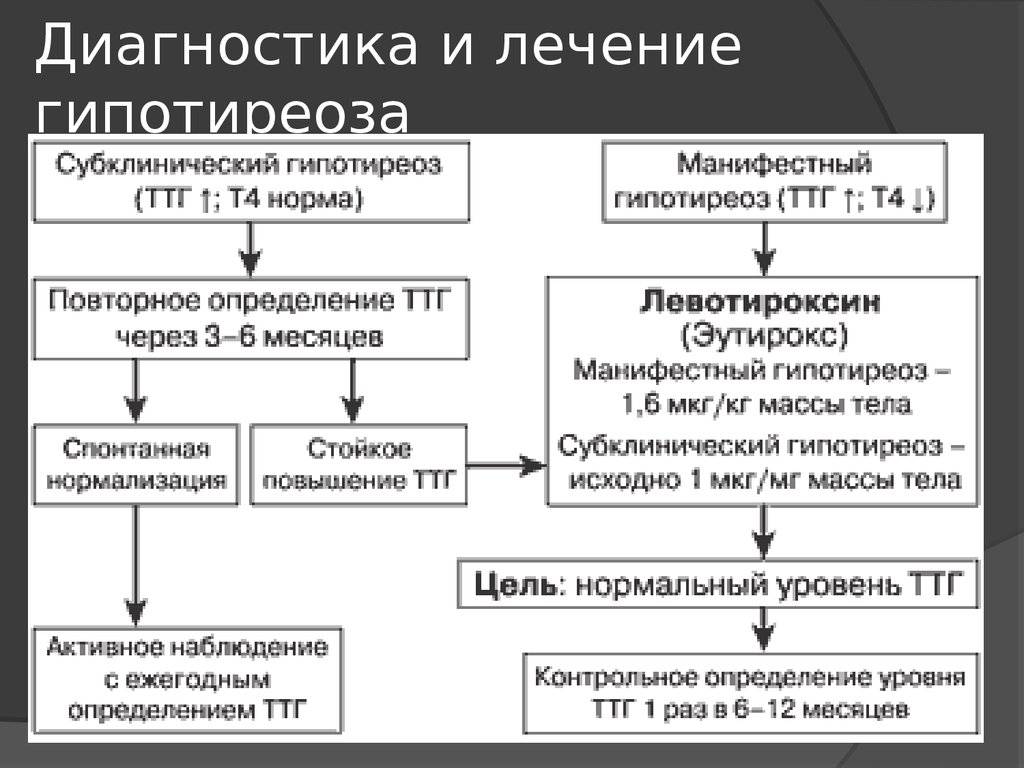
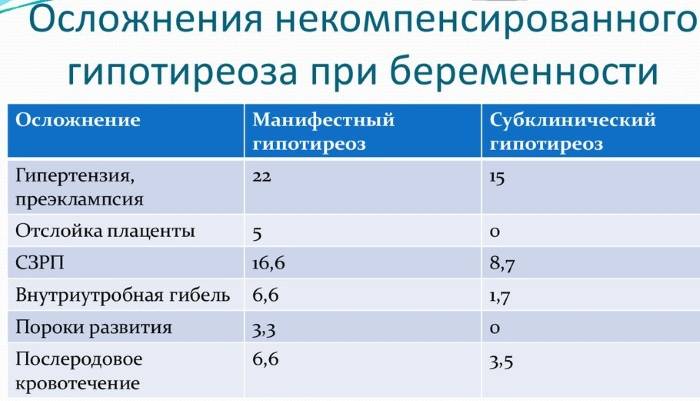
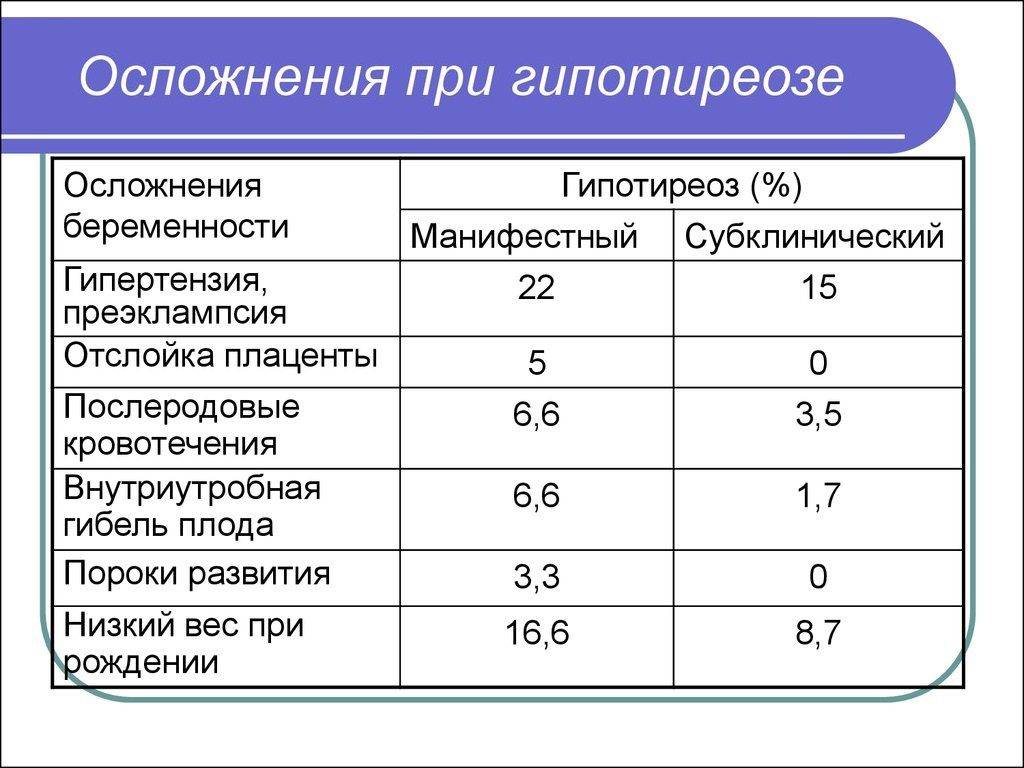
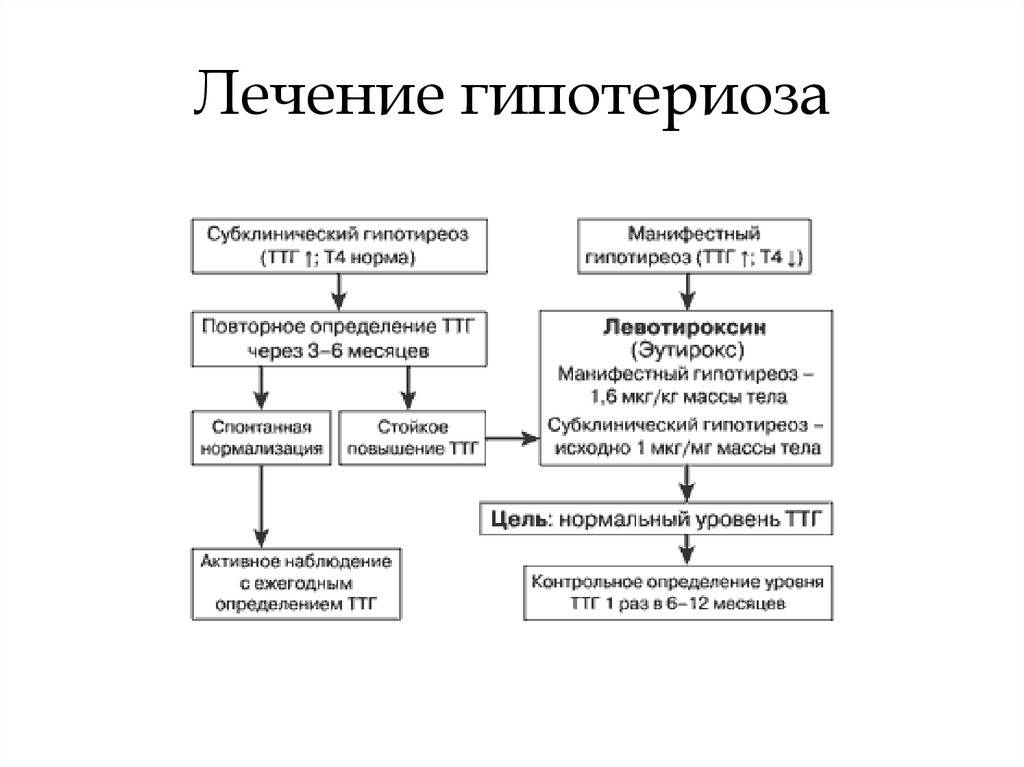
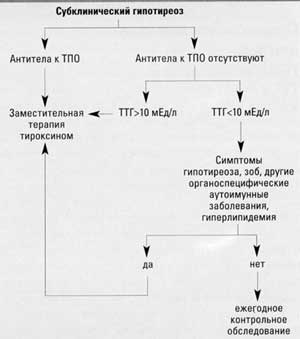
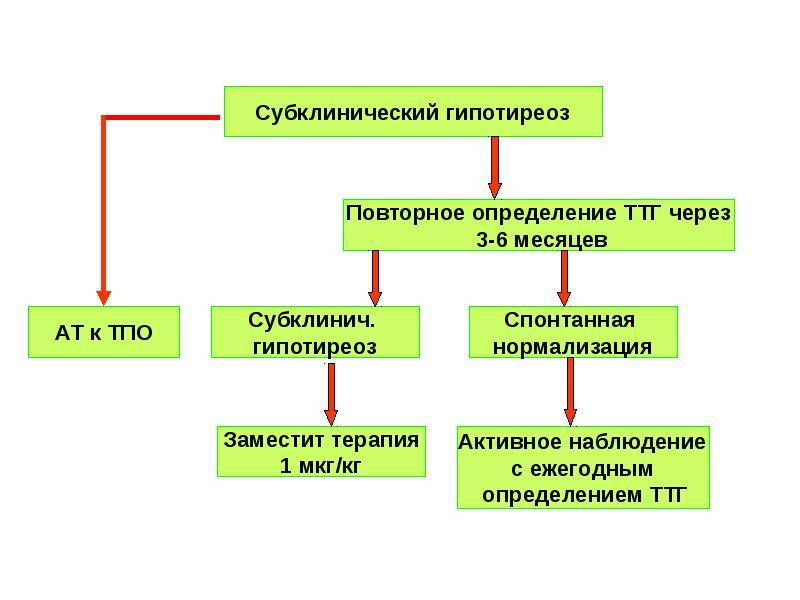
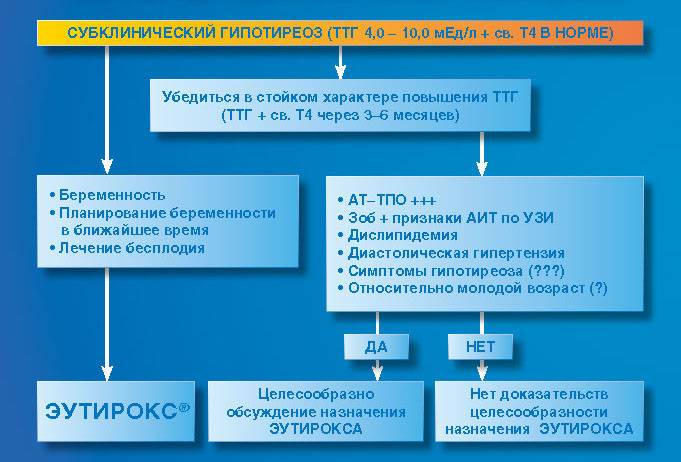
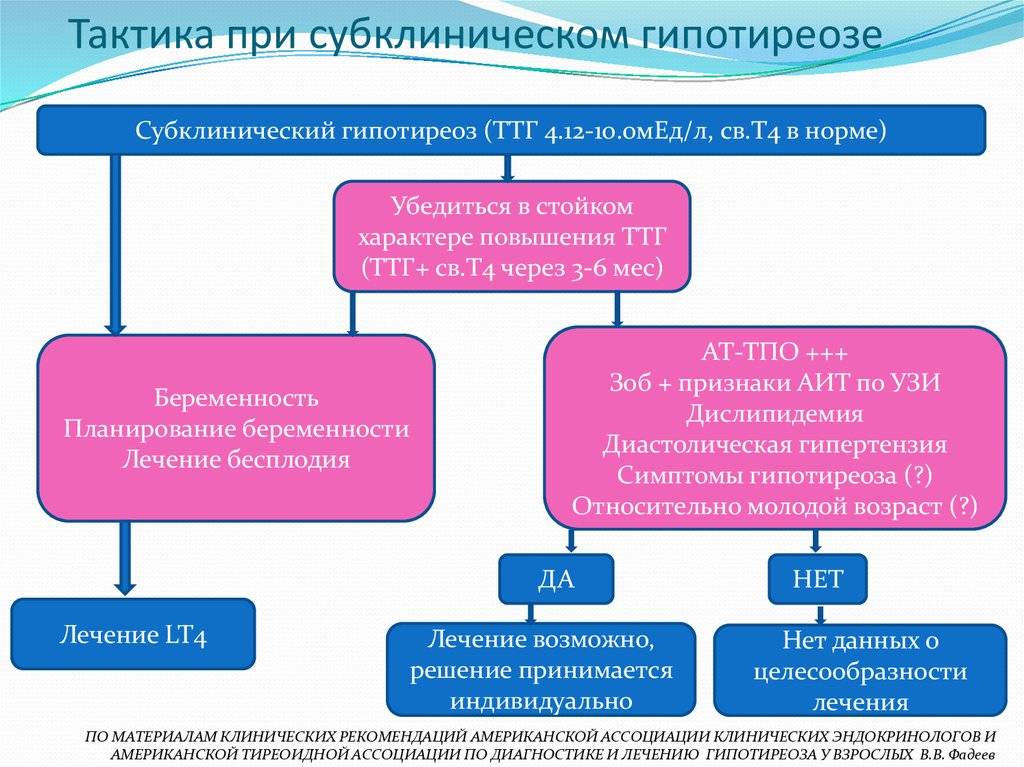
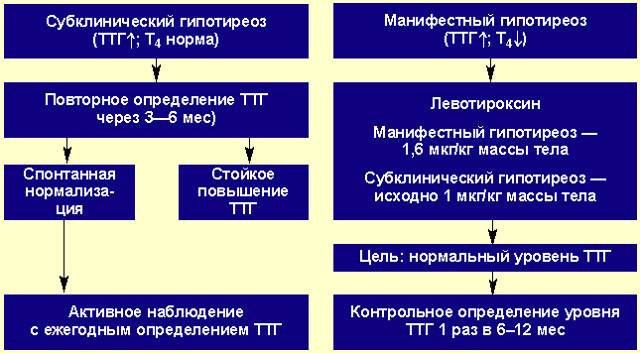
В прошлом частота осложнений беременности и родов у женщин с гипотиреозом была достаточно высокой. На сегодняшний день они практически не встречаются при правильном и своевременном лечении гипотиреоза. При лабораторной диагностики гипотиреоза используют термины «манифестный» и «субклинический» гипотиреоз. Различия их заключаются в том, что под субклиническим гипотиреозом понимают изолированное повышение уровня ТТГ при нормальном уровне свободного Т4, под манифестным гипотиреозом — сочетание повышения уровня ТТГ и снижения уровня свободного Т4. Рядом исследователей было выявлено, что даже незначительное изменение уровня тиреоидных гормонов в крови при субклиническом течении болезни частота осложнений беременности значительна и несет выраженную угрозу не только здоровью женщины, но в первую очередь ее ребенку.
Основные признаки
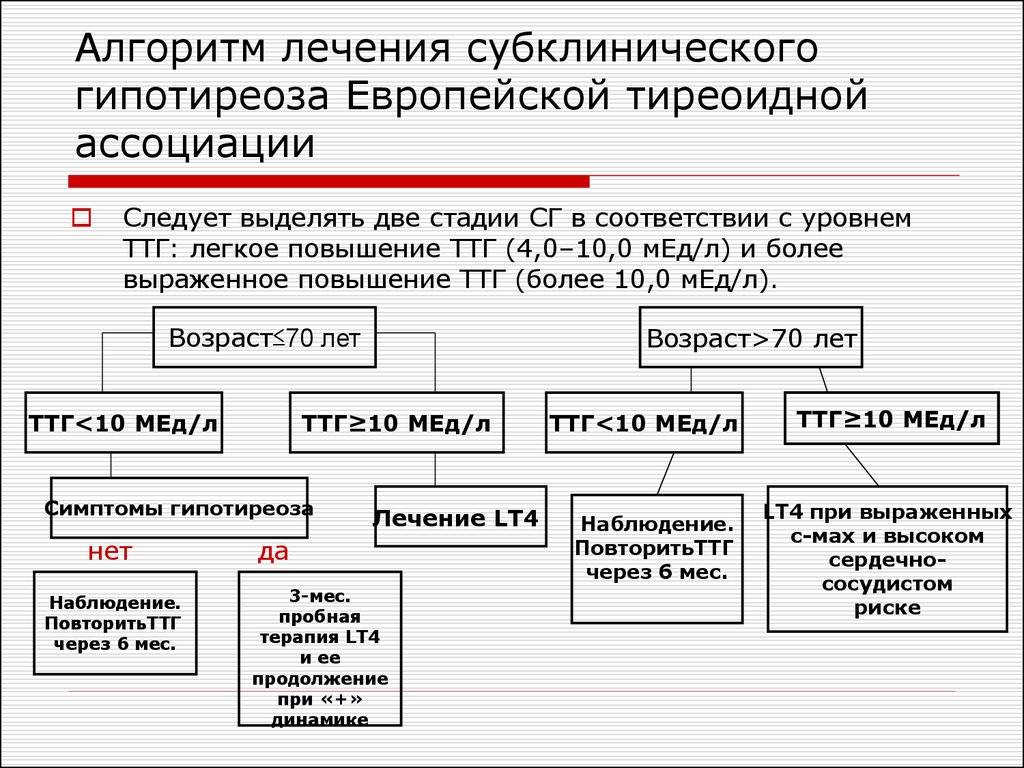
Субклинический гипотиреоз чаще всего диагностируется у пожилых женщин. Основная проблема – своевременное выявление патологии. Около 5% пациентов, находящихся на стационаре, могут иметь недиагностированный гипотиреоз.
Присутствуют определенные проявления, но они не являются специфичными, к примеру основой признак наличия болезни – высокий уровень ТТГ (свыше 4 мЕд/л), но при этом Т4 – в норме.
Также возможно присутствие так называемых «клинических масок»:
- Гастро- и энтерологических. Сюда относятся дискинезия желчных путей, желчнокаменная болезнь, запоры.
- Ревматологических. Остеоартроз, полиартрит.
- Связанных с гинекологией. Маточные кровотечения (дисфункционального типа), невозможность забеременеть, сбои цикла.
- Кардиологических. К примеру, гипертензия диастолическая.
К наиболее распространенным проявлениям патологии относят: низкий вольтаж и отрицательный зубец Т на ЭКГ, брадикардию, кардиомегалию.
Хотя субклиническая форма гипотиреоза и не обладает характерными признаками, возможно нарушение в обмене веществ, что приводит к сбою функционирования внутренних органов. У больных часто отмечаются перепады настроения (веселость, переходящая в депрессию), снижение способности к запоминанию и концентрации, слабость, очень быстрая утомляемость.
Нарушения в жировом обмене приводят к повышению массы тела, к развитию атеросклероза, который сопровождается ишемической болезнью, приступами стенокардии и даже инфарктом миокарда. Благодаря назначению ЗГТ на раннем этапе развития болезни позволяет восстановить обменные процессы и предупредить возможные приступы стенокардии.
Нельзя не сказать о воздействии тиреоидных гормонов на кровообращение: ЧСС, способность миокарда к сокращению, скорость кровотока, кровяное давление, сопротивление сосудов (периферическое). У пациентов, с диагнозом «субклинический гипотиреоз» возможна гипертрофия сердечной мышцы (особенно в области левого желудочка), что указывает на высокое напряжение в работе органа.
Диагностирование
Для выявления патологии изучаются лабораторные данные: уровень ТТГ и Т4.
Дополнительно, с целью определения причины, вызвавшей субклинический гипотиреоз, назначаются:
- УЗИ и сцинтиграфия ЩЖ,
- биопсия пункционная (только при наличии показаний),
- при подозрении на АИТ определяются АТТПО (антитела к тиреопероксидазе).
Важно провести дифференциацию других болезней, проявления которых схожи с такими же, но при клиническом гипотиреозе. Какие причины высокого уровня ТТГ:
Какие причины высокого уровня ТТГ:
- Неонатальный период. Связано это с тем, что через 2 суток после рождения у ребенка отмечается физиологический выброс гормона.
- Действие на организм принимаемых медикаментов (Сульпирид, Амиодарон, Метолопрамид).
- Гипотиреоз центрального типа. Основные его признаки: незначительно повышенный уровень ТТГ, на фоне очень низкой концентрации тиреоидных гормонов. Отмечается примерно в 25% случаев у пациентов с гипотиреозом гипофизарного и гипоталамического типа.
- Наличие у пациента резистентности к активным веществам, синтезируемым ЩЖ. Патология имеет врожденный характер и встречается достаточно редко. Связана в генной мутацией b-рецептора гормонов, вырабатываемых ЩЖ. Резистентность бывает генерализованного (по клиническим симптомам схожа с эутиреозом или гипотиреозом) или гипофизарного типа (клиническая схожесть с гипертиреозом). В этих двух случаях ТТГ немного выше нормы или нормальный, но при высокой концентрации тиреоидных гормонов.
- Тиреотропинома. Другими словами имеется аденома гипофиза, которая продуцирует ТТГ. Патология редкая.
- Психические нарушения. У небольшой части больных (около 25%) выявляют высокий ТТГ и Т4 свободный.
- Эутиреоидная патология. Если у пациента имеются соматические заболевания или травмы, уровень ТТГ может немного повышаться, но при этом концентрация других активных веществ снижается или остается в пределах нормы.
- Почечная недостаточность. Связана с накоплением в крови медпрепаратов и метаболитов, что влияет на процесс связывания гормонов, вырабатывающихся в ЩЖ.
Лютеиновая
Примерно на 17–18-е сутки менструального цикла наступает лютеиновая фаза, по-другому называется фазой желтого тела (эта фаза цикла может начаться на 22–23 день или 10–11). Ее продолжительность, в отличие от двух других, всегда 14 дней (допускается колебание от 14 до 16 суток).
После разрыва фолликула, на его месте образуется желтое тело, которое синтезирует эстрадиол, тестостерон и прогестерон.
При наступлении беременности, преобладающее количество прогестерона обуславливает имплантацию оплодотворенной яйцеклетки (5–6-й день после оплодотворения) и дальнейшее развитие беременности. До момента формирования плаценты именно желтое тело будет основным источником гормонов.
Если встречи со сперматозоидом не произошло, беременность не развивается, постепенно начинает нарастать концентрация ЛГ и ФСГ, желтое тело атрофируется, количество эстрадиола уменьшается и через 14 дней цикл повторяется. В различные фазы цикла у женщин происходят соответствующие изменения эндометрия.
Таблица фаз менструационного цикла и состояния эндометрия:
| Фаза | Эндометрий |
| Менструация | Происходит отторжение внутреннего слоя матки вследствие спазма питающих сосудов. |
| Фолликулярная | В эту фазу происходит разрастание эндометрияРанняя пролиферация (четвертый – седьмой день цикла) — толщина эндометрия составляет 3–5 миллиметровФаза средней пролиферации (8–10 день) — толщина 10 ммФаза поздней пролиферации (11–14 день) — толщина 11 мм |
| Овуляция | Время овуляции (15–19 сутки) — период накопления секрета клетками эндометрия, фаза ранней секреции, толщина слоя до 12 мм |
| Лютеиновая | Средняя секреция (20–24-й день) — толщина до 14 ммПоздняя секреция (25–28-й день) — завершение секреции, толщина до 12 мм |
Комментарии
Симптомы и причины гипотиреоза во время беременности
Субклинический гипотиреоз коварен тем, что патология может иметь стертую (не выраженную) симптоматику или вообще отсутствовать. Во время вынашивания плода общее состояние здоровья женщины меняется, поэтому некоторые негативные изменения в организме списываются именно на беременность.
Симптоматика субклинического гипотиреоза разнообразна и неоднозначна.
- состояние апатии;
- повышенную сонливость;
- болезненность суставов (особенно кистевых);
- систематические приступы тошноты, не доходящей до рвоты;
- отеки мягких тканей;
- выпадение и ломкость волос;
- увеличение массы тела;
- длительные запоры.
Симптомы появляются не одномоментно, как, например, признаки токсикоза при беременности, а постепенно. Поэтому нужно очень внимательно следить за малейшими изменениями в организме.
Главная причина развития заболевания кроется в нехватке гормонов, которые вырабатываются щитовидной железой. Такая ситуация может возникнуть в следующих случаях:
- Оперативное вмешательство на щитовидке (частичное или полное удаление).
- Наличие новообразований или других узловых структур в щитовидной железе.
- Наличие очага воспалительного процесса в железе.
- Железа подвергалась ионизирующему облучению.
- Дефицит йода в организме.
- Генетическая предрасположенность.
- Нарушения в функциональной работе гипофиза.
Диагностика
 Узи щитовидной железы
Узи щитовидной железы
Врач должен быть поставлен в известность про наличие подобной патологии у прямых родственников или ранее проведенных операций на щитовидной железе. Физикальный осмотр включает осмотр шеи (пальпация), состояния кожи и выражения лица. Аускультации подлежат шея и грудь. Важны показатели сердечной ритмики, пульса, артериального давления.
Лабораторные исследования крови:
- клинический и биохимический анализ (уровень ТТГ, Т4, Т3), последний проводят каждый месяц;
- свертывающая система – раз в три месяца;
- содержание йода.
Значительную информацию о заболевании, его течении и прогнозировании дает количественное содержание гормонов крови матери:
- первичный явный гипотиреоз – св. Т4 не боле10 пмоль/л, св. Т3 – 4 пмоль/л, ТТГ – более 10 мМЕ/л;
- субклинический – ТТГ повышен от 4 мМЕ/л до 10 мМЕ/л, все другие показатели остаются в норме.
Инструментальные исследования:
- УЗИ щитовидной железы и сердца;
- ЭКГ.
В случае приобретенной формы заболевания при ультразвуковом обследовании размеры щитовидки могут быть нормальными или несколько отклоняться в большую или меньшую стороны. Чаще всего выявляют признаки аутоиммунного тиреоидита, но при врожденных патологиях орган будет заметно уменьшен или увеличен.
При обнаружении гипотиреоза женщина должна наблюдаться как у гинеколога, так и у эндокринолога (не реже одного раза в месяц). Важным моментом является осуществление пренатальной диагностики с целью предупреждения возможных патологий у развивающегося ребенка. При необходимости выполняется заместительное лечение по показаниям.