Лечение ларинготрахеита у детей: препараты и ингаляции дома и в условиях стационара
Антибиотики, успокоительные средства, лекарства от кашля и противозастойные средства являются основными препаратами для лечения ларинготрахеита у детей.
Препараты антибиотикотического характера не смогут помочь в лечении ларинготрахеита, если заболевание вызвано вирусной инфекцией. Если признаки будут достаточно серьезны, то при ларинготрахеите делают ингаляции адреналином в отделении неотложной помощи.
Если состояние ребенка не улучшается, то делают рентгенографию.
Препараты кортикостероиды для лечения ларинготрахеита у детей (преднизолон, дексаметазон и другие) иногда используются, чтобы уменьшить воспаление и опухоль. Это лечение предписано для таких ситуации, когда признаки имеют серьезный характер и когда у детей шумное дыхание в течение дня. Лечение начинает действовать через 1-2 часа, максимальный эффект достигается к 8-12 часам после его начала.
Основные препараты и меры для лечения ларинготрахеита у детей:
- Ацетаминофен или Ибупрофен снижают симптомы лихорадки, что понижает симптомы затрудненного дыхания. Никогда не давайте детский аспирин, чтобы уменьшить лихорадку!
- Детский парацетамол, чтобы ослабить любую боль, связанную с ларинготрахеитом, и может помочь понизить температуру при лихорадке.
- Единичная доза дексаметазоном или преднизолоном, чтобы уменьшить воспаление в горле. Побочные эффекты этих лекарств могут включать неугомонность, рвоту, расстройство желудка и головную боль.
Болеутоляющие, такие как парацетамол и ибупрофен, доступны в жидкой форме для детей. Детям менее чем 16 лет возраста нельзя дать аспирин.
Не используйте лекарства от кашля или противозастойные средства, поскольку они не помогают ослабить признаки ларинготрахеита. У этого лечения часто есть побочные эффекты, такие как чрезмерная сонливость, которые могут быть опасными в случае затрудненного дыхания.
Если состояние ребенка ухудшается в условиях стационара, ему трудно дышать, то необходимо использовать кислородную маску для необходимого поступления кислорода в легкие.
В редких случаях ларинготрахеит может потребовать госпитализации, где ребенку, возможно, понадобится интубация. Во время интубации вставляют специальную трубку через ноздрю или через рот, продвигают в трахею. Данная мера поможет ребенку с дыханием.
Интубация обычно выполняется под общим обезболивающим средством. Это означает, что ребенок будет абсолютно без сознания во время проведения процедуры, таким образом он не будет испытывать боль и другие беспокойства.
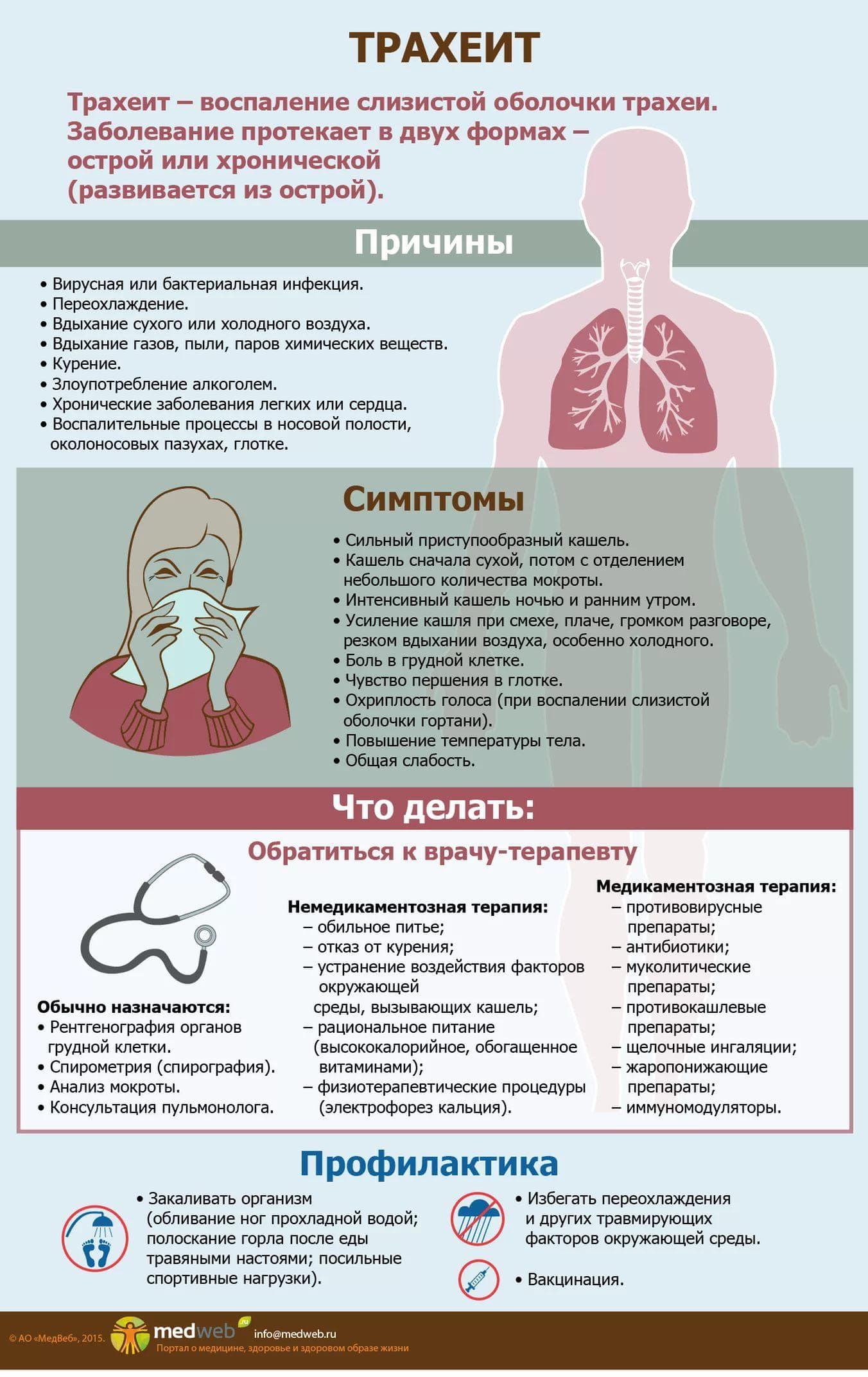
Причины, симптомы и лечение ларинготрахеита у детей.
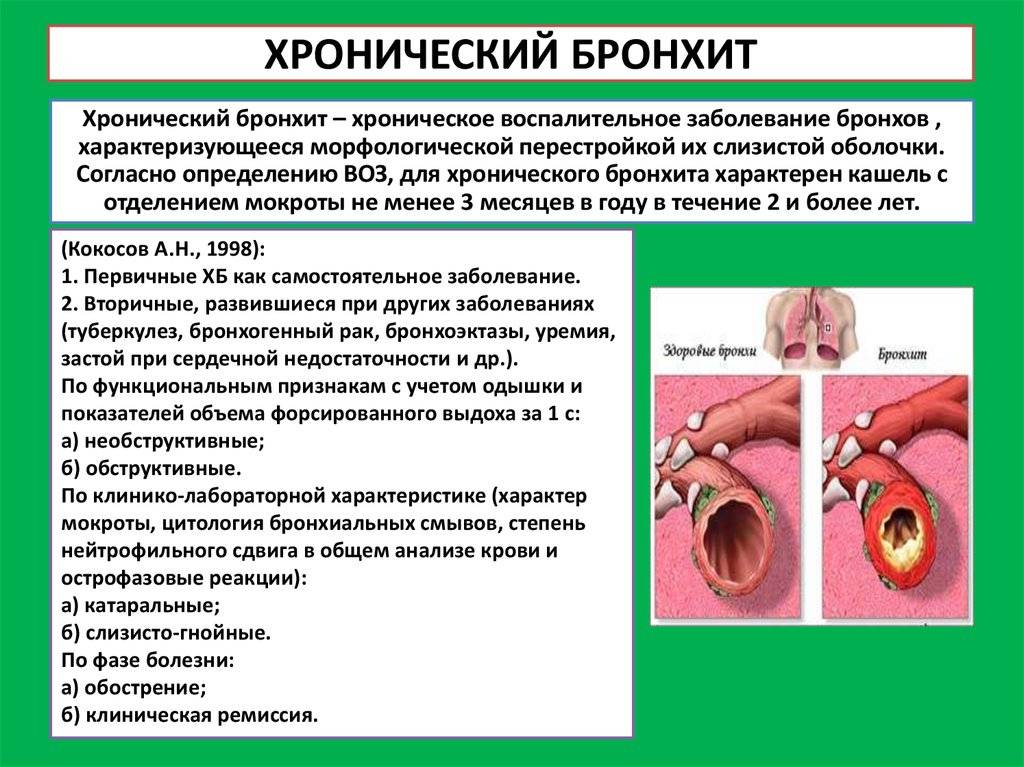
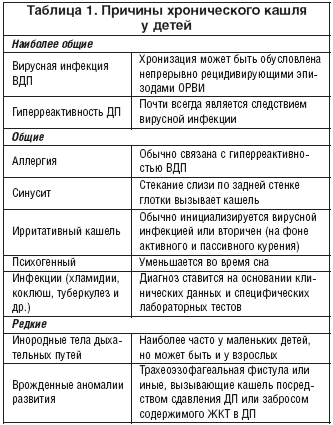
Ларинготрахеит — осложнение, которое возникает после перенесенных инфекций, вирусных заболеваний. Характеризуется отеком гортани, появлением сильного кашля. В нашем материале мы рассмотрим, каковы причины данного заболевания, как правильно его лечить и в чем заключается профилактика.

Диагностика трахеита
Осмотр и расспрос в кабинете у врача
- Расспрос: у пациента спрашивают, когда началось заболевание, какие жалобы его беспокоят.
- Внешний осмотр. Оценивают цвет кожи (при нарушении дыхания она приобретает сероватый оттенок), ощупывают грудную клетку и расположенные под кожей лимфатические узлы.
- Оценка носового дыхания. Врач выявляет сопутствующий трахеиту насморк.
- Осмотр горла при помощи шпателя. Покраснение указывает на наличие фарингита.
- Выслушивание грудной клетки при помощи фонендоскопа (аускультация). Врач оценивает дыхание, выявляет имеющиеся нарушения.
Лабораторные и инструментальные методы диагностики трахеита
| Метод | Описание |
| Общий анализ крови | Стандартное общеклиническое рутинное исследование. Помогает выявить наличие в организме воспалительного процесса. |
| Рентгенография грудной клетки | Рентгеновские снимки грудной клетки делают в двух проекциях: передней и боковой. Это дает возможность полноценно осмотреть легкие и рисунок бронхиального дерева. Исследование проводится с целью отличить трахеит от бронхита и пневмонии. |
| Ларинготрахеоскопия и трахеобронхоскопия | Эндоскопические исследования:
Исследование проводится при помощи введенного в трахею гибкого эндоскопа (при трахеобронхоскопии используется трубка от фиброгастроскопа).Признаки трахеита при эндоскопическом исследовании:
|
| Бактериологическое исследование мазков из зева и носа. | Врач берет мазки при помощи палочки, на конце которой намотана вата. Затем их отправляют в бактериологическую лабораторию для изучения. Данные исследования помогают установить вызвавшего заболевание возбудителя, правильно подобрать антибиотики. |
| Бакпосевы и бактериологическое исследование мокроты | Для исследования собирают мокроту пациента и отправляют ее на анализ в лабораторию. Оно позволяет выявить присутствующих в мокроте возбудителей и разработать грамотный план антибиотикотерапии. |
| Дополнительные исследования | |
| Риноскопия | Осмотр полости носа при помощи специального инструмента – риноскопа. Осуществляется ЛОР-врачом. Позволяет выявить сопутствующий ринит и оценить патологические изменения слизистой оболочки носовой полости. При рините врач выявляет покраснение и отечность слизистой оболочки носа, в носовой полости находится слизь, корки. |
| Фарингоскопия | Осмотр глотки при помощи шпателя. Выявляется сопутствующий фарингит. При фарингите отмечается покраснение зева и задней стенки глотки. Увеличенные в размерах и имеющие бугристую поверхность миндалины свидетельствуют о развитии тонзиллита. |
| Рентгенография придаточных пазух носа | Рентгенологическое исследование, помогающее выявить сопутствующий синусит. На рентгеновских снимках отмечается затемнение в области носовых пазух. |
| Аллергопробы | Выполняются при подозрении на аллергическую природу трахеита. Суть методики состоит в том, что на кожу наносятся аллергены, после чего оценивается реакция. Если на месте нанесения возникают отек и покраснение, то это свидетельствует о наличии аллергии. Разновидность аллергопроб – скарификационные пробы. Перед внесением аллергена на кожу наносятся царапины. |
| Консультации специалистов | |
| Аллерголог | Консультация требуется при подозрении на аллергическую природу заболевания. Аллерголог назначает пациенту аллергопробы. |
| Пульмонолог | Иногда этот специалист может заниматься диагностикой и лечением трахеита вместо отоларинголога. Но чаще всего консультация пульмонолога |
| Фтизиатр | Подозрение на туберкулезный процесс. |
Лечение
Эффективное лечение трахеита предусматривает длительную медикаментозную терапию, которая обычно проводится в домашних условиях (только в особо сложных случаях пациенту может быть назначено лечение в условиях стационара). Лечение также предусматривает обильное питье, постельный режим, ограничения в активности.
Медикаментозным способом
При трахеите больному обычно назначают несколько групп медикаментов. Среди таковых:
- Муколитические средства. Обеспечивают более легкое отхаркивание.
- Общие укрепляющие препараты. Часто это средства на основе интерферона. Ускоряют восстановление организма.
- Ингаляции. Для них чаще назначают щелочные растворы. Эти средства позволяют быстрее восстановить слизистую горла.
- Если у человека наблюдаются приступы кашля мучительные для него – противокашлевые препараты. Прием таких средств, однако, возможен только в том случае, если в схеме лечения больного нет муколитиков.
Также при осложненной форме трахеита, сопровождающейся выделением гнойной мокроты, болями в груди, а также значительном повышении температуры, больному могут быть назначены антибиотики. Однако их использование в схеме лечения не является обязательным.
Народными средствами
Народные рецепты также помогают справиться с симптомами трахеита, однако, в отличие от препаратов медикаментозных, не могут устранить причину заболевания. Именно потому их лучше применять в качестве вспомогательной терапии перед обращением к врачу или же вместе с антибиотиками или симптоматическими препаратами. Наиболее же эффективными средствами в борьбе с трахеитом являются:

Ежевичный настой. Для его приготовления вам понадобится 2 столовые ложки измельченных листьев ежевики и стакан кипятка. Листья вам нужно запаривать в кипятке 15 минут, затем этот настой нужно выпить вместо чая. Данное средство стоит употреблять 4 раза в сутки.
Горчичные ванны. Вам нужно будет развести горчичный порошок в тазу с горячей водой и пропарить в нем ноги. После такой ванночки нужно будет взять свежие, желательно шерстяные носки, насыпать в них горчицу, надеть на ноги и лечь спать
Обратите внимание – это средство использовать можно только в том случае, если у человека нет повышенной температуры.
Отвар сосновых почек. Вам нужно будет взять пол-литра молока, налить его в небольшую кастрюлю, поставить на огонь и довести до кипения
Затем в него нужно будет добавить столовую ложку сосновых почек. Смесь нужно затем снять с огня, остудить, хорошо процедить и давать пить больному малыми порциями несколько раз в день.
Компрессы. Такой метод можно использовать исключительно в том случае, если у больного нет высокой температуры. Действовать вам нужно будет так: картофель сварить, немного остудить (иначе такой компресс может вызвать ожог), растолочь и завернуть в марлю. Эту марлю нужно положить на грудь больному на несколько часов. Данное средство позволит облегчить отделение мокроты и ускорит выздоровление.
Диагностика трахеита
При обнаружении симптомов трахеита необходимо обратиться к ЛОР-врачу или пульмонологу. На первом приеме специалист осуществляет внешний осмотр, оценивает носовое дыхание, выслушивает грудную клетку при помощи фонендоскопа. Расспрашивает пациента, как давно возникла болезнь, какие симптомы являются наиболее выраженными.
Для подтверждения предварительного диагноза назначаются лабораторные и инструментальные исследования:
- Общий анализ крови (позволяет определить, есть ли в организме воспалительный процесс).
- Рентгенография грудной клетки (снимки выполняются в боковой и передней проекциях, чтобы максимально подробно изучить легкие и рисунок бронхиального дерева). Метод нацелен на исключение развития пневмонии.
- Ларинготрахеоскопия (направлена на исследование трахеи и гортани).
- Трахеобронхоскопия (исследование бронхов и трахеи). Проводится путем введения в трахею специального гибкого эндоскопа. Если пациент действительно болен трахеитом, во время диагностики определяются: утолщение и отек слизистой оболочки при гипертрофической форме или утончение слизистой при атрофической форме, точечные кровоизлияния.
- Бактериальный посев и бактериологическое исследование мокроты для выявления возбудителей болезни и подбора наиболее эффективных лекарственных препаратов.
- Бактериальное исследование мазков из носа и из зева. Проводится для определения возбудителя.
К дополнительным диагностическим процедурам, которые могут быть назначены пациентам с трахеитом, относятся:
- Фарингоскопия. Глотку осматривают с помощью шпателя, чтобы уточнить, есть ли сопутствующий фарингит.
- Риноскопия. Полость носа осматривают, используя риноскоп.
- Аллергопробы. Проводятся, если предполагается, что трахеит стал следствием аллергической реакции на какое-либо вещество.
- Рентгенография придаточных носовых пазух. Позволяет диагностировать сопутствующий синусит (на снимке визуализируются потемнения в области носовых пазух).
Если ЛОР-врач подозревает туберкулез, больного направляют на консультацию к фтизиатру. При бронхолегочных осложнениях рекомендуется посетить пульмонолога. Трахеит следует дифференцировать от коклюша, бронхита, туберкулеза, крупа, рака легких.
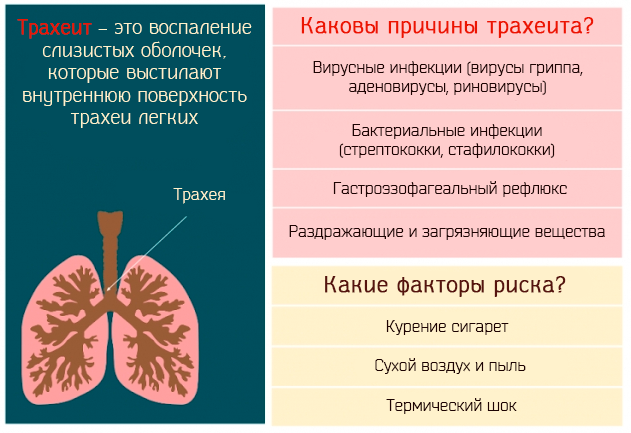
Определение заболевания
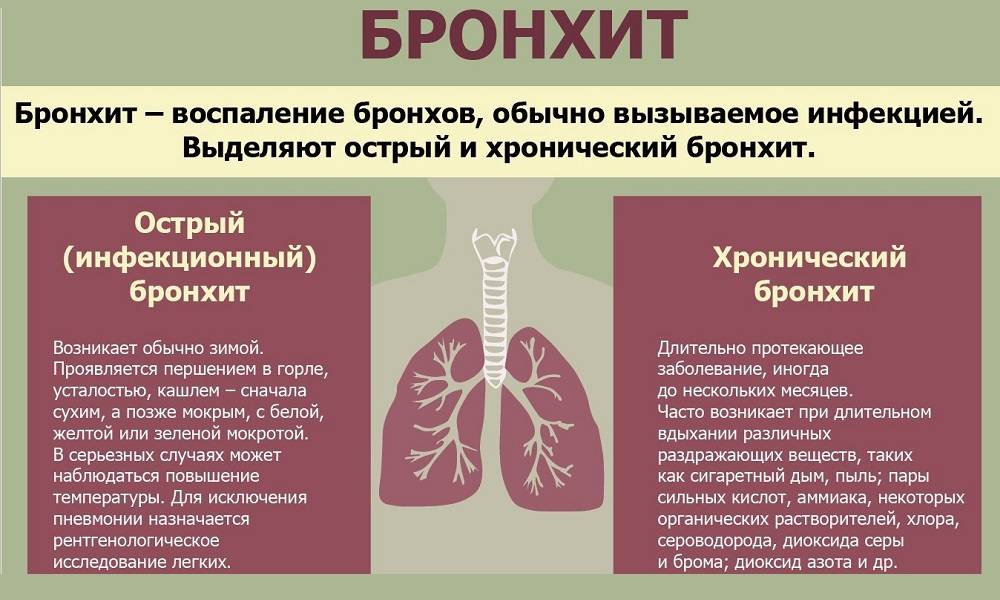
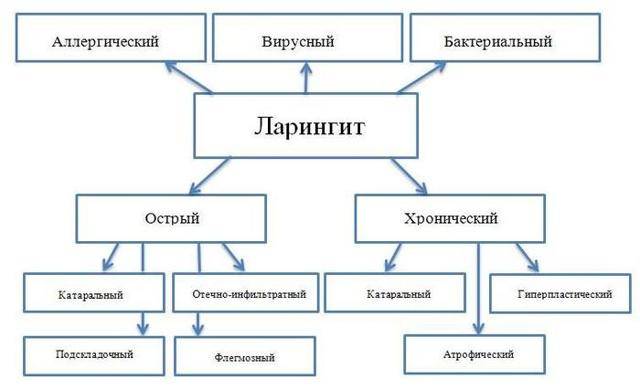
Воспаление трахеи может развиваться в двух различных формах:
- Острый трахеит поддается полному излечению при правильном и своевременном проведении лечебных мероприятий в течение 20 суток. Как правило, осложнений не бывает;
- Хронический трахеит всегда возникает на фоне некорректного лечения острой формы, и может длиться годами, с чередующимися периодами ремиссии и обострения. В свою очередь различают атрофический (слизистая истончается, на ней образовываются сухие корочки, вызывающие кашель) и гипертрофический (утолщение слизистой с образованием большого количества слизи) трахеит.
Для назначения корректных лечебных мероприятий проводится диагностирование заболевания на основании симптомов, истории болезни, осмотра больного с помощью фонендоскопа и ларингоскопа, общего анализа крови. Обычно этого бывает достаточно для постановки точного диагноза.
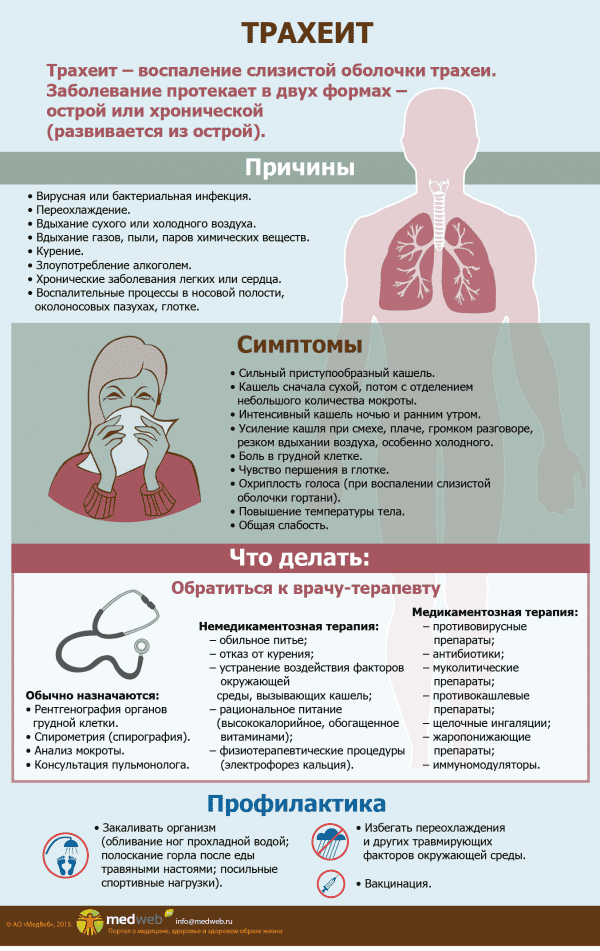
В сложных случаях с затянувшимся течением болезни или тяжелыми симптомами назначаются дополнительные исследования:
- Рентгенография, позволяющая убедиться в отсутствии пневмонии;
- Спирография, показывающая степень проходимости дыхательных путей (для исключения астмы или обструкции);
- Лабораторное исследование мокроты, дающее возможность точного определения природы возбудителя.
При сомнениях в правильности диагноза назначается консультация пульмонолога – врача, специализирующегося на заболеваниях органов дыхания.
Использование небулайзера для ингаляций
Небулайзеры – аппараты для ингаляций – сегодня широко используются при трахеитах и других респираторных заболеваниях. Преимущество их применения в том, что лекарство сразу попадает в очаг поражения и оказывает свое действие.
Через небулайзер пациент с трахеитом может вдыхать антибиотики (например, Сумамед) или отхаркивающие препараты (Лазолван).
Правила выбора небулайзера для лечения трахеита и других респираторных заболеваний:
- Тип аппарата. Существует три основных типа небулайзеров: ультразвуковые (лекарство испаряется при помощи ультразвука), компрессорные (образование аэрозоля под действием струи воздуха), электронно-сетчатые (раствор лекарства проходит через специальную сетку, в результате чего образуется аэрозоль). Ультразвуковые аппараты являются не лучшим выбором, так как под действием ультразвука разрушаются многие лекарственные вещества.
- Остаточный объем лекарства. Этот показатель характеризует объем лекарственного вещества, которое остается в камере небулайзера после проведения ингаляции. Чем меньше этот показатель, тем лучше.
- Производительность. Показывает объем лекарственного вещества, который выходит из небулайзера в виде аэрозоля в единицу времени. Чем больше производительность, тем меньше времени продолжается процедура ингаляции (выше скорость).
- Время работы аппарата. Недорогие модели небулайзеров не могут работать постоянно. Они требуют перерыва после каждого использования. Это не совсем удобно.
- Возможные способы обработки. Лучшая обработка камеры небулайзера – кипячение. Но производители не всегда предусматривают возможность нагревания до высокой температуры.
Небулайзер при трахеите используется строго по показаниям, только в соответствии с назначениями врача.
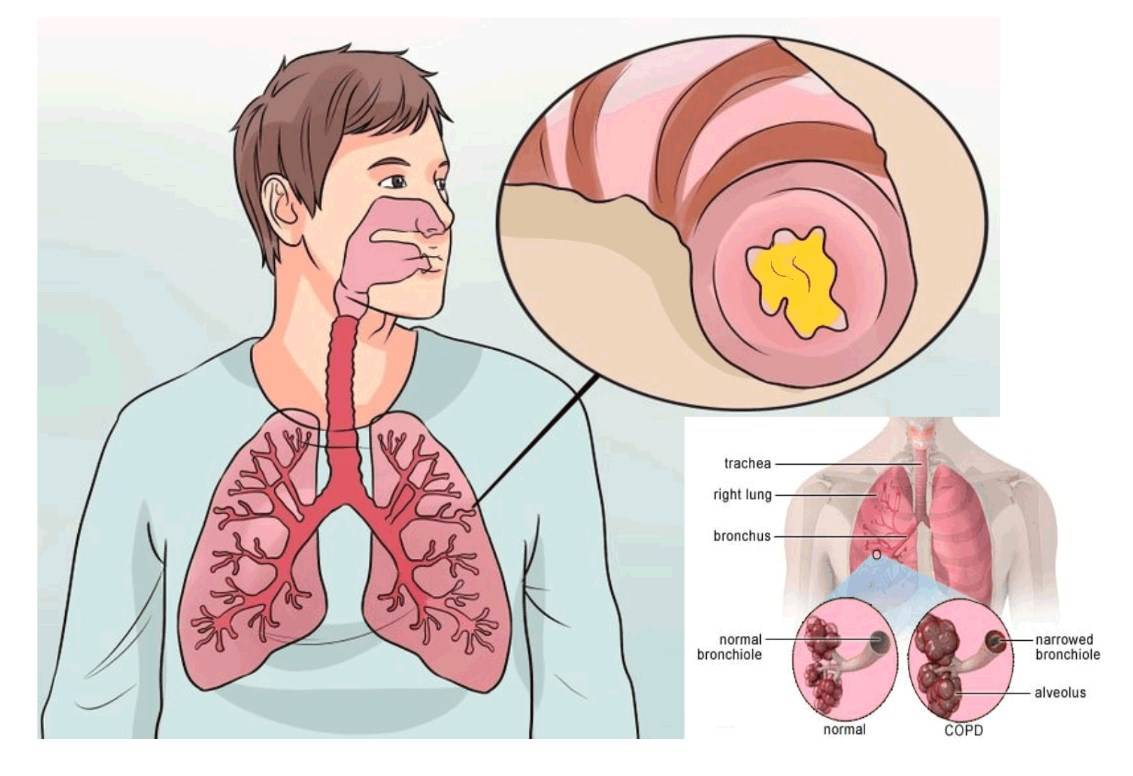
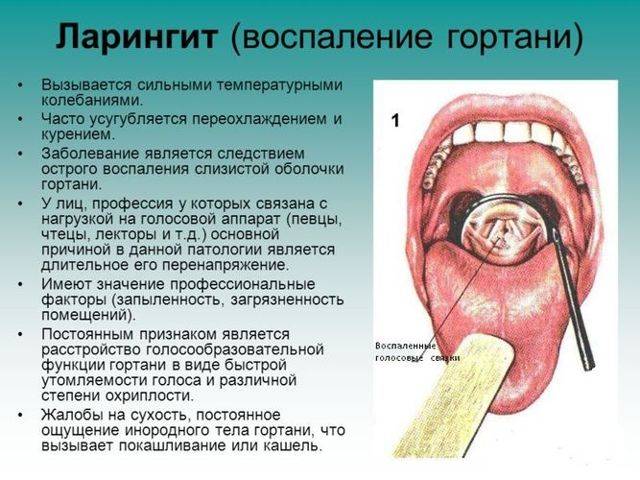
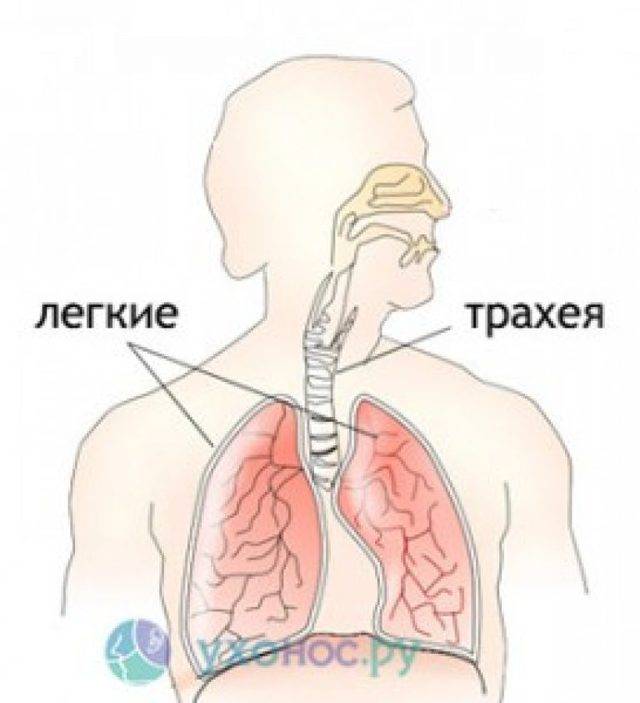
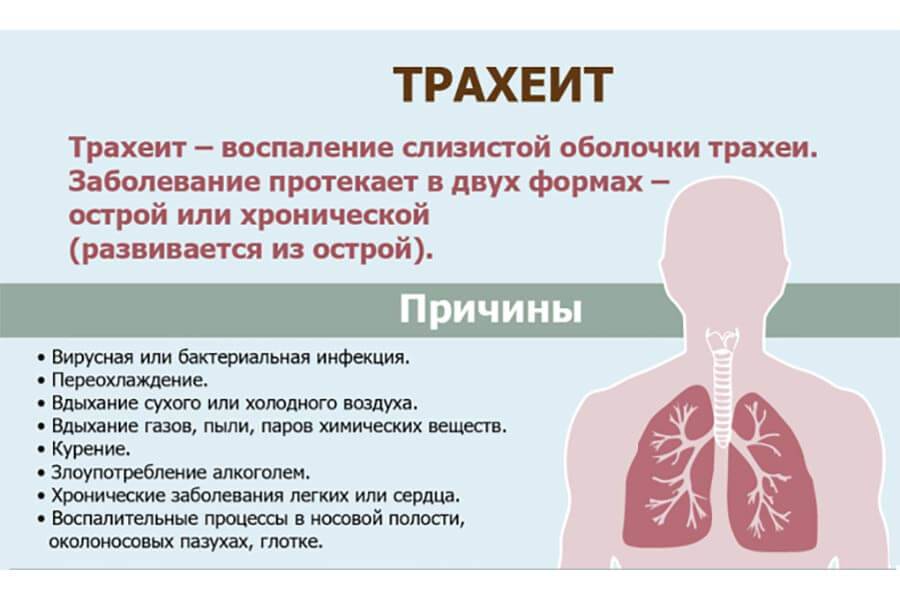
Что такое ларинготрахеит
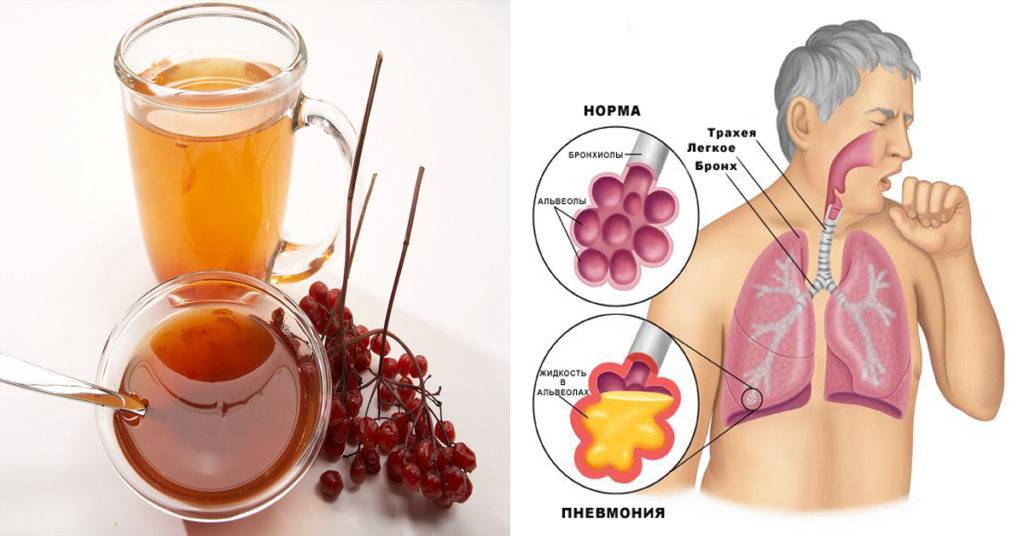
В медицине воспалительный процесс инфекционного характера, который распространяется на трахею (трахеит) и респираторный тракт, гортань (ларингит) называют общим термином «ларинготрахеит». Заболевание возникает как осложнение после синусита, фарингита, ринита, ларингита, аденоидов, тонзиллита. Болезнь ларинготрахеит может развиться до воспаления нижних дыхательных путей. В таких случаях не исключено возникновения пневмонии, бронхиолита и бронхита.
Причины ларинготрахеита у детей
Основной причиной ларинготрахеита у детей от 2 до 5 лет считают гемофильную палочку В-типа. Надгортанник опухает, когда возбудитель попадает в детский организм. Воспалительный процесс начинается с носоглотки и переходит на трахею и гортань. Далее отекают клетки эпителия, слизистая и подслизистая оболочки. Другие причины ларинготрахеита у детей:
- вирусные/аденовирусные инфекции, к примеру, энтеровирус, парагрипп, риновирус, аденовирус;
- бактериальные инфекции (микоплазма);
- осложнение после фарингита, синусита, тонзиллита, ринита;
- аллергия;
- переохлаждение, вдыхание холодного воздуха;
- экологически плохая обстановка (вредные испарения, пассивное курение, пыль, сухой воздух).
Осложнения ларинготрахеита у детей
У ребенка младше 6 лет может развиться сужение просвета гортани ‒ ложный круп (ларинготрахеит у грудничка). При распространении вирусов на пролегающие ниже отделы дыхательной системы развивается ларинготрахеобронхит и пневмония, которая сопровождается бронхиолитом. Осложнения ларинготрахеита у детей могут быть серьезней: при хроническом гипертрофическом ларингите существует риск появления рака гортани или гнойного воспаления. Смертельно опасным осложнением, при котором требуется вызвать скорую помощь, считается стенозирующий трахеоларингит у детей.