Объективное обследование
Осмотр
кожи и слизистых.
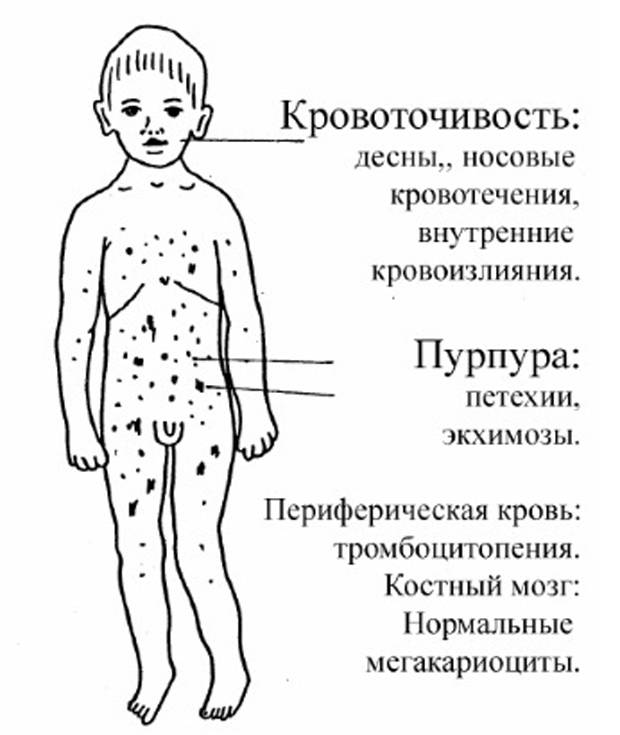
Точечные
кровоизлияния в кожу и слизистые
(петехии, экхимозы) свидетельствуют о
нарушении образования тромбоцитов или
изменении сосудистой стенки;
Петехии
– разновидность геморрагических пятен,
возникающих на коже и слизистых в
результате мельчайших капиллярных
кровоизлияний. Они появляются в различном
количестве, как правило, симметрично,
на любых участках кожного покрова,
преимущественно на разгибательной
поверхности нижних конечностей (голенях,
стопах), а также на слизистой оболочке
полости рта; имеют округлую форму,
диаметр 1-2 мм, при надавливании или
растягивании кожи не исчезают. Цвет их
изменяется от багрово-красного вначале
до синюшного, а затем зеленоватого и
буро-желтого; являются одним из характерных
признаков геморрагических диатезов.
Экхимозы
— геморрагические пятна большие по
величине, чем петехии, обычно неправильной
формы.
Гематомы
— несимметрично расположенные обширные
кровоизлияния на коже говорят о нарушении
свертывания.
Типы
и тяжесть кровоточивости, установленные
во время обследования, облегчают
диагностический поиск.
Различают
5 типов кровоточивости:
1)
гематомный;
2)
петехиально-пятнистый (микроциркуляторный,
синячковый);
3)
смешанный микроциркуляторно-гематомный
(синячково-гематомный);
4)
васкулитно-пурпурный;
5)
ангиоматозный.
При
гематомном
типе
преобладают массивные, глубокие,
напряженные и весьма болезненные
кровоизлияния в крупные суставы, мышцы,
в подкожную и забрюшинную клетчатку.
Они вызывают расслоение и деструкцию
тканей, развитие деформирующих артрозов,
контрактур, патологических переломов,
костных псевдоопухолей, атрофию мышц.
Наблюдаются профузные спонтанные,
посттравматические и послеоперационные
кровотечения. Характерен почти
исключительно для наследственных
коагулопатий, гемофилии А и В.
Петехиально-пятнистый
(микроциркуляторный, синячковый) тип
характеризуется болезненными,
ненапряженными, не сдавливающими
окружающие ткани поверхностными
кровоизлияниями в кожу и слизистые
оболочки, петехиями, синяками, десневыми,
носовыми и маточными кровотечениями.
Кровотечения возникают при незначительной
травматизации микрососудов: при измерении
АД, в местах пальпации, при растирании
кожи рукой и т. д. Для данного типа
кровоточивости нехарактерно образование
гематом; мышцы, суставы и другие части
опорно-двигательного аппарата интактны.
Кровотечения при полостных оперативных
вмешательствах редки и не имеют
наклонности к рецидивированию. Этот
тип кровоточивости наблюдается при
тромбоцитопениях и тромбоцитопатиях.
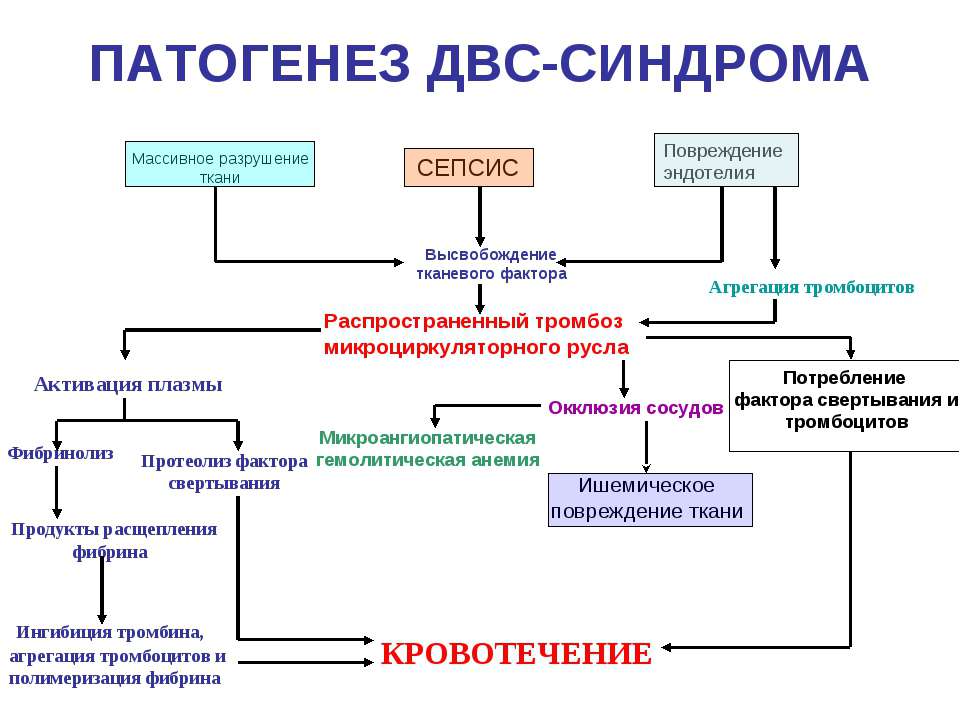
Смешанный
микроциркуляторно-гематомный
(синячково-гематомный) тип
кровоточивости характеризуется не
просто сочетанием признаков двух
перечисленных выше вариантов
геморрагического синдрома, но и рядом
присущих только ему качественных
особенностей: в клинической картине
преобладает петехиально-пятнистая
кровоточивость; гематомы немногочисленны,
но достигают больших размеров,
располагаются преимущественно в
подкожной или забрюшинной клетчатке;
кровоизлияния в суставы редки, не ведут
к развитию деформирующих артрозов и
атрофии мышц; гематомы в зависимости
от локализации могут имитировать картину
острого живота, кишечной непроходимости
и острого аппендицита. Наблюдается при
наиболее тяжелых формах гемофилии А,
болезни Виллебранда, ДВС-синдроме и
передозировке антикоагулянтов.
Васкулитно-пурпурный
тип объединяет
все геморрагии, обусловленные
воспалительным процессом в микрососудах.
Геморрагии возникают на фоне локальных
экссудативно-воспалительных явлений
и общих иммуноаллергических или
инфекционно-токсических нарушений.
Геморрагические высыпания на коже, как
правило, симметричны (как на конечностях,
так и на туловище), несколько приподняты
вследствие воспалительной инфильтрации
и отека. Часто появлению геморрагий
предшествуют зудящие высыпания, имеющие
вид небольших уплотнений; эти элементы
затем приобретают пурпурный вид
вследствие пропитывания кровью.
Характерная черта — длительно сохраняющаяся
после исчезновения геморрагий бурого
цвета сыпь. При других типах кровоточивости
такой остаточной пигментации не бывает.
Наблюдается при геморрагическом
васкулите.
Ангиоматознъш
тип
кровоточивости характеризуется
отсутствием спонтанных и
посттравматических кровоизлияний в
кожу, подкожную клетчатку и другие ткани
и органы, но весьма упорными кровотечениями
1 — 2 локализаций (носовые, реже —
гематурия, легочные и желудочно-кишечные).
Данный тип наблюдается при различных
формах телеангиэктазии.
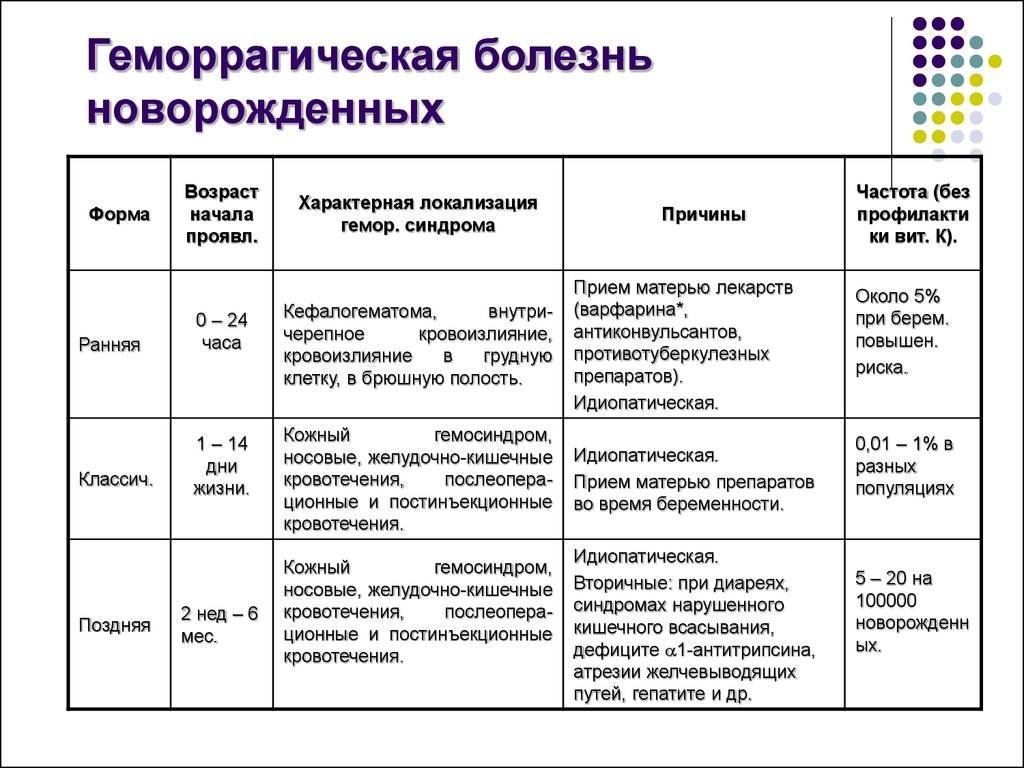
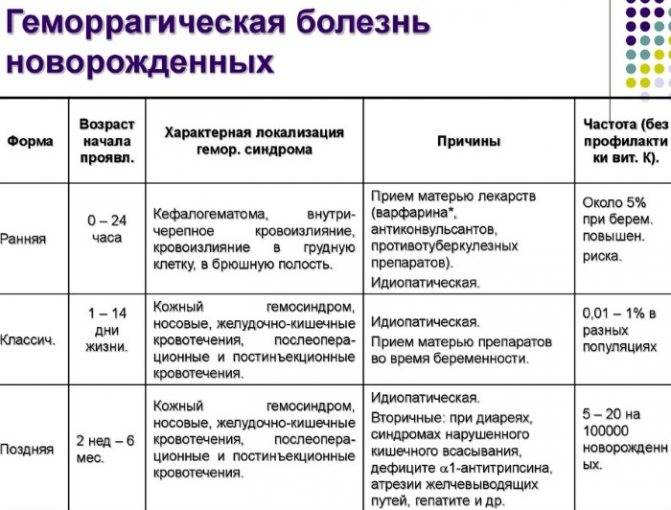
Геморрагическая болезнь новорожденных – редко, но метко!
Причины геморрагической болезни новорожденных
Причиной геморрагической болезни является дефицит витамина К, который необходим для нормального свёртывания крови. Его нехватка приводит к различным кровотечениям, представляющим опасность для жизни ребенка.
- К факторам, способствующим развитию геморрагической болезни, относится прием матерью во время беременности ряда медикаментов (индометацина, фенитоина, ацетилсалициловой кислоты, антибиотиков), незрелость или недоношенность новорожденного, перинатальная гипоксия, асфиксия, несвоевременное прикладывание к груди, а также родовые травмы.
- Новорожденным, находящимся, по мнению врачей, в группе риска, сразу после рождения вводят профилактическую дозу витамина К (Викасол).
- У поздней геморрагической болезни причины возникновения несколько другие, мы остановимся на них подробнее чуть позже.
Симптомы и лечение геморрагической болезни новорожденных
Поскольку классическая геморрагическая болезнь развивается на 2-4 день после рождения (редко в первый же день), то есть пока ребенок еще находится в роддоме, то родителям нужно просто довериться профессионализму врачей и не препятствовать лечению малыша.
Наиболее распространенные симптомы классической геморрагической болезни – это носовые и желудочно-кишечные кровотечения, непрекращающиеся кровотечения из пупочной ранки или после вакцинации.
Поэтому, если малыш срыгивает с кровью, у него течет кровь из носа, долго кровит место инъекции, пупочная ранка или на подгузнике присутствует кровь, не ждите очередного обхода, попросите неонатолога осмотреть новорожденного внепланово, ведь чем быстрее начнется лечение, тем больше шансов на успех.
Если диагностика будет своевременной, а лечение геморрагической болезни правильным, у новорожденных довольно быстро наступает полное выздоровление.
Поздняя геморрагическая болезнь новорожденных
Поздняя геморрагическая болезнь поражает детей в возрасте от 1 до 4 месяцев, наиболее часто проявляясь в 2 месяца. Однако и здесь возможны исключения, то есть могут заболеть груднички как старше указанного возраста, так и младше.
Поздняя форма болезни имеет несколько другую природу – она вызвана тем, что флора кишечника не способна синтезировать витамин К2 в достаточном количестве. Это заболевание протекает тяжелее и куда более опасно, чем классический вариант.
Кто же находится в группе риска? Как правило, это доношенные дети, не получавшие, соответственно, в роддоме профилактическую дозу витамина К, страдающие транзисторной недостаточностью печени (косвенным признаком такой недостаточности является желтушка, не прошедшая к 1 месяцу) и, как ни странно, находящиеся исключительно на грудном вскармливании. При чем же тут грудное вскармливание? Оказывается, кишечник детей, питающихся материнским молоком, заселяется флорой, которая плохо справляется с синтезом витамина К2, тогда как при искусственном вскармливании всё совсем наоборот.
Опасность поздней геморрагической болезни новорожденных заключается в том, что если не начать лечение в кратчайшие сроки, то масштабных внутричерепных кровоизлияний не избежать.
Высокий процент смертности от поздней формы этой болезни связан как раз со сложностью её распознавания.
Поскольку это явление считается очень редким, не каждый участковый педиатр сможет своевременно интерпретировать симптомы, да и родители зачастую не торопятся обращаться ко врачу, не догадываясь, что в такой ситуации счет идет буквально на минуты.
Итак, насторожить родителей должно появление на теле грудничка синяков – в любом количестве и любых размеров. Не надо додумывать, при каких обстоятельствах малыш мог получить такую травму – кнопочкой от боди натер, об кроватку ударился, на погремушку лег… Не ищите оправданий, а вызывайте скорую помощь, так как это первый тревожный звоночек!
К чему такая спешка? Дело в том, что самые первые видимые симптомы, такие как синяки на теле, кровоточивость и т.д.
, всего через 1-2 суток перерастут во внутричерепное кровоизлияние, так что в данном вопросе лучше «перебдеть».
И напоследок хотелось бы пожелать вашим деткам крепкого здоровья. Пусть знания, полученные из этой статьи, останутся лишь теоретическими, и вам никогда не доведется применить их на практике!
Светлана Музыченко специально для www.kinderok.ru. При использовании материалов активная индексируемая ссылка на www.kinderok.ru обязательна.
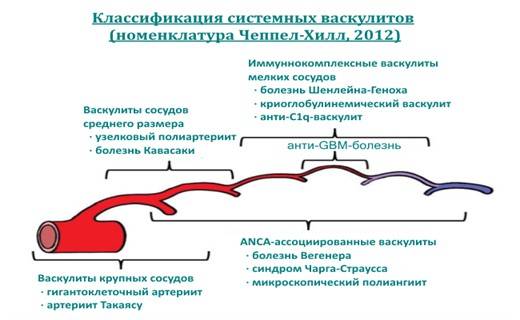
Лечение геморрагического васкулита
Лечение геморрагического васкулита у взрослых различается в зависимости от формы болезни, фазы, агрессивности течения. Прежде всего реализуются мероприятия, направленные на блокировку образования новых иммунных комплексов, а также удаление (элиминацию) уже образовавшихся. Больным показано ограничение двигательной активности и назначается строгий постельный режим на период высыпаний на коже + 2 недели, далее — полупостельный режим на 2 недели и в дальнейшем, до полного выздоровления — палатный режим.
Медикаментозная терапия предусматривает назначение энтеросорбентов (Полисорб, Силард, Полифепан, Активированный уголь) с целью связывания токсинов и биологически активных веществ в кишечнике на 15-20 дней.
К средствам патогенетической терапии относятся антиагреганты и антикоагулянты. Из антикоагулянтов базовым препаратом является Гепарин, доза, способ и длительность введения которого определяется клиническим вариантом болезни, ответом на проводимую терапию и показателями свертывающей системы крови и проводится под контролем времени свёртывания крови.
В качестве антиагрегантных средств назначается на 3-4 недели Дипиридамол (Парседил, Курантил, Тромбонил), ацетилсалициловая кислота или Пентоксифиллин, а также активаторы фибринолиза — Никотиновая кислота в/в капельно в переносимых дозах. Эти препараты препятствуют агрегации тромбоцитов, улучшают коллатеральный кровоток, внутритканевую перфузию и микроциркуляцию. При тяжелом течении для нормализации фибринолитической активности целесообразно введение Урокиназы.
Показаниями к назначению глюкокортикостероидов (Преднизолон) является упорный абдоминальный синдром, длительное волнообразное течение кожной пурпуры, нефрит. Раннее назначение преднизолона, особенно у пациентов с абдоминальным синдромом, значительно снижает риск развития почечного синдрома. При активно текущем гломерулонефрите с иммунологическими нарушениями и отклонениями в функции почек назначается пульс-терапия Метилпреднизолоном в течение 3 дней.
При сопутствующей инфекции в зависимости от предполагаемого/выявленного этиологического фактора и упорном волнообразном течении ГВ назначают антибиотики широкого спектра действия — цефалоспорины III поколения (Цефиксим, Цефтриаксон, Цефотаксим), макролиды (Сумамед).
Для улучшения реологических свойств, микроциркуляции, нормализации ОЦК (объема циркулирующей крови) проводится инфузионная терапия (Декстран, Декстроза). При наличии отягощенного аллергоанамнеза (аллергический васкулит) назначаются антигистаминные препараты (Дифенгидрамина гидрохлорид) в возрастных средне-терапевтических дозировках на 1-2 недели. В качестве симптоматической терапии при суставных болях — НПВС (Напроксен, Ибупрофен). При сильно выраженном абдоминальном синдроме назначаются наркотические анальгетики (Морфин).
При обширных поражениях кожи эффективны препараты группы сульфаниламидов: Колхицин, Сульфасалазин. При длительном волнообразном течении ГВ эффективны иммунокорригирующие препараты (Дибазол), а также, препараты, ускоряющие синтез интерферона (Циклоферон, Амиксин) и иммуноглобулин человеческий нормальный в течение 1-5 суток. При торпидной клинике может быть эффективен Плазмаферез (10-14 сеансов). Для укрепления сосудистой стенки показаны витамины Р, С, а также, антиоксидантный комплекс.
Доктора
специализация: Ревматолог
Маркус Бронислава Борисовна
4 отзываЗаписаться
Подобрать врача и записаться на прием
Лекарства
Полисорб
Активированный уголь
Гепарин
Преднизолон
Дипиридамол
Цефиксим
Сумамед
Ибупрофен
Никотиновая кислота
Декстроза
Колхицин
Морфин
- Энтеросорбенты (Полисорб, Силард, Полифепан, Активированный уголь).
- Антикоагулянты (Гепарин).
- Антигистаминные препараты (Дифенгидрамина гидрохлорид).
- Глюкокортикостероиды (Преднизолон, Метилпреднизолон).
- Антибактериальные препараты (Цефиксим, Цефтриаксон, Цефотаксим, Сумамед).
- НПВС (Напроксен, Ибупрофен).
- Антацидные препараты (Алгелдрат + Магния гидроксид).
- Обезболивающие наркотические препараты (Морфин).
- Инфузионная терапия (Декстран, Декстроза, Натрия хлорид).
- Антиагрегантные средства (Дипиридамол, Парседил, Курантил, Тромбонил).
- Активаторы фибринолиза (Никотиновая кислота).
- Сульфаниламиды (Колхицин, Сульфасалазин).
Особенности лечения
Терапия призвана решить две задачи: борьба с первопричиной, коррекция признаков.
Симптоматическая курация. Ключевое направление реализуется посредством проведения процедур и применения препаратов:
- Глюкокортикоидов. Купируют воспалительные процессы, если таковые присутствуют. Отлично подходят для терапии ряда форм тромбоцитопатии.
- Иммуносупрессоров. В рамках устранения сложных аутоиммунных состояния. В частности васкулитов и других.
- Солевых растворов. Для восстановления водного баланса и концентрации электролитов.
- Гепаринов по потребности. Для разжижения крови при тромбических фазах ДВС-синдрома.
- Препаратов железа. Чтобы устранить анемию.
- Витаминных комплексов. Аскорутина, медикаментов на основе C, B.
- По необходимости используются препараты донорских факторов свертывания, переливается плазма, эритроцитарная масса.
По потребности проводится хирургическое лечение. Дренирование гематом, откачивание крови. Это симптоматические меры. Проявления устраняются с помощью заместительных средств, также наименований на основе железа. Вариантов множество.
В дальнейшем показаны систематические осмотры у гематолога, не реже 2 раз в год. Некоторые расстройства не поддаются эффективному лечению. Например, гемофилия и ряд других.
Схема лечения гемофилии:
- Гемотрансфузионная терапия – переливание крови напрямую от донора, введение свежезамороженной плазмы;
- Коагулянты прямого действия – хроматографически очищенные лиофилизированные препараты человеческой плазмы крови, содержащие фактор свертывания VIII и комплексный фактор IX, а также рекомбинантный препарат фактора VII;
- Кровоостанавливающие препараты — прямые гемостатики «Фибриноген», «Тромбин», косвенные коагулянты «Менадион»;
- Введение кортикостероидов «Кеналога» или «Дипроспана» в полость сустава после аспирации крови;
- Во время ремиссии — ЛФК, магнитотерапия, электрофорез и прочие рассасывающие физиотерапевтические процедуры,
- При осложнениях – хирургическое вмешательство.
Общая схема лечения коагулопатии:
- Антигеморрагические средства – «Викасол», «Дицинон», «Контривен»;
- Ингибиторы фибринолиза – «Апротинин», «Аминокапроновая кислота», «Транексамовая кислота»;
- Стимулятор адгезии и агрегации тромбоцитов – «Этамзилат»;
- Инфузионное введение плазмы, тромбоцитарной или эритроцитарной массы, кровезаменителей, коллоидных и кристаллоидных растворов;
- «Соматотропный гормон».
Лечение ДВС-синдрома:
- «Гепарин» в стадии гиперкоагуляции,
- «Контрикал» в стадии гипокоагуляции.
При тромбоцитопенической пурпуре назначают больным:
- Гормонотерапию кортикостероидами – «Преднизолоном»,
- Химиотерапию цитостатиками – «Циклоспорином»,
- Плазмаферез,
- Удаление селезенки.
Геморрагические телеангиэктазии лечат консервативно путем проведения малоинвазивных методик — склеротерапии или озонотерапии, а также оперативно — с помощью лазерной коррекции, электрокоагуляции, криодеструкции жидким азотом или радиоволновой хирургии.
Всем больным, независимо от варианта синдрома и его первопричины, назначают железосодержащие препараты – «Тардиферон», «Хеферол», «Ферронат».
Особенности терапии
Лечение геморрагического васкулита у взрослых различается в зависимости от формы болезни, фазы, агрессивности течения. Прежде всего реализуются мероприятия, направленные на блокировку образования новых иммунных комплексов, а также удаление (элиминацию) уже образовавшихся. Больным показано ограничение двигательной активности и назначается строгий постельный режим на период высыпаний на коже + 2 недели, далее — полупостельный режим на 2 недели и в дальнейшем, до полного выздоровления — палатный режим.
Медикаментозная терапия предусматривает назначение энтеросорбентов (Полисорб, Силард, Полифепан, Активированный уголь) с целью связывания токсинов и биологически активных веществ в кишечнике на 15-20 дней.
К средствам патогенетической терапии относятся антиагреганты и антикоагулянты. Из антикоагулянтов базовым препаратом является Гепарин, доза, способ и длительность введения которого определяется клиническим вариантом болезни, ответом на проводимую терапию и показателями свертывающей системы крови и проводится под контролем времени свёртывания крови.
В качестве антиагрегантных средств назначается на 3-4 недели Дипиридамол (Парседил, Курантил, Тромбонил), ацетилсалициловая кислота или Пентоксифиллин, а также активаторы фибринолиза — Никотиновая кислота в/в капельно в переносимых дозах. Эти препараты препятствуют агрегации тромбоцитов, улучшают коллатеральный кровоток, внутритканевую перфузию и микроциркуляцию. При тяжелом течении для нормализации фибринолитической активности целесообразно введение Урокиназы.
Показаниями к назначению глюкокортикостероидов (Преднизолон) является упорный абдоминальный синдром, длительное волнообразное течение кожной пурпуры, нефрит. Раннее назначение преднизолона, особенно у пациентов с абдоминальным синдромом, значительно снижает риск развития почечного синдрома. При активно текущем гломерулонефрите с иммунологическими нарушениями и отклонениями в функции почек назначается пульс-терапия Метилпреднизолоном в течение 3 дней.
При сопутствующей инфекции в зависимости от предполагаемого/выявленного этиологического фактора и упорном волнообразном течении ГВ назначают антибиотики широкого спектра действия — цефалоспорины III поколения (Цефиксим, Цефтриаксон, Цефотаксим), макролиды (Сумамед).
Для улучшения реологических свойств, микроциркуляции, нормализации ОЦК (объема циркулирующей крови) проводится инфузионная терапия (Декстран, Декстроза). При наличии отягощенного аллергоанамнеза (аллергический васкулит) назначаются антигистаминные препараты (Дифенгидрамина гидрохлорид) в возрастных средне-терапевтических дозировках на 1-2 недели. В качестве симптоматической терапии при суставных болях — НПВС (Напроксен, Ибупрофен). При сильно выраженном абдоминальном синдроме назначаются наркотические анальгетики (Морфин).
При обширных поражениях кожи эффективны препараты группы сульфаниламидов: Колхицин, Сульфасалазин. При длительном волнообразном течении ГВ эффективны иммунокорригирующие препараты (Дибазол), а также, препараты, ускоряющие синтез интерферона (Циклоферон, Амиксин) и иммуноглобулин человеческий нормальный в течение 1-5 суток. При торпидной клинике может быть эффективен Плазмаферез (10-14 сеансов). Для укрепления сосудистой стенки показаны витамины Р, С, а также, антиоксидантный комплекс.
Процедуры и операции
Процедуры — ультразвук с гидрокортизоном, ультравысокочастотная терапия, индуктотермия, диатермия, ультрафиолетовое облучение. Операции — нет.
Диета
Назначается гипоаллергенная диета, предусматривающая исключение из рациона питания облигатных аллергенов: молоко, рыба, цитрусовые, шоколад, какао, овощи/фрукты оранжевого и красного цвета, а также, экстрактивные вещества. При абдоминальном синдроме показан модифицированный Стол №1 по Певзнеру до полного его купирования. При нефрите — диетический Стол №7 с постепенным переходом на гипохлоридную диету.
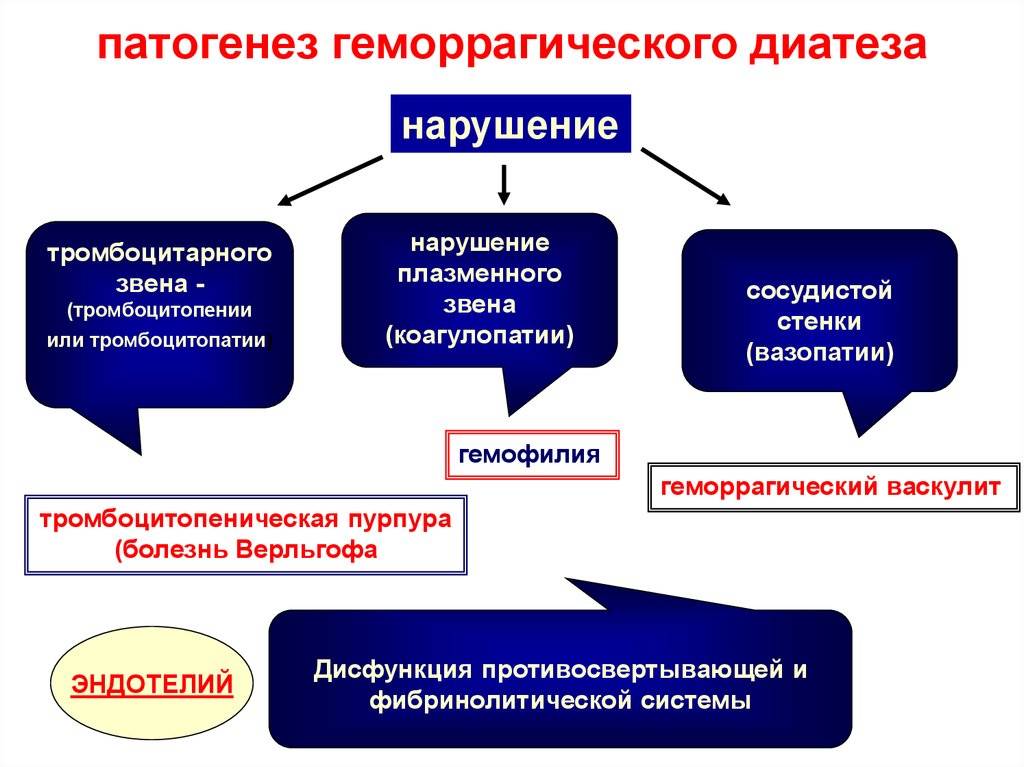
Диагностика геморрагического синдрома
Геморрагический синдром диагностируется на основании сбора анамнеза, выявления наследственного генеза, определения локализации.
Лечение и клинические рекомендации
При синдроме Рея терапия направлена на купирование отека мозга, восстановление метаболизма и коррекцию системы свертывания крови. Часто при тяжелых формах заболевания удается выполнить трансплантацию печени.

Клинические рекомендации включают ведение пациента в отделение реанимации и интенсивной терапии. Внутривенно вводятся растворы электролитов, глюкоза, маннитол, гормоны, витамин К.
Какой врач лечит?
Ребенок с подозрением на синдром Рея должен быть доставлен в реанимацию и интенсивную терапию, минуя приемное отделение. Ведь неврологические изменения формируются довольно быстро. За 24 часа у ребенка появляется картина энцефалопатии и комы.
Рекомендуется консультация смежных специалистов
Важно, чтобы больного осмотрел врач-инфекционист. Для исключения энцефалита и менингита рекомендуется проведение анализов на вирусы (люмбальной пункции)
Осложнения
Нередко заболевание приводят к тяжелым осложнениям. Среди них следующие патологии:
- Нарушение водно-солевого обмена;
- Несахарный диабет;
- Повышение внутричерепного давления;
- Вклинение головного мозга;
- Панкреатит;
- Геморрагический диатез;
- Аспирационная пневмония.
Профилактика
При острых вирусных инфекциях у детей и взрослых противопоказаны салицилаты. Лихорадка ниже 38,9 С не требует снижения, если она хорошо переносится пациентом. Для купирования жара рекомендуется использовать ибупрофен в возрастных дозировках.
Синдром Рея – это редкое и тяжелое заболевания, основной причиной которого становится ацетилсалициловая кислота. Безопасной дозы аспирина при вирусных болезнях не существует
Важно помнить это правило и соблюдать его при лечении и детей, и взрослых
Ольга Гладкая
Автор статей: практикующий врач Гладкая Ольга. В 2010 году окончила Белорусский Государственный Медицинский Университет по специальности лечебное дело. 2013-2014 – курсы усовершенствования «Ведение пациентов с хронической болью в спине». Ведет амбулаторный прием пациентов с неврологической и хирургической патологией.
Симптоматика
Клиника патологии включает признаки, объединенные в несколько синдромов:
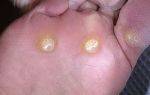
- Кожный синдром характеризуется появлением на коже мелких точечных красных кровяных высыпаний — петехий, крупных кровоподтеков — экхимозов и гематом.
- Внутренние и наружные кровотечения — носовые, десневые, пищеводные, маточные, желудочно-кишечные.
- Кровоизлияния в суставную полость и межмышечное пространство, частично или полностью обездвиживающее больного.
- Болевой синдром различной степени выраженности.
- Анемический синдром — результат кровопотери.
Существуют различные клинические варианты патологии: гематомный, петехиально-синячковый, смешанный и другие. Все они имеют разную симптоматику и этиологию.
- Гематомный вариант очень тяжело переносится больными. Он возникает при гемофилии и характеризуется обильным излитием крови в мышцы и суставы. Происходит это самопроизвольно или под воздействием даже незначительного травмирующего фактора. В наибольшей степени поражаются тазовые, коленные, плечевые и локтевые суставы. Основными проявлениями недуга являются: резкая боль, отек околосуставных тканей, деформация и дисфункция сустава, ограничение физической активности больного. Во время диагностики определяется положительный симптом флюктуации, указывающий на наличие жидкости в замкнутой суставной полости — крови. Гемартроз всегда сопровождается появлением больших гематом на коже. Последствия гематомной формы – хронический синовит, деструкция хрящей и костей, деформирующий артроз.
- Петехиально-пятнистый вариант развивается, когда изменяется структура и число тромбоцитарных клеток. Деформированные тромбоциты или их дефицит — причины нарушения свертываемости крови. Данный тип расстройства проявляется небольшими ярко-красными пятнами, возникающими на любом участке тела и не исчезающими при давлении. Даже незначительное травмирование больного приводит к внутрикожным кровоизлияниям и точечным геморрагиям.
- Смешанный вариант характеризуется кровоизлияниями в межмышечное пространство и внутрь кожи с появлением на ней крупных гематом и точечных петехий. При этом внутрисуставные кровоизлияния и признаки гемартроза отсутствуют. Синяки обычно обширные, болезненные и плотные.
- Васкулитно-пурпурный вариант сопровождается появлением ярко-красной или синюшной сыпи на пигментированной коже ног. Ее элементы имеют небольшие размеры и плотную консистенцию. Они окружены пигментированным ободком, возвышаются над кожным покровом, постепенно отмирают и покрываются корками. Эта форма обусловлена аутоиммунным или инфекционным воспалением эндотелия микрососудов — капилляров, артериол и венул.
- Ангиоматозный вариант обусловлен поражением сосудистой стенки и имеет специфическую симптоматику. Отличительные черты этого типа – повторяющийся, упорный характер кровотечений, дисплазия сосудов, отсутствие подкожных кровоизлияний. Чаще всего больные жалуются на течение крови из носа, которое считается в данном случае опасным для жизни. Возможны желудочные, кишечные, легочные кровотечения.
- Отечно-геморрагический вариант синдрома развивается у новорожденных, испытывавших внутриутробно гипоксию, и характеризуется изменениями в легочной ткани. У только что родившихся детей появляются признаки дыхательной недостаточности в виде выделения кровавой пены из респираторного тракта. Больные дети погибают сразу после рождения.
Приобретенная форма синдрома – проявление различных заболеваний. Именно поэтому его клиническая картина включает неспецифические симптомы, характерные для первичного патологического процесса.
У новорожденных синдром проявляется:
- гематурией,
- выделением крови из влагалища,
- постоянным появлением крови из пупочной ранки,
- частыми носовыми кровотечениями,
- кровоизлиянием в мозг.
Диагностика геморрагической болезни новорожденных
Обследование при подозрении на ГрБН включает в себя:
- Общий анализ крови с определением тромбоцитов.
- Коагулограмма: фибриноген, протромбиновое время (или индекс (ПТИ), или международное нормализованное отношение (МНО), активированное частичное тромбопластиновое время (АЧТВ), тромбиновое время.
- Ультразвуковое исследование органов брюшной полости, почек, надпочечников.
- Нейросонография (НСГ).
Для ГрБН характерно:
- Удлинение протромбинового времени, часто в 4 раза и более, снижение ПТИ, повышение МНО.
- Удлинение АЧТВ.
- Нормальное тромбиновое время.
- Как правило, нормальный уровень фибриногена и количества тромбоцитов.
Для ГрБН характерно удлинение протромбинового времени на фоне нормального уровня тромбоцитов и фибриногена. Диагноз подтверждается нормализацией протромбинового времени и прекращением кровотечения после введения витамина К. Дифференциальная диагностика проводится с другими коагулопатиями (наследственными), тромбоцитопенической пурпурой новорожденных и ДВС-синдромом. С этой целью в диагностический алгоритм включают развернутую коагулограмму и при необходимости тромбоэластограмму.
Таблица «Лабораторные показатели при наиболее распространенных причинах геморрагического синдрома новорожденных детей»:
|
Показатель |
Норма у доношенных детей |
ГрБН |
Заболевания печени |
Гемофолия |
Тромбоцитопения |
ДВС-синдром |
|
Время свертывания |
2-4 мин |
Удлинено |
Удлинено |
Удлинено |
Норма |
Удлинено |
|
Время кровотечения |
3-4 мин |
Норма |
Норма |
Норма |
Удлинено |
То же |
|
Количество тромбоцитов |
150-400 х 109/л |
То же |
То же |
То же |
Снижено |
Снижено |
|
ПВ |
13-16 с |
Удлинено |
Удлинено |
» » |
Норма |
Удлинено |
|
ТВ |
10-16 с |
Норма |
То же |
» » |
То же |
То же |
|
АЧПВ |
45-60 с |
Удлинено |
» » |
Удлинено |
» » |
» » |
|
Ф |
1,5-3 г/л |
Норма |
Норма или снижен |
Норма |
» » |
Снижен |
|
ПДФ |
0-7 мг/мл |
То же |
Норма |
То же |
» » |
Повышен |
Симптомы геморрагического синдрома